Riassunto della malattia
Nome ufficiale: Sindrome RAMSVPS
Vecchio nome: FRAM
Modalità di trasmissione: autosomica recessiva
Gene responsabile: IGFBP7 (c.830-1G>A)

I macroaneurismi arteriosi retinici familiari (Familial Retinal Arterial Macroaneurysms; FRAM) sono una rara malattia autosomica recessiva causata da una mutazione del gene IGFBP7. Sono stati descritti per la prima volta nel 2002 da Dhindsa & Abboud. 1)
Successivamente, dopo l’identificazione della mutazione IGFBP7 e la conferma di una stenosi polmonare sopravascolare tramite ecocardiografia, la malattia è stata rinominata sindrome RAMSVPS (Retinal Arterial Macroaneurysms with Supravalvular Pulmonic Stenosis). 1)
Questa malattia è caratterizzata da macroaneurismi arteriosi retinici multipli bilaterali progressivi. La mutazione causale è una mutazione di splicing c.830-1G>A (omozigote) del gene IGFBP7 (4q12), che porta a una regolazione positiva della via BRAF/MEK/ERK. 1)
Sono stati riportati solo 30 pazienti appartenenti a 15 famiglie, principalmente in Arabia Saudita e negli Emirati Arabi Uniti. 1) L’età media alla diagnosi è di 12,5 anni (range 1-34 anni), senza differenze di sesso.
Riassunto della malattia
Nome ufficiale: Sindrome RAMSVPS
Vecchio nome: FRAM
Modalità di trasmissione: autosomica recessiva
Gene responsabile: IGFBP7 (c.830-1G>A)
Epidemiologia
Numero di pazienti riportati: 30 (15 famiglie)
Età media alla prima diagnosi: 12,5 anni (1–34 anni)
Sesso: nessuna differenza
Etnia: originari della penisola arabica
Si tratta della stessa malattia. Dopo essere stata inizialmente riportata come FRAM nel 2002, nel 2011 è stata identificata una mutazione in IGFBP7 e, dopo la conferma di una stenosi polmonare sopravalvolare all’ecocardiografia, è stata rinominata RAMSVPS. 1)
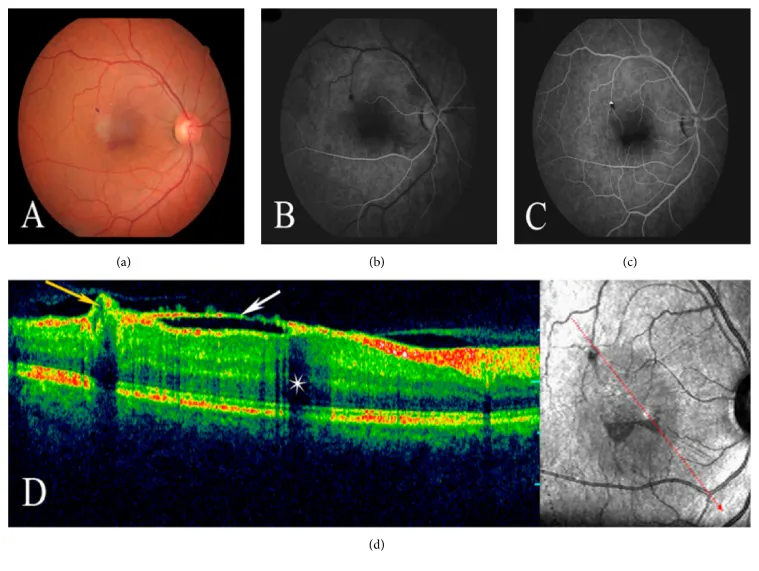
Il sintomo principale è la riduzione dell’acuità visiva dovuta a emorragia o essudazione maculare dal macroaneurisma. Nei casi riportati, la migliore acuità visiva corretta (BCVA) iniziale era 20/300 nell’occhio destro e 20/60 nell’occhio sinistro. 1)
Alcuni pazienti asintomatici con storia familiare vengono scoperti attraverso esami di screening.
Il beading arterioso e i macroaneurismi sono i reperti più caratteristici, presenti nel 100% dei pazienti. 1) La persistenza dell’arteria ialoidea si riscontra nell’88-90% dei casi. 1) Emorragie/essudazioni ricorrenti (vitreali/sottoretiniche) si verificano nel 71% dei casi, e la gliosi sottomaculare nel 35%. 1)
I macroaneurismi con perdita sono chiaramente visualizzati all’angiografia con fluoresceina (FA). Si osservano contemporaneamente anche teleangectasie capillari periferiche/perdita e beading arterioso. 1)
Reperti oculari caratteristici
Beading arterioso + macroaneurismi: 100%
Persistenza dell’arteria ialoidea: 88-90%
Emorragie/essudazioni ricorrenti: 71%
Altri reperti oculari
Stenosi/guaina dell’arteria retinica: 42%
Reperti simil-malattia di Coats: 42%
Gliosi sottomaculare: 35%
Nei casi gravi, i macroaneurismi con perdita portano a essudati intra- e sottoretinici, che possono progredire fino al distacco di retina essudativo. Reperti simil-malattia di Coats (teleangectasie capillari periferiche/non perfusione) si osservano nel 42% dei casi. 1)
Il gene responsabile è IGFBP7 (4q12), e in tutti i casi riportati è stata identificata una mutazione di splicing omozigote c.830-1G>A. 1) La modalità di trasmissione è autosomica recessiva, spesso osservata in famiglie con consanguineità. 1)
IGFBP7, chiamato anche angiomodulina, è un fattore secretorio vascolare. 1) Nella retina, è espresso specificamente nell’endotelio dei grandi vasi a muscolatura liscia, ma non nei capillari. 1) Questo pattern di espressione spiega perché il beading e i macroaneurismi sono limitati ai tronchi arteriosi principali.
Istologicamente, si osservano multiple rotture lineari nella parete dell’arteria retinica. La frequenza delle complicanze sistemiche è indicata di seguito.
| Complicanze sistemiche | Frequenza | Esito |
|---|---|---|
| Stenosi dell’arteria polmonare | 65% | 47% chirurgia, 13% decesso |
| Stenosi aortica sopravalvolare | 22% | — |
| Lesioni cerebrovascolari | 3 casi | Ictus / morte emorragica |
È una malattia autosomica recessiva, e la diagnosi può essere confermata dall’identificazione della mutazione IGFBP7 c.830-1G>A. 1) È frequente nelle famiglie con consanguineità, e i portatori (eterozigoti) sono asintomatici.
Il beadging arterioso e gli aneurismi dei tronchi arteriosi principali sono presenti in tutti i pazienti (100%). 1) L’angiografia con fluoresceina (FA) mostra aneurismi con perdita, teleangectasie periferiche e scomparsa capillare. 1)
L’identificazione della mutazione IGFBP7 c.830-1G>A è essenziale per una diagnosi definitiva. Questa mutazione non è stata riscontrata in un gruppo di controllo di 300 soggetti sani. 1)
Lo screening della stenosi polmonare mediante ecocardiografia è indispensabile (il 65% presenta cardiopatia). 1) Per rilevare aneurismi coronarici e stenosi arteriose sistemiche, viene eseguita una valutazione vascolare completa, inclusa la cateterizzazione cardiaca. 1)
La FRAM deve essere differenziata da malattie con reperti del fondo oculare simili.
| Nome della malattia | Caratteristiche principali | Punti di differenziazione dalla FRAM |
|---|---|---|
| Malattia di Coats | Unilaterale, idiopatica | Predominanza di teleangectasie |
| IRVAN | Non familiare, infiammatorio | Vasculite, cellule in camera anteriore presenti |
| Arterite di Takayasu | Vasculite dei grandi vasi | Diagnosi differenziale tramite test genetico |
La FRAM è bilaterale e familiare, caratterizzata da un aspetto a rosario dei tronchi arteriosi principali e da aneurismi aortici. La malattia di Coats è unilaterale e idiopatica, con predominanza di teleangectasie. L’IRVAN è non familiare e si accompagna a vasculite e infiammazione della camera anteriore. La persistenza dell’arteria ialoidea (88-90%) è anche un importante punto di differenziazione per la FRAM. 1)
Per gli aneurismi aortici con perdita, si esegue una fotocoagulazione retinica a griglia per arrestare l’essudazione lipidica. Possono essere necessarie più sedute. 1)
In un caso riportato, multiple sedute di fotocoagulazione laser sull’occhio destro nell’arco di due anni hanno portato all’arresto della perdita e alla regressione degli essudati. 1)
Inoltre, dopo la rottura spontanea di un aneurisma aortico, l’aneurisma si oblitera e fibrotizza spontaneamente, rendendo non necessario il trattamento laser. 1)
La fotocoagulazione panretinica viene eseguita sulle aree ischemiche. 1)
Viene eseguita in pazienti con emorragia vitreale o emorragia sottoretinica. 1) In casi riportati, una combinazione di chirurgia della cataratta, vitrectomia, peeling della membrana e tamponamento con gas SF6 ha migliorato la migliore acuità visiva corretta (BCVA) a 20/80. 1)
Esistono segnalazioni su bevacizumab, ma il suo ruolo nella RAMSVPS non è ancora stabilito. 1)
La valutazione e la gestione cardiovascolare sono essenziali e sono stati riportati casi di bypass aortocoronarico. 1) La collaborazione con un cardiologo influenza la prognosi vitale.
Varia a seconda del caso. La fotocoagulazione laser dell’aneurisma aortico in rottura può controllare l’essudazione, ma se emorragie ed essudazioni ripetute portano a gliosi sottoretinica, il recupero visivo diventa difficile. 1) Inoltre, la gestione sistemica (cardiovascolare) è cruciale per la prognosi vitale.
La mutazione di IGFBP7 compromette la normale produzione di IGFBP7. 1) IGFBP7 (angiomodulina) è un fattore secretorio vascolare specifico dei vasi del SNC, che blocca l’angiogenesi indotta da VEGF quando la segnalazione di VEGF-A guida la neovascolarizzazione cerebrale. 1)
Esperimenti su zebrafish hanno mostrato che il blocco dell’angiomodulina causa difetti nel germogliamento e nella modellazione vascolare. 1)
Nella retina, IGFBP7 è espresso specificamente nell’endotelio dei vasi muscolari lisci spessi, ma non nei capillari. 1) Questa distribuzione dell’espressione è la base patologica per cui il beading e gli aneurismi aortici si verificano solo nei tronchi arteriosi principali. Gli aneurismi aortici si formano in siti di ridotta integrità meccanica della parete vascolare, dove la pressione è più alta. 1)
Tra i reperti retinici e quelli arteriosi sistemici si osservano tre parallelismi. 1)
Per quanto riguarda la patogenesi dei reperti simil-malattia di Coats, si ritiene che la rottura della barriera emato-retinica interna (iBRB) dovuta a una diminuzione dei periciti causi teleangectasie capillari anomale. 2)
Rapporti di casi di RAMSVPS complicati da aneurismi coronarici rivelano che le lesioni vascolari sistemiche sono più estese di quanto si pensasse in precedenza. 1) Inoltre, la somiglianza dei reperti arteriosi tra l’arterite di Takayasu e il RAMSVPS potrebbe suggerire l’esistenza di una base patogenetica comune non scoperta. 1)
Tutti i casi riportati finora sono limitati a persone originarie della penisola arabica, ma potrebbero esserci casi non diagnosticati o diagnosticati erroneamente al di fuori della penisola arabica. È stato suggerito che alcuni casi diagnosticati come malattia di Coats o IRVAN potrebbero includere FRAM. 1)
L’efficacia dei farmaci anti-VEGF per il RAMSVPS non è stabilita e sono necessari studi futuri. 1)
È stata riportata anche la formazione di macroaneurismi dell’arteria retinica in presenza di occlusione venosa retinica, e lo studio patologico del FRAM potrebbe fornire un indizio per chiarire il meccanismo di formazione degli aneurismi 3).