Krankheitsübersicht
Offizieller Name: RAMSVPS-Syndrom
Früherer Name: FRAM
Vererbungsmodus: autosomal-rezessiv
Ursächliches Gen: IGFBP7 (c.830-1G>A)

Das familiäre retinale arterielle Makroaneurysma (FRAM) ist eine seltene autosomal-rezessive Erkrankung, die durch eine Mutation im IGFBP7-Gen verursacht wird. Es wurde erstmals 2002 von Dhindsa & Abboud beschrieben. 1)
Nach Identifizierung der IGFBP7-Mutation und Bestätigung einer supravalvulären Pulmonalstenose mittels Echokardiographie wurde die Erkrankung in RAMSVPS-Syndrom (Retinale Arterielle Makroaneurysmen mit supravalvulärer Pulmonalstenose) umbenannt. 1)
Die Erkrankung ist durch progressive bilaterale multiple retinale arterielle Makroaneurysmen gekennzeichnet. Die ursächliche Mutation ist eine Spleißmutation c.830-1G>A (homozygot) im IGFBP7-Gen (4q12), die zu einer Hochregulation des BRAF/MEK/ERK-Signalwegs führt. 1)
Bisher wurden nur 30 Patienten aus 15 Familien berichtet, hauptsächlich aus Saudi-Arabien und den VAE. 1) Das Durchschnittsalter bei Diagnose beträgt 12,5 Jahre (Spanne 1–34 Jahre), ohne Geschlechtsunterschied.
Krankheitsübersicht
Offizieller Name: RAMSVPS-Syndrom
Früherer Name: FRAM
Vererbungsmodus: autosomal-rezessiv
Ursächliches Gen: IGFBP7 (c.830-1G>A)
Epidemiologie
Berichtete Patientenzahl: 30 (15 Familien)
Durchschnittsalter bei Erstdiagnose: 12,5 Jahre (1–34 Jahre)
Geschlechterverteilung: keine
Ethnie: aus der Arabischen Halbinsel stammend
Es handelt sich um dieselbe Erkrankung. Nachdem sie 2002 erstmals als FRAM beschrieben wurde, wurde 2011 eine IGFBP7-Mutation identifiziert, und nachdem echokardiographisch eine supravalvuläre Pulmonalstenose bestätigt wurde, erfolgte die Umbenennung in RAMSVPS. 1)
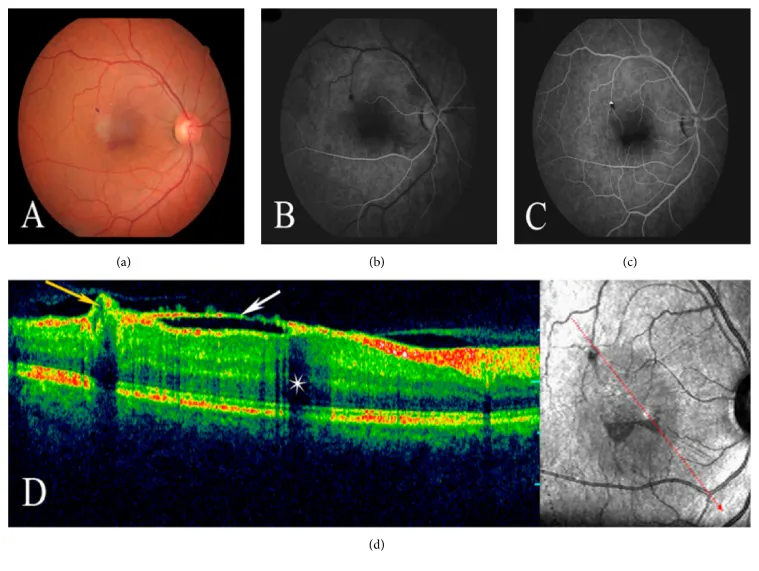
Das Hauptsymptom ist eine Sehverschlechterung aufgrund von Blutungen oder Exsudation in die Makula aus dem Makroaneurysma. In den berichteten Fällen betrug der bestkorrigierte Visus (BCVA) bei Erstdiagnose rechts 20/300 und links 20/60. 1)
Einige asymptomatische Patienten mit positiver Familienanamnese werden durch Screening-Untersuchungen entdeckt.
Arterielle Perlschnurphänomene und Makroaneurysmen sind die charakteristischsten Befunde und treten bei 100 % der Patienten auf. 1) Eine persistierende Arteria hyaloidea findet sich bei 88–90 %. 1) Rezidivierende Blutungen/Exsudationen (glaskörper-/subretinal) treten bei 71 % auf, eine submakuläre Gliose bei 35 %. 1)
Makroaneurysmen mit Leckage werden in der Fluoreszenzangiographie (FA) deutlich dargestellt. Gleichzeitig werden periphere kapilläre Teleangiektasien/Ausfälle und arterielle Perlschnurphänomene bestätigt. 1)
Charakteristische Augenveränderungen
Arterielle Perlschnurphänomene + Makroaneurysmen: 100 %
Persistierende Arteria hyaloidea: 88–90 %
Rezidivierende Blutungen/Exsudationen: 71 %
Weitere Augenveränderungen
Netzhautarterienstenose/-scheidenbildung: 42 %
Coats-ähnliche Befunde: 42 %
Submakuläre Gliose: 35 %
In schweren Fällen führen Makroaneurysmen mit Leckage zu intra- und subretinalen Exsudaten, die zu einer exsudativen Netzhautablösung fortschreiten können. Coats-ähnliche Befunde (periphere kapilläre Teleangiektasien/Nonperfusion) treten bei 42 % auf. 1)
Das verantwortliche Gen ist IGFBP7 (4q12), und bei allen berichteten Fällen wurde eine homozygote Spleißmutation c.830-1G>A nachgewiesen. 1) Der Erbgang ist autosomal-rezessiv und tritt häufig in Familien mit Blutsverwandtschaft auf. 1)
IGFBP7, auch Angiomodulin genannt, ist ein vaskulärer Sekretionsfaktor. 1) In der Netzhaut wird es spezifisch im Endothel großer glatter Muskelgefäße exprimiert, nicht in Kapillaren. 1) Dieses Expressionsmuster erklärt, warum Perlschnurphänomene und Makroaneurysmen auf die Hauptarterienstämme beschränkt sind.
Histologisch zeigen sich multiple lineare Risse in der Wand der Netzhautarterie. Die Häufigkeit systemischer Komplikationen ist unten aufgeführt.
| Systemische Komplikationen | Häufigkeit | Verlauf |
|---|---|---|
| Pulmonalarterienstenose | 65 % | 47 % Operation, 13 % Tod |
| Supravalvuläre Aortenstenose | 22 % | — |
| Zerebrovaskuläre Läsionen | 3 Fälle | Schlaganfall / Tod durch Blutung |
Es handelt sich um eine autosomal-rezessive Erkrankung, die durch den Nachweis von IGFBP7 c.830-1G>A diagnostiziert werden kann. 1) Sie tritt häufig in Familien mit Blutsverwandtschaft auf, und Träger (Heterozygote) sind asymptomatisch.
Arterielle Perlschnurphänomene und Aneurysmen der Hauptarterienstämme treten bei allen Patienten (100 %) auf. 1) In der Fluoreszenzangiographie (FA) zeigen sich Aneurysmen mit Leckage, periphere Teleangiektasien und Kapillarausfälle. 1)
Der Nachweis von IGFBP7 c.830-1G>A ist für die definitive Diagnose unerlässlich. Diese Mutation wurde in einer Kontrollgruppe von 300 gesunden Personen nicht gefunden. 1)
Ein Screening auf Pulmonalarterienstenose mittels Echokardiographie ist unerlässlich (65 % haben eine Herzerkrankung). 1) Zum Nachweis von Koronaraneurysmen und systemischen Arterienstenosen wird eine umfassende Gefäßbeurteilung einschließlich Herzkatheteruntersuchung durchgeführt. 1)
FRAM muss von Erkrankungen mit ähnlichen Fundusbefunden abgegrenzt werden.
| Krankheitsname | Hauptmerkmale | Abgrenzung zu FRAM |
|---|---|---|
| Morbus Coats | Einseitig, idiopathisch | Teleangiektasien stehen im Vordergrund |
| IRVAN | Nicht-familiär, entzündlich | Vaskulitis, Vorderkammerzellen vorhanden |
| Takayasu-Arteriitis | Großgefäßvaskulitis | Unterscheidung durch Gentest |
FRAM ist bilateral und familiär, gekennzeichnet durch perlschnurartige Hauptarterienstämme und Aortenaneurysmen. Morbus Coats ist unilateral und idiopathisch, mit überwiegender Teleangiektasie. IRVAN ist nicht-familiär und geht mit Vaskulitis und Vorderkammerentzündung einher. Auch die Persistenz der Arteria hyaloidea (88–90 %) ist ein wichtiges Unterscheidungsmerkmal der FRAM. 1)
Bei undichten Aortenaneurysmen wird eine gitterförmige Netzhautphotokoagulation durchgeführt, um die Lipidexsudation zu stoppen. Mehrere Sitzungen können erforderlich sein. 1)
In einem berichteten Fall führten mehrere Laserphotokoagulationssitzungen am rechten Auge über zwei Jahre zum Stopp der Leckage und zur Rückbildung der Exsudate. 1)
Nach spontaner Ruptur eines Aortenaneurysmas ist das Aneurysma spontan obliteriert und fibrosiert, sodass keine Laserbehandlung erforderlich ist. 1)
Eine panretinale Photokoagulation wird auf ischämischen Arealen durchgeführt. 1)
Sie wird bei Patienten mit Glaskörperblutung oder submakulärer Blutung durchgeführt. 1) In Fallberichten verbesserte eine Kombination aus Kataraktoperation, Vitrektomie, Membranpeeling und SF6-Gastamponade den bestkorrigierten Visus (BCVA) auf 20/80. 1)
Es gibt Berichte über Bevacizumab, aber seine Rolle bei RAMSVPS ist noch nicht etabliert. 1)
Die kardiovaskuläre Beurteilung und Behandlung ist obligatorisch, und es gibt Fälle mit koronarer Bypass-Operation. 1) Die Zusammenarbeit mit einem Kardiologen beeinflusst die Lebensprognose.
Sie variiert je nach Fall. Die Laserphotokoagulation des undichten Aortenaneurysmas kann die Exsudation kontrollieren, aber wenn wiederholte Blutungen und Exsudationen zu einer submakulären Gliose führen, wird die Seherholung schwierig. 1) Zudem ist das systemische Management (kardiovaskulär) entscheidend für die Lebensprognose.
Die IGFBP7-Mutation beeinträchtigt die normale IGFBP7-Produktion. 1) IGFBP7 (Angiomodulin) ist ein ZNS-Gefäß-spezifischer vaskulärer Sekretionsfaktor, der die VEGF-induzierte Angiogenese blockiert, wenn VEGF-A-Signale die zerebrale Neovaskularisation antreiben. 1)
Experimente mit Zebrafischen zeigten, dass die Blockade von Angiomodulin zu Defekten in der Gefäßsprossung und -musterbildung führt. 1)
In der Netzhaut wird IGFBP7 spezifisch im Endothel dicker glatter Muskelgefäße exprimiert, nicht in Kapillaren. 1) Diese Expressionsverteilung ist die pathologische Grundlage dafür, dass Beading und Aortenaneurysmen nur in den Hauptarterienstämmen auftreten. Aortenaneurysmen bilden sich an Stellen mit verminderter mechanischer Integrität der Gefäßwand, an denen der Druck am höchsten ist. 1)
Zwischen den Netzhautbefunden und den systemischen Arterienbefunden werden drei Parallelen beobachtet. 1)
Hinsichtlich der Pathogenese der Morbus-Coats-ähnlichen Befunde wird angenommen, dass der Zusammenbruch der inneren Blut-Retina-Schranke (iBRB) aufgrund einer Abnahme der Perizyten zu abnormalen kapillären Teleangiektasien führt. 2)
Berichte über RAMSVPS-Fälle, die mit Koronararterienaneurysmen kompliziert sind, zeigen, dass systemische Gefäßläsionen umfangreicher sind als bisher angenommen. 1) Darüber hinaus könnte die Ähnlichkeit der arteriellen Befunde zwischen Takayasu-Arteriitis und RAMSVPS auf die Existenz einer unentdeckten gemeinsamen pathogenetischen Grundlage hindeuten. 1)
Alle bisher berichteten Fälle beschränken sich auf Personen aus der Arabischen Halbinsel, aber es könnte auch außerhalb der Arabischen Halbinsel nicht diagnostizierte oder fehldiagnostizierte Fälle geben. Es wurde darauf hingewiesen, dass einige Fälle, die als Morbus Coats oder IRVAN diagnostiziert wurden, möglicherweise FRAM enthalten. 1)
Die Wirksamkeit von Anti-VEGF-Medikamenten bei RAMSVPS ist nicht erwiesen, und zukünftige Studien bleiben abzuwarten. 1)
Auch die Bildung von retinalen Makroaneurysmen der Arterie vor dem Hintergrund eines retinalen Venenverschlusses wurde berichtet, und die pathologische Untersuchung des FRAM könnte einen Hinweis zur Aufklärung des Mechanismus der Aneurysmenbildung 3) liefern.