年齡相關性黃斑部病變(AMD)

吸菸與眼疾(年齡相關性黃斑部病變及白內障的風險)
一目了然的要點
Section titled “一目了然的要點”1. 吸菸與眼疾的關係
Section titled “1. 吸菸與眼疾的關係”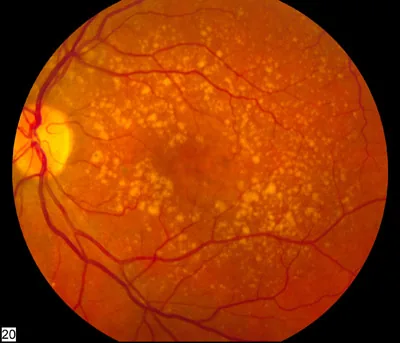
吸菸(菸草)已被確立為多種眼疾的危險因子。特別是與年齡相關性黃斑部病變(AMD)、白內障、乾眼症、糖尿病視網膜病變、甲狀腺眼病變及萊伯氏遺傳性視神經病變的關聯已獲得科學證實。
菸草煙霧中含有超過4000種化學物質,其中的氰化物、鎘、尼古丁和自由基會對眼組織造成多種損害。目前吸菸者罹患AMD的勝算比為2.0~4.0(系統性回顧與統合分析)1),使其成為AMD中最強的可改變風險因子。對於核性白內障,吸菸20包年以上可使勝算比升至約2.02)。
累積吸菸量(包年 = 每日吸菸支數 ÷ 20 × 吸菸年數)與眼病風險之間存在明確的劑量反應關係1)。戒菸後風險逐漸降低,但可能需要20年以上才能恢復到與非吸菸者相同的水平3),因此早期戒菸能帶來最大益處。被動吸菸(二手菸暴露)與兒童和青少年過敏性疾病風險增加相關4)。
- 吸菸是年齡相關性黃斑部病變最重要的可改變風險因子1)
- 核性白內障風險在20包年以上時OR約2.02)
- 戒菸20年後風險降至接近非吸菸者3)
- 被動吸菸也可能增加過敏性疾病風險4)
2. 與吸菸相關的眼病
Section titled “2. 與吸菸相關的眼病”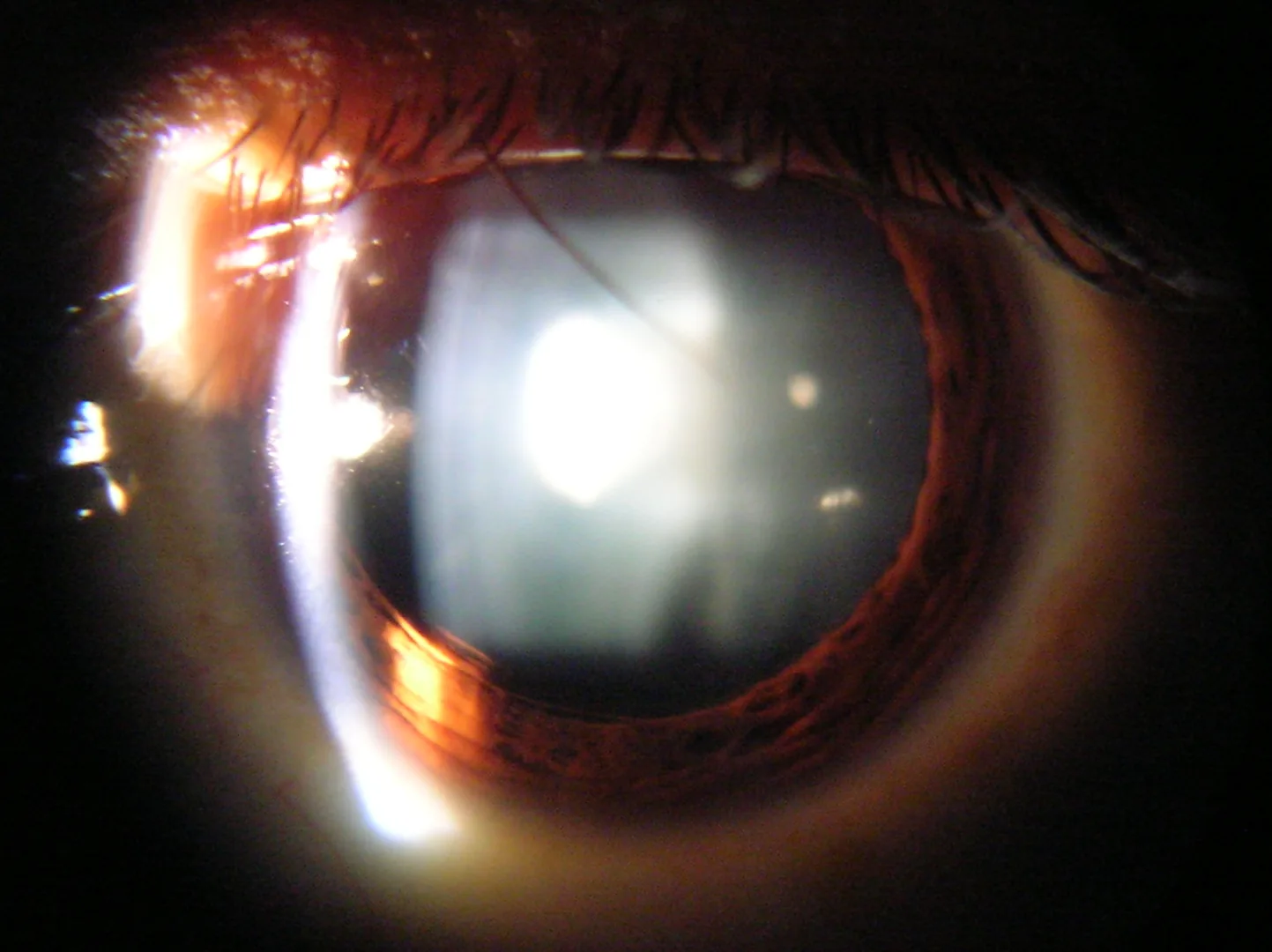
與吸菸相關的主要眼病可歸納為六種。
白內障
乾眼症
直接有害作用:菸草煙霧直接損傷淚膜7)
杯細胞損傷:結膜杯細胞損傷導致黏液層變薄7)
被動吸菸環境可能增加過敏性疾病風險4)
甲狀腺眼病變(TED)
最強環境因子:吸菸是葛瑞夫茲眼病發生和惡化的最強環境因子8)
發生風險:吸菸者TED發生OR約7.78)
放射性碘治療後,吸菸者TED惡化風險增加9)
糖尿病視網膜病變和萊伯遺傳性視神經病變
Section titled “糖尿病視網膜病變和萊伯遺傳性視神經病變”- 吸菸促進微血管損傷,這是其機制10)
- 增加糖尿病患者進展為增殖性視網膜病變的風險
- 在粒線體DNA突變攜帶者中,吸菸可誘發發病11)
- 吸菸加重粒線體功能障礙,增加發病風險11)
吸菸是葛瑞夫茲病患者發生甲狀腺眼病變(TED)的最強環境因子,使風險增加約7.7倍。戒菸已被證明可改善TED治療效果,且吸菸者在放射性碘治療後眼病惡化的風險也更高。在開始眼病治療(類固醇、放射治療、眼眶減壓術)前進行戒菸指導,是最大化治療效果的前提條件。
3. 流行病學數據
Section titled “3. 流行病學數據”吸菸對眼病的影響在人口層級也很顯著,是一個公共衛生問題。
| 疾病 | 風險增加(OR) | 備註 |
|---|---|---|
| AMD(整體) | 2.0~4.0 | 現吸菸者,統合分析1) |
| 滲出型AMD | 特別高 | 與包年呈劑量反應關係5) |
| 核性白內障 | 約2.0 | 20包年以上2) |
| 甲狀腺眼病(TED) | 約7.7 | 格雷夫斯病患者8) |
| 糖尿病視網膜病變 | 增加 | 促進微血管損傷10) |
| LHON發病 | 誘因 | mtDNA突變攜帶者11) |
- 據估計,吸菸對AMD的人口歸因風險(PAR)約占25-30% 1)
- 大規模世代研究已證實吸菸者白內障手術風險顯著增加 6)
- 有報告指出,被動吸菸環境與兒童及青少年過敏性疾病風險增加有關 4)
- 關於電子菸(包括加熱式菸品)對眼部影響的研究正在累積中 12),有待證據確立
4. 診斷與篩檢
Section titled “4. 診斷與篩檢”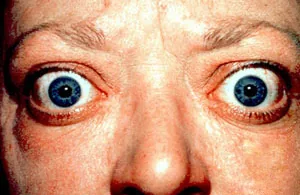
在眼科門診,主動詢問吸菸史非常重要。特別是在AMD和甲狀腺眼病變的初診問診中,應將其視為必問項目。
吸菸史的量化:
- 計算包年數:每日吸菸支數 ÷ 20 × 吸菸年數
- 確認目前吸菸、已戒菸(戒菸年數)或不吸菸
- 同時評估被動吸菸環境(職場和家庭)
AMD高風險族群的應對:
- 對於有吸菸史、家族史和單眼AMD的患者,建議定期進行眼底檢查 5)
- OCT對於早期檢測玻璃膜疣和視網膜色素上皮變化是有效的
- 對於單眼發病病例,應縮短對側眼的追蹤間隔。
甲狀腺眼病患者的處理:
- 每次就診時必須確認吸菸狀況 8)
- 戒菸指導是開始治療前的先決條件。
- 對於接受放射性碘治療的吸菸者,應事先充分說明眼病惡化的可能性 9)
- 術前問診應包括吸菸史。
- 對於重度乾眼症患者,問診時應確認吸菸史和被動吸菸環境 7)
5. 戒菸指導與預防
Section titled “5. 戒菸指導與預防”戒菸是對眼部疾病最重要且已證實的預防措施,眼科醫師也應積極介入。
戒菸對各類疾病風險的降低:
| 疾病 | 戒菸效果 | 證據 |
|---|---|---|
| AMD | 戒菸後10~20年風險顯著降低 3) | 前瞻性佇列 |
| 白內障(核性) | 戒菸後風險降低已被證實2) | 統合分析 |
| 甲狀腺眼病變 | 戒菸可改善TED治療效果8) | 介入研究 |
| 糖尿病視網膜病變 | 有助於抑制血管損傷進展10) | 世代研究 |
5A法(眼科應用)13):
- 詢問(Ask):對所有患者詢問吸菸史
- 建議(Advise):具體告知吸菸的眼病風險
- 評估(Assess):評估戒菸意願
- 協助(Assist):介紹戒菸輔助藥物或戒菸門診
- 安排(Arrange):安排追蹤就診
藥物療法戒菸支持:
- 尼古丁替代療法(NRT):尼古丁貼片(7/14/21mg)·尼古丁口香糖13)
- 伐尼克蘭(戒必適):α4β2尼古丁受體部分致效劑。標準療程為12週13)
- 與戒菸門診合作:利用保險給付的12週戒菸治療計畫(5次就診)14)
6. 病理生理學·詳細發病機制
Section titled “6. 病理生理學·詳細發病機制”吸菸損害眼組織的主要機制大致分為四類:氧化壓力、直接毒性、免疫調節異常和血管損傷。
氧化壓力與AMD:
- 據估計,每吸一口香菸煙霧會產生約10的15次方個自由基15)
- 在香菸煙霧暴露的小鼠中,已報告RPE氧化性DNA損傷、基底內褶喪失、空泡增加、Bruch膜增厚和RPE凋亡15)
- Nrf2調控抗氧化反應,老化與吸菸相關的氧化壓力會導致其反應下降,這是一個問題15)
- 補體因子H(CFH)基因多型性(Y402H)與吸菸的協同效應顯著增加AMD風險5)
氰化物與核性白內障:
- 菸草煙霧中的氰化物破壞水晶體蛋白(晶狀體蛋白)的二硫鍵
- 蛋白質聚集和不溶化發生,導致核性白內障
- 吸菸量達20包年或以上的吸菸者核混濁顯著增加2)
尼古丁與血管損傷:
- 尼古丁刺激交感神經,引起血管收縮,降低視網膜血流10)
- 糖尿病患者中,既有的微血管損傷因吸菸而進一步惡化10)
免疫調節異常與甲狀腺眼病(TED):
- 吸菸引起的免疫調節異常促進TSH受體抗體(TRAb)產生增加8)
- 眼眶纖維母細胞活化和玻尿酸產生增加導致眼眶組織增厚和眼球突出8)
對淚膜的影響與乾眼症:
- 菸草煙霧中的有害化學物質使淚膜脂質層不穩定,導致蒸發過強型乾眼症7)
- 它會損害結膜杯狀細胞,使黏液層變薄,降低淚膜穩定性7)
LHON與粒線體功能障礙:
- 在粒線體DNA突變(如11778G>A)攜帶者中,吸菸會加重已有的粒線體功能障礙,成為發病誘因11)
7. 最新研究與未來展望
Section titled “7. 最新研究與未來展望”電子煙和加熱式菸品對眼睛的影響:
- 評估電子煙和加熱式菸品(如IQOS)對眼睛影響的流行病學研究正在累積12)
- 人們擔心透過尼古丁和揮發性有機化合物途徑對眼表產生影響
- 與傳統菸草相比的風險評估目前尚未確立,因此需要謹慎態度
基因-環境交互作用:
戒菸介入與AMD進展抑制:
- 驗證戒菸對抑制AMD發病和進展效果的前瞻性世代研究正在進行中
- 戒菸與AREDS補充劑(維生素C 500mg、維生素E 400IU、鋅80mg、銅2mg、葉黃素10mg、玉米黃質2mg)的合併效果也正在評估中。
三手煙:
- 附著在牆壁、衣物和家具上的殘留化學物質(三手煙)對眼表的影響正受到關注。
- 與兒童及吸菸者家屬的眼表疾病之間的關聯是未來的研究課題。
基於AI的眼底照片吸菸狀態評估:
- 已有研究報告使用機器學習模型從眼底照片評估吸菸狀態,有望應用於眼科篩檢。
8. 參考文獻
Section titled “8. 參考文獻”- Chakravarthy U, Wong TY, Fletcher A, et al. Clinical risk factors for age-related macular degeneration: a systematic review and meta-analysis. BMC Ophthalmol. 2010;10:31.
- Ye J, He J, Wang C, et al. Smoking and risk of age-related cataract: a meta-analysis. Invest Ophthalmol Vis Sci. 2012;53(7):3885-3895.
- Khan JC, Thurlby DA, Shahid H, et al. Smoking and age related macular degeneration: the number of pack years of cigarette smoking is a major determinant of risk for both geographic atrophy and choroidal neovascularisation. Br J Ophthalmol. 2006;90(1):75-80.
- Saulyte J, Regueira C, Montes-Martinez A, Khudyakov P, Takkouche B. Active or passive exposure to tobacco smoking and allergic rhinitis, allergic dermatitis, and food allergy in adults and children: a systematic review and meta-analysis. PLoS Med. 2014;11(3):e1001611. PMCID: PMC3949681. doi:10.1371/journal.pmed.1001611.
- Seddon JM, George S, Rosner B. Cigarette smoking, fish consumption, omega-3 fatty acid intake, and associations with age-related macular degeneration: the US Twin Study of Age-Related Macular Degeneration. Arch Ophthalmol. 2006;124(7):995-1001.
- Kelly SP, Thornton J, Edwards R, et al. Smoking and cataract: review of causal association. J Cataract Refract Surg. 2005;31(12):2395-2404.
- Moss SE, Klein R, Klein BE. Prevalence of and risk factors for dry eye syndrome. Arch Ophthalmol. 2000;118(9):1264-1268.
- Prummel MF, Wiersinga WM. Smoking and risk of Graves’ disease. JAMA. 1993;269(4):479-482.
- Bartalena L, Marcocci C, Tanda ML, et al. Cigarette smoking and treatment outcomes in Graves ophthalmopathy. Ann Intern Med. 1998;129(8):632-635.
- Cai J, Boulton M. The pathogenesis of diabetic retinopathy: old concepts and new questions. Eye (Lond). 2002;16(3):242-260.
- Kirkman MA, Yu-Wai-Man P, Korsten A, et al. Gene-environment interactions in Leber hereditary optic neuropathy. Brain. 2009;132(Pt 9):2317-2326.
- Mehra D, Galor A. Digital screen use and dry eye: a review. Asia Pac J Ophthalmol. 2020;9(6):491-497.
- Fiore MC, Jaén CR, Baker TB, et al. Treating tobacco use and dependence: 2008 update. Clinical practice guideline. Rockville, MD: U.S. Department of Health and Human Services; 2008.
- JCS Joint Working Group. Guidelines for smoking cessation (JCS 2010): digest version. Circ J. 2012;76(4):1024-1043.
- Cano M, Thimmalappula R, Fujihara M, et al. Cigarette smoking, oxidative stress, the anti-oxidant response through Nrf2 signaling, and age-related macular degeneration. Vision Res. 2010;50(7):652-664.
