早发型
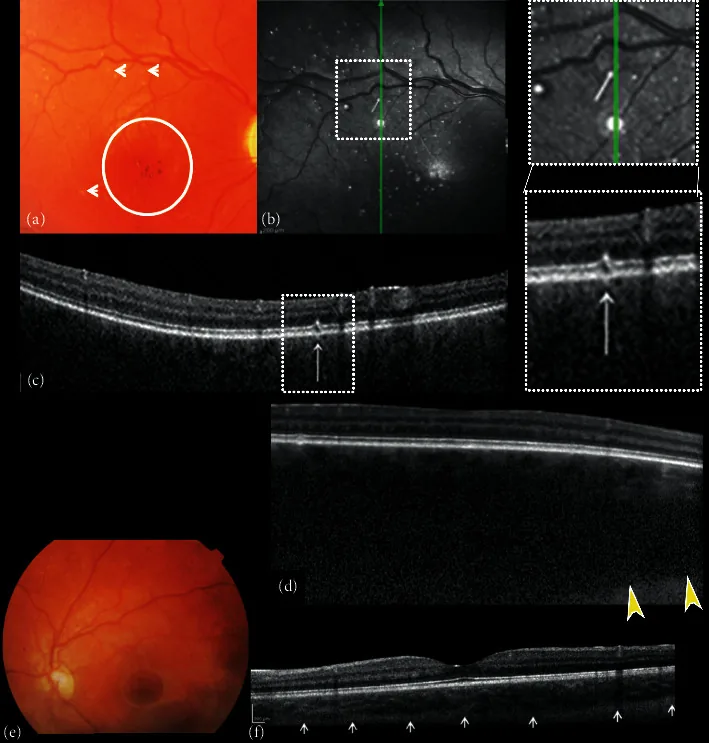
黄斑病变:最具特征性的所见。出生后35天即可出现。
牛眼样黄斑病变:呈现中心部脉络膜视网膜萎缩和色素环的特征性模式。
视网膜色素变性样改变:发生广泛的视网膜变性。
视神经萎缩:在进展病例中可见。
眼底荧光造影(FAF):中心凹低自发荧光、边界区高自发荧光模式。

钴胺素C缺乏症(cblC型)是一种细胞内维生素B12(钴胺素)代谢的先天性代谢错误。正式名称为甲基丙二酸尿症和高胱氨酸尿症cblC型(OMIM #277400)。它是所有cbl代谢异常中最常见的类型,约占80%。
遗传方式为常染色体隐性遗传。病因是MMACHC基因(1p34.2)的突变。MMACHC蛋白负责细胞内钴胺素代谢的早期步骤,其功能丧失会损害腺苷钴胺素(AdoCbl)和甲基钴胺素(MeCbl)的合成。
估计发病率为1:100,000至1:200,000 3, 4),但中国山东省的一项调查显示高达1:3,920。在美国,自21世纪初以来,它已被纳入新生儿筛查(NBS)4)。
根据发病年龄,大致分为早发型(出生后1年内,占所有病例的86-88%)和迟发型(1岁以后)。已报道超过160例迟发型病例,其中30例以上为成人发病(18岁及以上)3)。
通过以血C3丙酰肉碱升高为指标的NBS可以早期发现。然而,一些迟发型和轻症病例可能被NBS漏诊4),因此如果临床怀疑但筛查正常,需要进一步检查血浆Hcy和尿MMA。
发病年龄不同,临床表现差异很大。
早发型眼部症状:
迟发型主要症状(眼外):
早发型和迟发型的眼底所见差异很大。
早发型
黄斑病变:最具特征性的所见。出生后35天即可出现。
牛眼样黄斑病变:呈现中心部脉络膜视网膜萎缩和色素环的特征性模式。
视网膜色素变性样改变:发生广泛的视网膜变性。
视神经萎缩:在进展病例中可见。
眼底荧光造影(FAF):中心凹低自发荧光、边界区高自发荧光模式。
迟发型
眼底正常者居多:常不呈现严重眼部表现 3, 4)。
脊髓MRI表现:后索高信号病变为特征性表现 4)。
脑MRI白质病变:部分迟发型可见 3)。
高血压性视网膜病变:在伴有肾脏并发症(血栓性微血管病)的重症病例中可能出现 2)。
全身并发症包括代谢性酸中毒、肌张力低下、小头畸形、心肌病(50%)1)和肾血栓性微血管病(TMA)2)。
迟发型中,早发型那样的严重黄斑病变和视网膜变性罕见,眼底正常者居多 3, 4)。但伴有肾脏并发症的重症病例可能出现高血压性视网膜病变 2)。神经系统症状通常对治疗反应良好,但也有残留视功能障碍的病例报道 3)。
钴胺素C缺乏症是由MMACHC基因突变引起的常染色体隐性遗传病。已报道80多种突变,突变类型不同,表型差异很大。
主要突变的频率及对应表型如下所示。
| 突变 | 频率/谱系 | 主要表型 |
|---|---|---|
| c.271dupA | 40–61%·欧洲裔 | 早发型·最严重 |
| c.394C>T | 约20% | 迟发型 |
| c.609G>A | 48–55%·东亚裔 | 婴儿至儿童 |
其他主要变异包括:
此外,还存在由PRDX1基因突变导致MMACHC表观遗传沉默引起的“epi-cblC”,引发继发性cblC样病变。
显示代谢异常的实验室检查结果是诊断的核心。
| 检查项目 | 典型表现 | 意义 |
|---|---|---|
| 血浆Hcy | 显著升高 | 筛查 |
| 尿MMA | 升高 | 确认代谢阻断 |
| 基因检测 | MMACHC突变 | 确诊 |
报告的具体数值:血浆Hcy 101.5~1700.5 µmol/L2, 3),尿MMA 85~802 mmol/mol3, 4)。迟发型患者血清维生素B12常在正常范围(448~625 pg/mL)3, 4)。
与饮食性B12缺乏、恶性贫血、其他cbl代谢异常(cblD、cblF等)以及MTHFR缺乏症的鉴别很重要3, 4)。高Hcy和高MMA的组合是cblC的特征,而仅高Hcy(MMA正常)提示MTHFR缺乏等。
有可能。迟发型cblC患者的血清B12常在正常范围内3, 4),不能仅凭B12正常就排除。对于有神经或精神症状的年轻患者,必须检测血浆Hcy和MMA,如果升高,需要进行MMACHC基因检测。
治疗的核心是肠外给予羟钴胺(OH-Cbl),并联合使用甜菜碱、亚叶酸和左卡尼汀的多药联合疗法。
肠外给药是标准。推荐剂量:1 mg/天或0.3 mg/kg/天肌肉注射(IM)4)。报道的剂量:
Ailliet等人(2022)对一例迟发型成人患者给予25 mg/天皮下注射(SC),神经症状得到改善3)。Goyne等人(2023)的病例起始剂量为5 mg/天IM4)。Hjalmarsson等人(2024)在一例合并严重心力衰竭的病例中使用了30 mg/天静脉注射(IV)1)。
促进同型半胱氨酸再甲基化为蛋氨酸。推荐剂量:250 mg/kg/天,分三次服用4)。报道的剂量:100 mg/kg/天2),1 g每日三次4),2–3 g每日三次1)。
治疗目标是降低MMA和Hcy,并使代谢指标正常化。适当治疗可使Hcy显著下降:
Akar等人(2024)报告的合并肾TMA的重症病例中,治疗后Hcy从1,700.5 µmol/L降至4.6 µmol/L,恢复正常2)。Hjalmarsson等人(2024)报告的合并心肌病的病例中,MMA从97降至8.1 mmol/mol,Hcy从91降至31.8 µmol/L1)。
迟发型对治疗反应相对较好4),但视功能恢复可能有限3)。早发型即使进行适当治疗,许多患者在青少年时期也会达到法定盲。
早发型即使代谢指标改善,黄斑病变和视网膜变性的视功能预后也常不良,有报道称许多患者在青少年时期达到法定盲。迟发型对神经症状的治疗反应相对较好,但残留的视功能障碍仅能有限恢复3)。早期诊断和早期治疗可能带来最佳预后。
MMACHC蛋白在溶酶体中与钴胺素-结合珠蛋白(R)复合物结合,从钴胺素上切下R基团,生成可在细胞内利用的通用钴胺素中间体。该中间体随后分支为两条途径。
当MMACHC功能丧失导致两条途径均受损时:
对眼组织的影响方面,甲硫氨酸降低导致谷胱甘肽(GSH)合成障碍,降低视网膜色素上皮(RPE)的氧化应激防御能力,被认为是黄斑变性的一个原因。高Hcy引起的血管内皮损伤损害视网膜和脉络膜循环的机制也被推测。
Hjalmarssон等人(2024)报告了全球首例在合并心肌病的cblC患者中植入LVAD(左心室辅助装置)并随后进行心脏移植的病例1)。结合高剂量OH-Cbl(30 mg/日静脉注射)、甜菜碱、亚叶酸和左卡尼汀的代谢治疗,代谢指标改善(MMA 97→8.1,Hcy 91→31.8),并获得了良好结局。
研究表明,即使在心脏移植后,继续对cblC进行代谢治疗也是必不可少的1)。
已有研究表明,部分迟发型和轻症病例在新生儿筛查中被漏诊4),强调在出现神经或精神症状的年轻成人中,即使B12正常,也应测量Hcy和MMA的重要性3, 4)。
已有报道因PRDX1基因突变导致MMACHC表观遗传沉默引起的“epi-cblC”。即使没有基因突变也可能呈现cblC样病态,因此需要重新考虑诊断算法。
Ailliet等人(2022)报告了通过迟发型cblC的家族筛查早期发现无症状纯合子的经验,强调了以先证者诊断为契机的积极家族筛查的意义3)。