ภาวะกระตุกครึ่งหน้า (HFS) คือการหดตัวโดยไม่สมัครใจข้างเดียวของกล้ามเนื้อใบหน้าที่ควบคุมโดยเส้นประสาทสมองคู่ที่ 7
สาเหตุหลักคือการกดทับของหลอดเลือดที่เส้นประสาทใบหน้าในบริเวณมุมสมองน้อย-พอนส์ และหลอดเลือดที่พบบ่อยที่สุดคือหลอดเลือดแดงสมองน้อยส่วนหน้าล่าง (AICA)
อาการกระตุกเริ่มแรกที่เปลือกตาล่าง จากนั้นค่อยๆ ลามไปยังมุมปากและกล้ามเนื้อสเตอโนไคลโดมาสตอยด์ด้านเดียวกัน
การกระตุกที่ยังคงเกิดขึ้นระหว่างนอนหลับเป็นจุดสำคัญที่แตกต่างจากภาวะเปลือกตากระตุก ทั้งสองข้าง
การฉีดโบทูลินัมทอกซิน (ชนิด A) เป็นทางเลือกแรกในการรักษา โดยมีประสิทธิภาพประมาณ 90% และผลคงอยู่นาน 3-4 เดือนการรักษาให้หายขาดคือการผ่าตัดลดแรงกดบนเส้นเลือดขนาดเล็ก (MVD) โดยมีอัตราการดีขึ้นประมาณ 90% และผลระยะยาวดี
สาเหตุของ HFS ทุติยภูมิรวมถึงเนื้องอก โรคทำลายปลอกไมอีลิน และภาวะความดันในกะโหลกศีรษะสูงโดยไม่ทราบสาเหตุ ดังนั้นการประเมินด้วยภาพจึงสำคัญ
อาการกระตุกครึ่งหน้า (Hemifacial Spasm; HFS) เป็นความผิดปกติทางการเคลื่อนไหวที่มีการหดเกร็งแบบเกร็ง-กระตุกโดยไม่สมัครใจของกล้ามเนื้อแสดงสีหน้าครึ่งหนึ่งของใบหน้า (ซึ่งเลี้ยงโดยเส้นประสาทสมองคู่ที่ 7) รหัส ICD-10 คือ G51.3
ในปี ค.ศ. 1905 โจเซฟ บาบินสกีเป็นคนแรกที่ใช้คำว่า “hemifacial spasm” 9) ในปี ค.ศ. 1947 แคมป์เบลล์และคีดีบรรยาย HFS ปฐมภูมิเป็นครั้งแรก และในปี ค.ศ. 1975 เจนเนตตาอธิบายกลไกการกดทับเส้นประสาทจากหลอดเลือดแดงที่คดเคี้ยวและขยายตัว
ความชุกในสหรัฐอเมริกาอยู่ที่ 8-15 คนต่อ 100,000 คน อุบัติการณ์รายงานประมาณ 0.78 ต่อ 100,000 2) รายงานอื่นในสหรัฐฯ ระบุ 11 คนต่อ 100,000 3) ผู้หญิงพบเป็นสองเท่าของผู้ชาย อายุที่เริ่มต้นโดยทั่วไปคือ 50-60 ปี พบมากในวัยกลางคนและผู้สูงอายุ ดำเนินโรคแบบเรื้อรังและลุกลาม
การจำแนก : แบ่งเป็นปฐมภูมิ (จากการกดทับของหลอดเลือด) และทุติยภูมิ (จากการงอกใหม่ผิดปกติหลังการบาดเจ็บเส้นประสาท การอักเสบ เนื้องอก โรคทำลายปลอกไมอีลิน ฯลฯ)
การวินิจฉัยแยกโรคหลัก :
กล้ามเนื้อกระตุกเล็กน้อยที่เปลือกตา : มีเพียงบางส่วนของกล้ามเนื้อ orbicularis oculi เคลื่อนไหว ไม่ทำให้ลืมตาลำบาก ไม่มีคิ้วตกพร้อมกันภาวะเกร็งของเปลือกตา (Benign Essential Blepharospasm/BEB ) : เป็นทั้งสองข้าง สันนิษฐานว่ามีความผิดปกติของเบซัลแกงเกลีย ร่วมกับอาการกลัวแสง และตาแห้ง อาการดีขึ้นเมื่อใช้กลวิธีทางประสาทสัมผัส แตกต่างจาก HFS ตรงที่หายไปขณะหลับMeige syndrome : ภาวะเกร็งของเปลือกตาทั้งสองข้างลามลงด้านล่าง ร่วมกับการเคลื่อนไหวใบหน้าโดยไม่สมัครใจ เช่น ริมฝีปากเคลื่อนไหวผิดปกติ (dyskinesia) ซึ่งเป็นภาวะกล้ามเนื้อหดเกร็งเฉพาะที่ (focal dystonia)
Q
อาการกระตุกครึ่งหน้าและภาวะเกร็งของเปลือกตาแตกต่างกันอย่างไร?
A
HFS เป็นข้างเดียวและลามไปยังใบหน้าส่วนล่าง อาการกระตุกยังคงอยู่ขณะหลับ ภาวะเกร็งของเปลือกตา (BEB ) เป็นทั้งสองข้างและเน้นบริเวณรอบเบ้าตา ร่วมกับอาการกลัวแสง และตาแห้ง หายไปขณะหลับ น้ำตาไหลข้างที่เป็นพบบ่อยใน HFS ในขณะที่กลัวแสงและตาแห้ง พบน้อยใน HFS
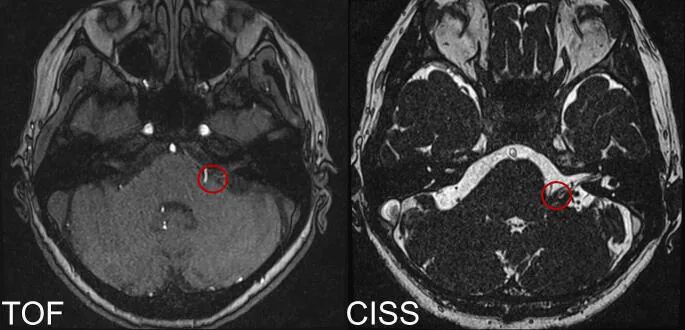
ภาพ MRI แสดงการกดทับเส้นประสาทและหลอดเลือดซึ่งเป็นสาเหตุของอาการกระตุกครึ่งหน้า Rhomberg T, et al. Endoscope-assisted microvascular decompression in hemifacial spasm with a teflon bridge. Acta Neurochir (Wien). 2024. Figure 1. PM
CI D: PMC11139744. License: CC BY.
ในการตรวจ MRI แบบ TOF และ
CI SS ตามแนวแกนก่อนการผ่าตัด แสดงให้เห็นถึงความเป็นไปได้ของการสัมผัสระหว่างหลอดเลือดแดงสมองน้อยส่วนล่างหลัง (
PIC A) และเส้นประสาทเฟเชียลด้านซ้ายที่จุดกำเนิดของเส้นประสาทเฟเชียลใกล้ผิวของก้านสมอง (วงกลมสีแดง) ซึ่งสอดคล้องกับการกดทับของเส้นประสาทและหลอดเลือดที่กล่าวถึงในหัวข้อ “2. อาการหลักและอาการแสดงทางคลินิก”
ในระยะเริ่มแรก มักเริ่มด้วยการกระตุกเล็กน้อยของเปลือกตาล่าง (กระตุก) จากนั้นค่อยๆ แพร่กระจายไปยังกล้ามเนื้อใบหน้าทั้งหมด เช่น เปลือกตา มุมปาก และกล้ามเนื้อแผ่นปิดคอ การกระตุกของเปลือกตาและมุมปากเกิดขึ้นพร้อมกัน (ในจังหวะเดียวกัน)
เริ่มแรก : การหดตัวโดยไม่สมัครใจของเปลือกตาล่างการดำเนินโรค : การกระตุกของเปลือกตาเป็นระยะ → การปิดเปลือกตาโดยไม่สมัครใจอย่างต่อเนื่อง → แพร่กระจายไปยังใบหน้าส่วนล่างและกล้ามเนื้อแผ่นปิดคอด้านเดียวกันรูปแบบทั่วไป : เริ่มจากเปลือกตาบนและล่างแล้วแพร่กระจายลงด้านล่าง (ในกรณีส่วนใหญ่)รูปแบบที่ไม่ปกติ : เริ่มจากกล้ามเนื้อ orbicularis oris และแผ่ขึ้นด้านบน (ไปทางเปลือกตา)น้ำตาไหล : ผู้ป่วยมักรู้สึกว่าน้ำตาไหลข้างที่ได้รับผลกระทบ ไม่ค่อยบ่นเรื่องกลัวแสงหรือตาแห้ง (จุดที่แตกต่างจากภาวะเปลือกตากระตุก )ปัจจัยกระตุ้นและทำให้รุนแรงขึ้น : จะเด่นชัดมากขึ้นภายใต้สภาวะทางอารมณ์หรือความเครียด อาจมีปัญหาการนอนหลับที่เกี่ยวข้องกับการกระตุกยังคงเกิดขึ้นขณะนอนหลับ : HFS ยังพบได้ขณะนอนหลับ (จุดที่แตกต่างสำคัญจากภาวะเปลือกตากระตุก )หูอื้อตามชีพจร : อาจเกิดขึ้นเมื่อกล้ามเนื้อ tensor tympani มีส่วนเกี่ยวข้อง
การหดเกร็งของกล้ามเนื้อ orbicularis oculi ข้างเดียว : สัมพันธ์กับการหดเกร็งของกล้ามเนื้อใบหน้าอื่นๆสัญญาณ Babinski อีกแบบ : การหลับตาโดยไม่ตั้งใจร่วมกับการยกคิ้ว (brow elevation)9) กล้ามเนื้อใบหน้าอ่อนแรงเล็กน้อย : อาจพบได้ในด้านที่ได้รับผลกระทบการได้ยินลดลง : อาจพบได้การกระตุ้นให้เกิดการหดเกร็งพร้อมกัน : สามารถกระตุ้นให้เกิดการหดเกร็งพร้อมกันของหนังตาและมุมปากได้โดยการหลับตาแรงๆ ซ้ำๆ หรือการดึงมุมปากไปด้านข้างไม่สามารถลืมตาได้ : เนื่องจากการต่อต้านระหว่างการหดเกร็งและการพยายามลืมตา อาจทำให้ไม่สามารถลืมตาได้ร่วมกับการคลายตัวของเนื้อเยื่อรอบข้าง
Q
อาการกระตุกครึ่งซีกใบหน้าเกิดขึ้นขณะนอนหลับหรือไม่?
A
พบ HFS ได้แม้ในขณะนอนหลับ นี่เป็นจุดสำคัญในการแยกความแตกต่างจากภาวะเปลือกตากระตุก ซึ่งจะหายไปขณะนอนหลับ แต่ HFS ยังคงดำเนินต่อไป
HFS ปฐมภูมิ
คำจำกัดความ : เกิดจากการกดทับของหลอดเลือดที่เส้นประสาทใบหน้าในบริเวณทางออกของก้านสมอง (REZ ) หลอดเลือดที่พบบ่อยที่สุดคือหลอดเลือดแดงสมองน้อยส่วนหน้าล่าง (AICA)
รายละเอียดตำแหน่งที่ถูกกดทับ : การกดทับที่ REZ 94.6%, การกดทับส่วนปลายอย่างเดียว 0.7%, การกดทับแบบผสม 4.7%2) .
การกดทับสองจุด (ชนิด DC) : ชนิดที่กดทับทั้ง REZ และ CP (ก้านสมองส่วนซีรีบรัล พีดันเคิล) อัตราการผ่าตัด MVD ซ้ำสูง 1) .
ตำแหน่งกดทับที่พบได้น้อย : มีรายงานการกดทับหลอดเลือดแดงแล็บรินไทน์ภายในช่องหูชั้นใน (IAC ) เช่นกัน 2) .
ภาวะกระตุกครึ่งหน้าทุติยภูมิ
การสร้างใหม่ผิดปกติหลังเส้นประสาทถูกทำลาย : การสร้างใหม่ผิดปกติหลังเบลล์พาลซี เป็นต้น
รอยโรคหลอดเลือด : หลอดเลือดแดงแข็ง, ความผิดปกติของหลอดเลือดแดงและดำ, โป่งพองของหลอดเลือด
เนื้องอก : เนื้องอกต่อมน้ำลายพาโรติด, เนื้องอกบริเวณมุมสมองน้อย-พอนส์
อื่นๆ : รอยโรคที่ก้านสมอง (รวมถึงโรคหลอดเลือดสมอง), โรคทำลายปลอกไมอีลิน (โรคปลอกประสาทเสื่อมแข็ง), ถุงน้ำแมงมุมในถังน้ำสมองส่วนคอร์ปัสควอดริเจมินา4) , ภาวะความดันในกะโหลกศีรษะสูงโดยไม่ทราบสาเหตุ (IIH )9) , และพบน้อยว่าเป็นกรรมพันธุ์
สาเหตุหลักคือการกดทับเส้นประสาทเฟเชียลหรือพอนส์ในโพรงกะโหลกด้านหลังโดยหลอดเลือด เช่น เบซิลาร์อาร์เทอรีหรือ AICA และพบน้อยจากเนื้องอกหรือโป่งพอง
ปัจจัยเสี่ยง : การบาดเจ็บที่ใบหน้า, ความเสียหายของเส้นประสาทสมองคู่ที่ 7, ประวัติเบลล์พาลซี, หลอดเลือดแดงแข็ง, ประวัติครอบครัว ความชราและความดันโลหิตสูงทำให้หลอดเลือดคดเคี้ยวและขยายตัวมากขึ้น เพิ่มความเสี่ยงของกลุ่มอาการร่วม (เช่น ร่วมกับโรคปวดเส้นประสาทไทรเจมินัล )5)
การวินิจฉัยขึ้นอยู่กับอาการและอาการแสดงทางคลินิกเป็นหลัก
การทดสอบกระตุ้น : สามารถเสริมการวินิจฉัยได้โดยการกระตุ้นให้เกิดการหดเกร็งพร้อมกันที่เปลือกตาและมุมปากผ่านการหลับตาแรงๆ ซ้ำๆ และการดึงมุมปากไปด้านข้าง
การตรวจภาพของก้านสมองเป็นสิ่งสำคัญเพื่อหาสาเหตุของการกดทับ
MRI : แนะนำให้ถ่ายภาพความละเอียดสูงตามแนวเส้นประสาทเฟเชียลที่มุมสมองน้อย-พอนส์ ช่องหูชั้นใน และจากก้านสมองถึงทางออกฐานกะโหลกศีรษะ ภาพถ่ายน้ำหนัก T2 ความละเอียดสูงสามารถมองเห็นการกดทับของหลอดเลือดได้ แต่การสัมผัสระหว่างเส้นประสาทและหลอดเลือดที่ไม่มีอาการอาจพบได้ในคนปกติMRI 3D-CI SS : สามารถแสดงรายละเอียดความสัมพันธ์ระหว่างเส้นประสาทและหลอดเลือดได้5) ภาพฟิวชัน MRI 3 มิติ (การถ่ายภาพเทนเซอร์การแพร่ + การถ่ายภาพหลอดเลือดด้วยคลื่นแม่เหล็กไฟฟ้า) : มีประโยชน์ในการระบุตำแหน่งที่แน่นอนของการกดทับบริเวณรากประสาทเข้า7) การตรวจหลอดเลือดด้วยคลื่นแม่เหล็กไฟฟ้า (MRA) : ใน HFS ที่เกี่ยวข้องกับภาวะความดันในกะโหลกศีรษะสูงโดยไม่ทราบสาเหตุ อาจไม่พบการสัมผัสของหลอดเลือด 9) .CT scan ด้วยสารทึบรังสี : ทางเลือกเมื่อไม่สามารถทำ MRI ได้.
AMR (การตอบสนองของกล้ามเนื้อผิดปกติ)/LSR (การตอบสนองการแพร่กระจายด้านข้าง) : จำเป็นสำหรับการติดตามระหว่างผ่าตัด MVD การหายไปของ AMR สามารถทำนายการหายไปของอาการชักหลังผ่าตัดได้ 1) 2) .
ตารางด้านล่างแสดงโรคที่ต้องวินิจฉัยแยกโรคหลัก.
โรค ข้าง ขณะนอนหลับ ลักษณะสำคัญ อาการกระตุกครึ่งหน้า ข้างเดียว มี ลามไปถึงน้ำตาและมุมปาก ภาวะเปลือกตากระตุก (BEB )ทั้งสองข้าง ไม่มี กลัวแสง รู้สึกแห้ง กล้ามเนื้อเปลือกตากระตุก เล็กน้อย ข้างเดียว — เฉพาะส่วนหนึ่งของกล้ามเนื้อ orbicularis oculi การเคลื่อนไหวร่วมหลังอัมพาตเส้นประสาทใบหน้า ข้างเดียว — ประวัติอัมพาตมาก่อน
การวินิจฉัยแยกโรคอื่นๆ: กระตุกใบหน้า (กลุ่มอาการทูเร็ตต์), โรคดายสกินชนิดช้า, อาการชักจากโรคลมชัก
ตัวเลือกการรักษาหลักแสดงในตารางด้านล่าง
การรักษา อัตราประสิทธิผล ระยะเวลาคงอยู่ ข้อบ่งใช้ การฉีดโบทูลินัมทอกซิน ประมาณ 90% 3–4 เดือน ทางเลือกแรก การผ่าตัดลดแรงกดบนเส้นประสาทด้วยกล้องจุลทรรศน์ (MVD) ประมาณ 90% ระยะยาว ผู้ป่วยดื้อยา / ผู้ป่วยอายุน้อย การรักษาด้วยยา จำกัด — เสริม / ชั่วคราว
โบทูลินัมทอกซินชนิดเอ (Botox® สำหรับฉีด) ได้รับการรับรองในญี่ปุ่นสำหรับอาการเกร็งของเปลือกตาและอาการเกร็งครึ่งหน้า ปัจจุบันการรักษาด้วยโบทูลินัมทอกซินถือเป็นทางเลือกแรกในการรักษา
กลไกการออกฤทธิ์ : ถูกดูดซึมเข้าสู่ปลายประสาทที่รอยต่อประสาทและกล้ามเนื้อ ออกฤทธิ์ต่อโปรตีนเยื่อหุ้มถุงซินแนปส์ และยับยั้งการปล่อยอะเซทิลโคลีน
อัตราประสิทธิผลและระยะเวลาคงอยู่ :
อัตราประสิทธิผลประมาณ 90%
ต้องใช้เวลา 2–3 วันจึงจะเริ่มเห็นผล
ผลคงอยู่ประมาณ 3-4 เดือน (เนื่องจากการเชื่อมต่อประสาทและกล้ามเนื้อกลับมาใหม่โดยการแตกกิ่งก้านของเส้นประสาทข้างเคียง) จำเป็นต้องฉีดซ้ำ
การรักษาความถี่สูงด้วยขนาดใหญ่ อาจทำให้ประสิทธิภาพลดลงในระยะยาว
ในบางกรณี หากเกิดแอนติบอดีที่ยับยั้งพิษชนิด A พิษชนิด F จะมีประสิทธิภาพ (แต่ระยะเวลาสั้นกว่า)
ตำแหน่งและขนาดที่ฉีด : กล้ามเนื้อคอร์รูเกเตอร์ ซูเปอร์ซิลิไอ, กล้ามเนื้อออร์บิคิวลาริส โอคูไล (กระจายอย่างสม่ำเสมอ), กล้ามเนื้อไซโกมาติคัส เมเจอร์, กล้ามเนื้อลีเวเตอร์ ลาบิไอ ซูพีเรียริส อะลีควี นาซี อย่างละ 2.5 หน่วย สิ่งสำคัญคือต้องหลีกเลี่ยงการฉีดเข้าสู่กล้ามเนื้อลีเวเตอร์ พาลพีเบร ซูพีเรียริส โดยผิดพลาด
ผลิตภัณฑ์ที่มีจำหน่าย: Botox(R), Dysport(R), Xeomin(R)
การผ่าตัดลดการกดทับเส้นประสาทและหลอดเลือดในโพรงกะโหลกส่วนหลัง โดยวางแผ่นสักหลาดเทฟลอนระหว่างหลอดเลือดที่เป็นสาเหตุและเส้นประสาทใบหน้าเพื่อแยกหลอดเลือดออก
อัตราการดีขึ้นประมาณ 90% ผลระยะยาวดี2) .ภาวะแทรกซ้อนพบได้น้อยและมักเกิดขึ้นชั่วคราว มีรายงานการสูญเสียการได้ยินร้อยละ 13.39 หลังการผ่าตัด MVD6) .
ข้อบ่งชี้: ผู้ป่วยที่ดื้อต่อการรักษาด้วยโบทูลินัมทอกซิน ผู้ป่วยอายุน้อย
ในผู้สูงอายุที่ไม่มีภาวะแทรกซ้อน สามารถให้ผลลัพธ์เทียบเท่าผู้ป่วยอายุน้อย5) .
มีรายงานผลลัพธ์ที่ดีหลังการผ่าตัด MVD แม้หลังจากรักษาด้วยโบท็อกซ์มา 20 ปี8) .
การติดตาม AMR ระหว่างผ่าตัด : จำเป็นเพื่อยืนยันการกดคลายเส้นประสาทอย่างเพียงพอ 1) 2) .
Carbamazepine, Clonazepam, Phenytoin, Gabapentin, Baclofen. ผลจำกัดและผลข้างเคียงชัดเจน ใน HFS ที่สัมพันธ์กับ IIH มีรายงานว่า topiramate (50 มก. x 2/วัน) ได้ผล 9) .
ผลข้างเคียงหลักของการฉีดโบทูลินัมทอกซิน : หนังตาตก , ตาแห้ง , เห็นภาพซ้อน , ตาหลับไม่สนิท พบปฏิกิริยาคล้ายแอนาฟิแล็กซิสได้น้อยมาก เพื่อป้องกันหนังตาตก จากการฉีดเข้าที่กล้ามเนื้อลืมตาบน ต้องเลือกตำแหน่งฉีดอย่างแม่นยำ ความเสี่ยงของ MVD: เลือดออกในสมอง, อัมพาตเส้นประสาทใบหน้า, สูญเสียการได้ยิน (13.39%)
Q
ผลของโบทูลินัมทอกซินอยู่ได้นานแค่ไหน?
A
ผลคงอยู่ประมาณ 3–4 เดือน เนื่องจากการงอกของแขนงประสาทข้างช่วยให้การส่งสัญญาณประสาทและกล้ามเนื้อกลับมาทำงานอีกครั้ง จึงจำเป็นต้องฉีดซ้ำเมื่อฤทธิ์ลดลง การรักษาด้วยขนาดสูงและบ่อยครั้งอาจทำให้ฤทธิ์ระยะยาวลดลง
Q
การผ่าตัดลดการกดทับหลอดเลือดขนาดเล็กเหมาะกับผู้ป่วยประเภทใด?
A
ข้อบ่งชี้หลักคือผู้ป่วยที่ดื้อต่อการรักษาด้วยโบทูลินัมทอกซินและผู้ป่วยอายุน้อย อัตราการดีขึ้นประมาณ 90% และผลระยะยาวดี ในผู้สูงอายุที่ไม่มีภาวะแทรกซ้อน สามารถคาดหวังผลเทียบเท่าผู้ป่วยอายุน้อย5) .
กลไกพื้นฐานของ HFS ปฐมภูมิคือ: การกดทับของหลอดเลือด → การสูญเสียไมอีลิน → การส่งสัญญาณแบบอีแฟปติก (การส่งสัญญาณข้ามไซแนปส์เทียม) กิจกรรมไฟฟ้าของเส้นประสาทหนึ่งกระตุ้นการทำงานของเส้นประสาทข้างเคียง กลไกแตกต่างจากภาวะเปลือกตากระตุก ที่เกี่ยวข้องกับเบซัลแกงเกลีย
บริเวณที่เปราะบางของเส้นประสาทใบหน้า : ส่วนไมอีลินส่วนกลางยาวประมาณ 10 มม. จากจุดออกของรากประสาท (RExP) ถึงบริเวณเปลี่ยนผ่าน (TZ) เปราะบางต่อการกดทับของหลอดเลือด แถบโอเบอร์สไตเนอร์-เรดลิช (การเปลี่ยนจากไมอีลินส่วนกลางไปส่วนปลาย) ในบริเวณนี้ถือว่าเปราะบางเป็นพิเศษ7) .
Sano และคณะ (2022) ประเมินก่อนและหลัง MVD โดยใช้ภาพฟิวชัน 3D-MRI (DTI+MRA) พวกเขารายงานว่า TZ ของเส้นประสาทเฟเชียลประมาณ 0.96 มม. (ช่วง 1.9–2.86 มม.) และแสดงให้เห็นว่าสามารถระบุส่วน AS ของ REZ ได้อย่างแม่นยำ 7) .
กลไกการกดทับสองครั้ง (ชนิด DC) : ใน HFS ชนิด DC การลดการกดทับที่ REZ อาจทำให้การกดทับด้าน CP แย่ลงตามหลักการของคาน การเคลื่อนของ VA ที่แข็งจากหลอดเลือดแดงแข็งดัน AICA ขึ้นไป ทำให้การกดทับเส้นประสาทเฟเชียลที่ส่วน CP รุนแรงขึ้น 1) .
Fujii และคณะ (2024) ในการทบทวนผู้ป่วย HFS ชนิด DC 35 ราย รายงานว่าหาก AMR ไม่หายไปหลังลดการกดทับที่ REZ การตรวจสอบการกดทับ AICA ที่ด้าน CP และเพิ่มเทฟลอนช่วยให้ผลลัพธ์หลังผ่าตัดดีขึ้น 1) .
HFS ที่เกี่ยวข้องกับ IIH : ความผันผวนของความดันน้ำไขสันหลัง (ไม่ใช่ค่าสัมบูรณ์) เชื่อว่าทำให้เกิดการกระตุ้นมากเกินไปของเส้นประสาทเฟเชียล หลักฐานคืออาการชัก HFS ถูกกระตุ้นเมื่อยืนขึ้นหลังเจาะน้ำไขสันหลัง 9) .
ร่วมกับโรคปวดเส้นประสาทไทรเจมินัล (HDS รวม) : ประมาณ 3% ของผู้ป่วย HDS ทั้งหมด เกิดจากการเปลี่ยนแปลงของหลอดเลือดจากหลอดเลือดแดงแข็งที่เกี่ยวข้องกับอายุและความดันโลหิตสูง ทำให้หลอดเลือดยืดยาวและกดทับเส้นประสาทหลายเส้นที่อยู่ใกล้เคียง 5) .
ภาพฟิวชัน MRI 3 มิติมีประโยชน์ในการแสดงภาพ REZ ที่แม่นยำ การจำลองก่อนผ่าตัด และการประเมินหลังผ่าตัด สามารถระบุส่วนต้นของเส้นประสาทใบหน้าและแสดงความสัมพันธ์เชิงตำแหน่งกับหลอดเลือดที่เป็นสาเหตุ 7) .
การนำการติดตามแบบสองกิ่งมาใช้ (กระตุ้นกิ่งขมับของเส้นประสาทใบหน้า → บันทึกกล้ามเนื้อคาง + กระตุ้นกิ่งขอบขากรรไกรล่าง → บันทึกกล้ามเนื้อ orbicularis oculi) รายงานอัตราประสิทธิผล 98% หลังการผ่าตัดคลายการกดทับหลอดเลือดขนาดเล็ก 2) หาก AMR ไม่หายไป สิ่งสำคัญคือต้องค้นหาหลอดเลือดที่เป็นสาเหตุนอก REZ (ใน CP, ภายใน IAC )
Guo และคณะ (2025) รายงานผู้ป่วยรายแรกที่หลอดเลือดแดงเขาวงกตกดทับเส้นประสาทใบหน้าภายใน IAC และแสดงให้เห็นว่าการติดตามแบบสองกิ่งสามารถตรวจพบการกดทับภายใน IAC ที่พลาดไปในการสำรวจ REZ แบบดั้งเดิม 2)
การกดทับหลอดเลือดภายใน IAC ที่เคยถูกมองข้ามอาจเป็นสาเหตุของ HFS หาก AMR ไม่หายไป จำเป็นต้องสำรวจอย่างเป็นระบบตั้งแต่ REZ → CP → IAC ทั้งหมด 2)
แนวคิดทางพยาธิสรีรวิทยาใหม่ได้รับการเสนอว่าความผันผวนของความดันน้ำไขสันหลังสามารถกระตุ้น HFS ได้ การจัดการความดันน้ำไขสันหลังด้วย topiramate อาจมีประสิทธิภาพในบางกรณี และการประยุกต์ใช้ในการวินิจฉัยและรักษา HFS ที่เกี่ยวข้องกับ IIH กำลังได้รับความสนใจ 9)
Fujii K, Mori K, Tamase A, et al. Dynamic changes of abnormal muscle response during decompression procedures in double compression-type hemifacial spasm. Surg Neurol Int. 2024;15:430.
Guo Z, Zhang X, Zhao B. Hemifacial spasms caused by compression of the labyrinthine artery on the facial nerve in the internal auditory canal: a case report and review of the literature. J Med Case Rep. 2025;19:514.
Guerrero J, Huang M, Britz G. Double Crush Syndrome as a Cause of Hemifacial Spasm. Cureus. 2021;13(1):e12448.
Takaki Y, Tsutsumi S, Teramoto S, et al. Quadrigeminal cistern arachnoid cyst as a probable cause of hemifacial spasm. Radiol Case Rep. 2021;16:1300-1304.
Argie D, Lauren C, Malelak EB . A Rare Combined Trigeminal Neuralgia with Hemifacial Spasm in a 78-year-old Male Patient. Asian J Neurosurg. 2021;16:630-633.
Liu Y, Chen F, Li Z, et al. Microvascular decompression and aneurysm clipping for a patient with hemifacial spasm and ipsilateral labyrinthine artery aneurysm. CNS Neurosci Ther. 2022;28:307-309.
Sano K, Kuge A, Kondo R, et al. Ingenuity using 3D-MRI fusion image in evaluation before and after microvascular decompression for hemifacial spasm. Surg Neurol Int. 2022;13:209.
Onoda K, Sashida R, Fujiwara R, et al. Intermediate nerve neuralgia developed during hemifacial spasm follow-up: illustrative case. J Neurosurg Case Lessons. 2022;3(25):CASE22144.
Cassinelli Petersen G, Amirkhizi M, Brockmann K, Dibaj P. Hemifacial spasm through changes of cerebrospinal fluid pressure in idiopathic intracranial hypertension. Proc (Bayl Univ Med Cent). 2023;36(1):114-115.