血管性病因
雙側PCA腦梗塞:最常見病因。雙側大腦後動脈梗塞導致枕葉廣泛受損。
外傷或腫瘤後:可能在頭部外傷、腦腫瘤或外科手術後發生。
心臟手術或腦血管造影:已知的醫源性風險因素。
一氧化碳中毒或PRES:也可在中毒性或可逆性後部白質腦病症候群(PRES)中發生。順鉑等抗癌藥物也是原因。

安東症候群(Anton Syndrome)是一種視覺病感缺失症(visual anosognosia),患者呈現皮質盲(cortical blindness),但自身未察覺視力喪失,反而描述不存在的視覺體驗。儘管患者是盲人,他們仍會進行虛構(confabulation),詳細描述所見之物。
該病以奧地利神經學家加布里埃爾·安東(Gabriel Anton)的名字命名。安東報告了一例69歲患者,因雙側顳葉病變出現後天性病感缺失和耳聾。術語「anosognosia(病感缺失)」由約瑟夫·巴賓斯基(Joseph Babinski)創造,因此該病也被稱為「安東-巴賓斯基症候群」。視覺病感缺失的最早描述可追溯到羅馬時代的奴隸哈帕斯特(Harpaste),她否認自己失明,並抱怨房間太暗。
與夏爾·博內症候群的區別:需要注意,夏爾·博內症候群患者雖有視力障礙並出現幻視,但對自身視力障礙的洞察力得以保留,這與安東症候群有根本區別。
流行病學:中位年齡為55歲(範圍6-96歲),無性別差異。最常見的原因是繼發於腦血管意外(CVA),多見於有多種血管危險因素的老年人。大腦後動脈(PCA)中風佔所有中風的5-10%。1) 1965年至2016年間,僅報告了28例安東-巴賓斯基症候群,極為罕見。2)
安東症候群是指皮質盲患者否認自己失明並進行虛構,缺乏病識感。而查爾斯·邦內症候群是視力障礙患者出現幻視,但仍保持對自身視力障礙的病識感。兩者都以視覺障礙為背景,但在是否存在病感失認方面根本不同。
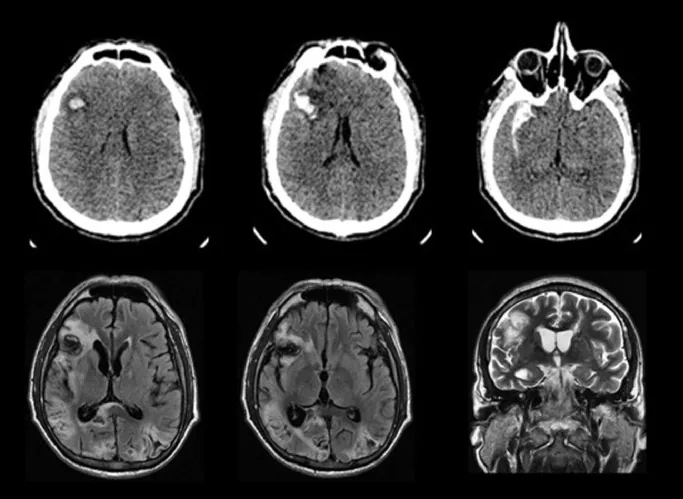
瞳孔對光反射的傳入路徑在外側膝狀體(LGB)之前就轉向中腦頂蓋前區,不經過枕葉(初級視覺皮層)。因此,即使枕葉受損,對光反射仍然保留。結合眼底檢查正常,這是皮質盲的特徵性表現。
安東症候群的主要病因和相關危險因子如下所示。
血管性病因
雙側PCA腦梗塞:最常見病因。雙側大腦後動脈梗塞導致枕葉廣泛受損。
外傷或腫瘤後:可能在頭部外傷、腦腫瘤或外科手術後發生。
心臟手術或腦血管造影:已知的醫源性風險因素。
一氧化碳中毒或PRES:也可在中毒性或可逆性後部白質腦病症候群(PRES)中發生。順鉑等抗癌藥物也是原因。
非血管性原因
MELAS:粒線體腦肌病。已報告在mt.3243A>G突變病例中發病。2)
MS惡化、妊娠高血壓腦症、產科出血:繼發於多種全身性疾病。
感染性疾病:西尼羅病毒(WNV)腦炎、HIV相關PML等。3)
其他:腎上腺腦白質營養不良、中樞神經系統血管炎、蜘蛛網膜下腔出血相關的缺血、Trousseau症候群中的雙側視放射病變等。
大腦後動脈(PCA)的解剖特徵:從基底動脈分支,近端(P1P2)供應深部結構(丘腦後部和中腦),遠端(P3P4)供應枕葉皮質。P4節段的損傷是視野缺損的主要原因。1) 枕葉皮質遠離中心血管系統,結構上易受缺血影響。
臨床診斷結合以下四點:虛構病史、視力喪失的臨床證據、正常眼底檢查結果以及枕葉損傷的影像學確認。
以下列出需要鑑別的疾病及鑑別要點。
| 疾病 | 鑑別要點 |
|---|---|
| 夏爾·博內症候群 | 存在幻視,洞察力保持(無病感失認) |
| 失智症 | 認知性病感缺失及記憶障礙導致的虛構 |
| 韋尼克-科爾薩科夫症候群 | 硫胺素缺乏;即時記憶保留 |
| 詐病 | VEP證明中心視覺功能正常 |
| 心因性視覺障礙 | 眼球及對光反射無異常(與皮質盲相同),需要精神科評估 |
與心因性視覺障礙的鑑別尤其重要。雙側枕葉損傷導致的皮質盲在眼球上無異常發現,對光反射也保留,因此容易被誤認為精神疾病或詐病。
安東症候群的治療根據枕葉損傷的推定原因進行選擇。病因治療是基礎。
抗血小板藥物
阿斯匹靈:75~150毫克/日(A級)
氯吡格雷:75毫克/日(A級)
西洛他唑:200毫克/日(B級)
噻氯匹定:200毫克/日(B級)
其他預防性治療
抗凝血藥:華法林等。適用於心源性栓塞(如心房顫動)引起的病例。
他汀類治療:管理血脂異常和預防中風復發。
危險因子管理:控制高血壓、高血糖、血脂異常,戒菸。
對於腦中風引起的病例,在發病4.5小時內可適用tPA(血栓溶解治療)。1) 超過此時間,預防復發和復健成為治療主軸。時間越充裕,可挽救的神經細胞範圍越大,因此出現症狀時應立即急診就醫。
雙側廣泛的枕葉(初級視覺皮層V1)損傷導致雙側同向偏盲,最終發展為皮質盲。枕葉皮質遠離中心血管系統,結構上易受缺血影響。大腦後動脈遠端(P3~P4)的梗塞會阻斷枕葉的血流。1)
視覺資訊處理涉及腹側路徑(「what」路徑:V4區,形態與顏色辨識)和背側路徑(「where」路徑:V5區,空間位置與動作辨識)。部分皮質下纖維繞過V1直接連接V4和V5,因此即使V1廣泛受損,這些路徑仍可能發揮功能,從而保留色覺與動態感知。1) 這是Riddoch現象(能看到移動物體)的神經學基礎。
關於盲視(blindsight)的機制,使用獼猴的研究報告了從LGBd到V2、V3、V4、V5/MT區、FST和LIP的直接投射路徑,這可能解釋無意識的視覺反應。
關於病感失認的機制存在多種假說。
| 假說 | 內容 | 依據 |
|---|---|---|
| 視覺皮質和聯合皮質同時損傷 | 初級視覺皮質和視覺聯合皮質同時受損,導致對自身狀態缺乏洞察 | 枕葉廣泛病變的臨床表現 |
| 離斷症候群 | 頂葉白質病變使視覺皮質與其他區域斷開 | 伴有白質病變的病例中發病 |
| 與語言中樞的連結異常 | 受損的視覺皮層與功能正常的語言區域之間的連接中斷,導致語言區域在沒有視覺輸入的情況下產生虛構回答。 | 虛構內容包含視覺細節。 |
目前,「與語言中樞的連結異常」假說最受支持。認為受損的視覺皮層向語言區域的回饋中斷,導致語言區域產生「看見」的虛假報告。
最受支持的假說是「與語言中樞的連結異常」理論。枕葉損傷導致視覺皮層到語言區域的回饋迴路中斷,語言區域在沒有視覺輸入的情況下產生「看見」的虛構回答。這不是故意撒謊,而是腦迴路損傷引起的神經學現象。
MELAS的機制:異常粒線體在小動脈內皮細胞和平滑肌細胞中積聚,導致微血管增生。癲癇發作引起神經血管單位快速能量耗竭,導致類似Todd麻痺的病理狀態。Fryer假說提出癲癇發作是中風樣發作的觸發因素。2)
WNV腦炎中血腦屏障(BBB)通過的機制:假設有三種途徑:被動細胞運輸、軸突運輸和炎症誘導的BBB破壞。3)
Ziaul等人(2024)的病例報告指出,COVID-19患者缺血性中風風險增加3.6倍,即使輕症COVID-19患者中風風險也上升至約1%。1) 高發炎反應、高凝血狀態和醫學嚴重程度被認為是血栓栓塞的易感因素。包括PCA在內的後循環中風在疫情期間也存在延遲就診的問題。
Ewida等人(2021)報告了一例MELAS合併安東-巴賓斯基症候群的病例,其MRI表現為DWI高訊號且ADC等訊號(與缺血性改變不一致)。2) 該表現不同於缺血性中風的DWI改變(伴有ADC降低),被解釋為癲癇發作導致的可逆性能量代謝障礙和血流動力學變化的組合。DWI表現的鑑別對MELAS治療決策具有重要提示意義。
Srichawla(2022)報告指出,干擾素α和含有WNV抗體的精製免疫球蛋白製劑可能成為神經侵襲型WNV感染的未來治療候選藥物。3) 目前,對包括甲基潑尼松龍在內的現有藥物反應不佳,尚無確立的治療方法。超過80%的WNV感染無症狀,但不到5%會進展為神經侵襲型,因此迫切需要建立治療方法。