Semptomlar
Görme azalması: DME olmasa bile görme kötüleşebilir.
Bulanık görme ve santral skotom: Maküler iskemiye bağlı fonksiyon kaybı.
Görme alanı defekti: İskemik alana karşılık gelen lokal defekt.

Diyabetik makula iskemisi (DMI), diyabetik hastalarda makuladaki retinal kapillerlerin tıkanması, atrofisi ve kaybı ile prekapiller arteriyollerde daralma ve tıkanma ile karakterize bir durumdur. FA (floresein anjiyografi) veya OCTA (optik koherens tomografi anjiyografi) ile FAZ’ın (foveal avasküler bölge) genişlemesi, düzensizliği ve makulada kesintili avasküler alanların genişlemesi olarak görüntülenir.
Tarihsel olarak, Norman Ashton postmortem gözlerde PAS boyama ve mürekkep enjeksiyonu çalışmalarıyla diyabetik retinopatide arter ve kapillerlerin rolünü ilk kez ayrıntılı olarak tanımlamıştır. Patolojik olarak, terminal arteriyol ve prekapiller damarların hyalin dejenerasyonu → lümen tıkanıklığı → arteriyel ve kapiller yatağın kaybı → venöz tarafta neovaskülarizasyon oluşumu şeklinde bir süreç izler.
Diyabetik makülopati, makula ödemi, iskemik makülopati ve RPE makülopatisi olmak üzere üç tipe ayrılır; DMI iskemik makülopatiye karşılık gelir.
Prevalans diyabetik retinopatinin şiddeti ile yakından ilişkilidir.
| DMI Şiddeti | Görülme Sıklığı |
|---|---|
| Yok | %39.7 |
| Şüpheli | %18.4 |
| Hafif | %25.2 |
| Orta | %11.0 |
| Şiddetli | %5.6 |
CSME (klinik olarak anlamlı makula ödemi) vakalarının %29.4’ünde DMI eşlik eder ve bunların %19.4’ü orta ila şiddetlidir. Ayrıca proliferatif diyabetik retinopati (PDR) vakalarının %77.2’sinde ve şiddetli non-proliferatif diyabetik retinopati (NPDR) vakalarının %59.7’sinde DMI görülür.
DMI bulguları bazen «özelliksiz retina» olarak tanımlanır. Foveal refle zayıflar, kanamalar, mikroanevrizmalar, eksüdalar, yumuşak eksüdalar ve neovaskülarizasyon kaybolur veya hafifler.
Semptomlar
Görme azalması: DME olmasa bile görme kötüleşebilir.
Bulanık görme ve santral skotom: Maküler iskemiye bağlı fonksiyon kaybı.
Görme alanı defekti: İskemik alana karşılık gelen lokal defekt.
Klinik bulgular
Özelliksiz retina: Zayıf foveal refle, kanama ve eksüdaların kaybolması veya hafiflemesi.
Hayalet damarlar: Perfüzyonunu kaybetmiş kapillerlerin kalıntıları.
Arteriol daralması: Orta-şiddetli DMI’da ortalama arteriol çapı daralır.
Fonksiyonel testler
Mikroperimetri: DCP nonperfüzyon alanlarında retina hassasiyeti belirgin şekilde azalır. 1)
AO-OCT: DCP’nin perfüze olmayan bölgelerinde fotoreseptör sinyal yoğunluğu (IS/OS ve COST) yaklaşık %40 azalır. 1)
DMI şiddeti ile görme keskinliği arasındaki korelasyonla ilgili olarak, orta ila şiddetli DMI’da anlamlı görme keskinliği azalması gözlenir. VA-FAZ korelasyonu R²=0.41-0.51 olarak rapor edilmiştir ve optik sinir başı-makula arası iskemi, görme keskinliği azalması ile bağımsız olarak ilişkilidir.
Datlinger ve ark. (2021), AO-OCT ve mikroperimetri kullanarak yaptıkları bir çalışmada, DCP’nin perfüze olmayan bölgelerinde fotoreseptör sinyal yoğunluğunun (IS/OS ve COST) yaklaşık %40 azaldığını ve aynı bölgedeki retina hassasiyetinin de belirgin şekilde düştüğünü göstermiştir. 1)
Hafif DMI’da görme keskinliği üzerinde anlamlı bir etki olmayabilir. Orta ila şiddetli vakalarda görme keskinliği azalması ile anlamlı korelasyon gözlenir (VA-FAZ korelasyonu R²=0.41-0.51) ve optik sinir başı-makula arası iskemi de görme keskinliği azalması ile bağımsız olarak ilişkilidir. DME olmaksızın görme keskinliği düşükse, «Tanı ve Test Yöntemleri» bölümündeki testlerle DMI değerlendirmesi önemlidir.
DMI risk faktörleri, diyabetik retinopatinin genel risk faktörlerini yansıtır.
DMI varlığı, DME ve DR şiddetindeki artışla ilişkilidir. Dahili tedavi (kan şekeri, kan basıncı ve lipid kontrolü) retinopati ilerlemesini engellemede etkilidir.
Ayrıca, iyi kan şekeri kontrolü (HbA1c’nin %6.1’den %5.6’ya düşmesi) ile kapiller nonperfüzyon alanında (NPA) spontan reperfüzyon görülen vakalar rapor edilmiştir. 2)
FA, DMI tanısında altın standarttır.
FA’nın dezavantajları arasında invaziv olması (intravenöz kontrast madde enjeksiyonu), komplikasyon riski (ölüm riski yaklaşık 1/200.000) ve 20 dakikadan uzun sürmesi sayılabilir.
OKTA non-invaziv, yüksek çözünürlüklü bir testtir ve SCP (yüzeysel kapiller pleksus), DCP (derin kapiller pleksus) ve CC (koriokapillaris) katmanlarının katman bazında analizine olanak sağlar.
FA ve OCTA’nın özellik karşılaştırması aşağıda gösterilmiştir.
| Özellik | FA | OCTA |
|---|---|---|
| İnvazivlik | Var | Yok |
| Katmanlı Analiz | Mümkün değil | Mümkün |
| NPA tespit aralığı | Sınırlı | Geniş |
FA
Altın standart: FAZ genişlemesi ve kapiller kaybını gösterir.
İnvaziv: Kontrast madde enjeksiyonu gerektirir. Ölüm riski yaklaşık 1/200.000.
Süre: 20 dakika veya daha uzun sürer.
OCTA
Non-invaziv, yüksek çözünürlüklü: SCP/DCP/CC katman analizine olanak tanır.
NPA kantifikasyonu: DR şiddeti ile korelasyon gösterir. Preklinik değişiklikleri de tespit eder. 3)
İki tip NPA tespiti: İncelme olup olmamasına göre FA ile tespit aralığı farklılık gösterir. 2)
FA altın standarttır ancak invazivdir. OCTA non-invazivdir ve FA’dan daha geniş NPA tespit edebilme avantajına sahiptir. 2) Özellikle retina incelmesi olmayan erken NPA (incelmesiz NPA) yalnızca OCTA ile tespit edilebilir. İki yöntemin özellikleri tamamlayıcıdır ve klinik duruma göre kullanılmalıdır.
Şu anda DMI için kanıtlanmış spesifik bir tedavi mevcut değildir. DME olmaksızın makula iskemisi için doğrudan bir tedavi yoktur ve temel yaklaşım sistemik yönetimdir.
İyi glisemik kontrolün NPA’nın spontan reperfüzyonuna katkıda bulunabileceği bildirilmiştir. 2) Medikal tedavi (kan şekeri, kan basıncı, lipidler) retinopati ilerlemesini baskılamada temel stratejidir.
Şiddetli NPDR sonrası evrelerde PRP (pamretinal fotokoagülasyon) veya anti-VEGF tedavisi önerilir. 3)
DMI’ye DME eşlik ettiğinde aşağıdaki tedaviler uygulanır.
Şu anda DMI için kanıtlanmış spesifik bir tedavi yoktur. Sistemik yönetim (kan şekeri, kan basıncı, lipidler) temeldir ve iyi glisemik kontrol ile NPA’nın spontan reperfüzyonu olduğu bildirilen vakalar vardır. 2) DME eşlik ediyorsa anti-VEGF ilaçlarla ödem tedavi edilir, ancak iskeminin kendisi doğrudan iyileştirilemez.
Perisit kaybı ve endotel hücre hasarı, diyabetik retinopatideki vasküler değişikliklerin en erken belirtileridir.
Tip III ve IV kollajen birikimi nedeniyle kapiller bazal membran kalınlaşması ilerledikçe lümen daralır. Lökostaz da meydana gelir ve anormal endotel hücrelerini indükleyerek vasküler tıkanıklığı kötüleştirir.
Oksijen ve mikro besin tedarikindeki azalma, VEGF ekspresyonunu uyarır ve kapiller ağın aşamalı atrofisine → kapiller arası mesafenin artmasına → uzun süreli hipoksiye → fotoreseptör hasarına yol açar. Diyabetik retinopati ilerledikçe venöz anormallikler, IRMA, şiddetli kanama ve eksüdasyon ortaya çıkar. 3)
Makülada üç retinal vasküler katman (SKP, İKP/MKP, DKP) bulunur. DKP, fotoreseptörlerin oksijen ihtiyacının %10-15’ini karşılar, 1) ve tıkanması doğrudan fotoreseptör hasarına yol açar.
Müller hücreleri (MH), perfüzyon bozukluğu altında fotoreseptörlere laktat sağlayarak bir enerji kaynağı olarak işlev görür. 1) MH hasarı, koni, çubuk ve MH fonksiyonunda azalmaya ek olarak, fotoreseptör dış segmentlerinin yama tarzında kaybı ve kapiller dökülmenin birlikte lokalizasyonu ile sonuçlanır. 1)
İskemi paternleri aşağıdaki dört tipe ayrılır (Takashi ve ark. sınıflandırması).
| İskemi tipi | Sıklık |
|---|---|
| Periferik tip | %2.6 |
| Orta-periferik tip | %61.2 |
| Santral tip | %26.3 |
| Yaygın tip | %9.9 |
DCP’nin (derin kılcal ağ) perfüzyon olmaması, fotoreseptörlere oksijen tedarikini azaltır (DCP, fotoreseptör oksijen tedarikine %10-15 katkıda bulunur). 1) Müller hücre hasarı da fotoreseptörlere enerji tedarikini engeller. AO-OCT kullanılan çalışmalarda, DCP’nin perfüze olmadığı bölgelerde IS/OS ve COST fotoreseptör sinyal yoğunluğunun yaklaşık %40 azaldığı doğrulanmıştır. 1)
Datlinger ve ark. (2021), AO-OCT ve OCTA kombinasyonunun tek koni fotoreseptör seviyesinde DMI değerlendirmesine olanak sağladığını göstermiştir. Mikroperimetri ve OCTA’yı entegre eden araştırma yaklaşımının DMI’nin zaman seyrinin anlaşılmasına katkıda bulunduğunu belirtmiş ve bu ileri görüntüleme parametrelerinin gelecekteki tedavi araştırmalarında biyobelirteç olma potansiyeline işaret etmişlerdir. 1)
Daha önce kılcal damar tıkanıklığının geri dönüşümsüz olduğu düşünülüyordu, ancak kendiliğinden reperfüzyon vakaları bildirilmiştir.
Hou ve ark. (2022), HbA1c’si %6.1’den %5.6’ya düzelen diyabet hastalarında NPA’nın kendiliğinden reperfüzyonunu gözlemledi. IRMA’nın NPA içine girerek yeni bir kılcal damar ağı oluşturma süreci OCTA ile zaman serisi olarak kaydedildi. 2)
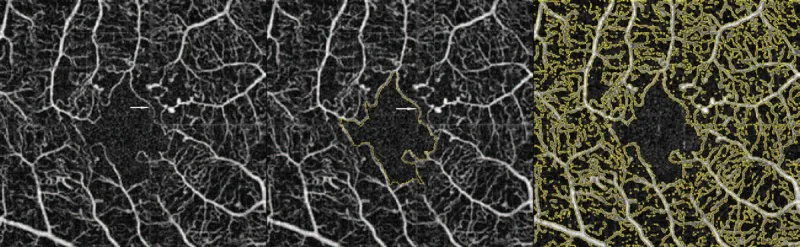
Bu rapor, NPA’nın iki tür özelliği olduğunu göstermektedir. 2)
Bir yıllık OCTA takip çalışmasında, başlangıçtaki nonperfüzyon ile DR ilerlemesi arasında odds oranı (OR)=8.73 ve derin nonperfüzyon ile tedavi müdahalesi arasında OR=3.39 bildirilmiştir; bu, OCTA nonperfüzyon indeksinin prognoz tahmini için bir biyobelirteç olabileceğini göstermektedir. Bilinen DMI’li gözlerde başlangıç FAZ alanı yılda %5-10 oranında genişleme eğilimindedir. Yapay zekanın OCTA görüntü analizine uygulanması da araştırılmaktadır. 3)
Nadiren de olsa kendiliğinden reperfüzyon bildirimleri vardır. Hou ve ark. (2022), IRMA’nın NPA bölgesine girerek yeni bir kılcal damar ağı oluşturma sürecini bildirmiştir. 2) Özellikle incelme olmayan NPA (erken değişiklik) 2 ay içinde reperfüzyona eğilimlidir. İyi glisemik kontrolün reperfüzyonu teşvik edebileceği de gösterilmiştir.
Datlinger F, Georgi T, Stegmann H, et al. Assessment of detailed photoreceptor structure and retinal sensitivity in diabetic macular ischemia using adaptive optics-OCT and microperimetry. Invest Ophthalmol Vis Sci. 2021;62(13):1.
Hou S, Chen L, Shan K, et al. Spontaneous retinal reperfusion of capillary nonperfusion areas in diabetic retinopathy. Case Rep Ophthalmol. 2022;13:818-824.
American Academy of Ophthalmology Retina/Vitreous Panel. Diabetic Retinopathy Preferred Practice Pattern. Ophthalmology. 2024.