الأعراض الذاتية
انخفاض حدة البصر: قد تكون حدة البصر ضعيفة حتى بدون وجود وذمة بقعية سكرية.
الضبابية والعتمة المركزية: ضعف وظيفي مرتبط بنقص التروية البقعي.
عيب في مجال الرؤية: فقدان موضعي يتوافق مع المنطقة الإقفارية.

نقص تروية البقعة السكري (DMI) هو حالة لدى مرضى السكري حيث تنسد الشعيرات الدموية في شبكية البقعة وتضمر وتختفي، مع تضيق وانسداد في الشرينات قبل الشعيرية. يظهر على شكل توسع وعدم انتظام في منطقة عدم الأوعية الدموية في النقرة (FAZ) وتوسع في مناطق عدم الأوعية الدموية غير المتصلة في البقعة عند تصوير الأوعية بالفلوريسين (FA) أو التصوير المقطعي البصري للشعيرات الدموية (OCTA).
تاريخيًا، وصف نورمان أشتون لأول مرة بالتفصيل دور الشرايين والشعيرات الدموية في اعتلال الشبكية السكري من خلال دراسات على عيون بعد الوفاة باستخدام صبغة التصاق القزحية المحيطية وحقن الحبر الصيني. من الناحية المرضية، يتبع المسار: تنكس زجاجي في الشرينات الطرفية والأوعية قبل الشعيرية → انسداد التجويف → اختفاء الشرايين والشعيرات الدموية → تكوين أوعية دموية جديدة على الجانب الوريدي.
تصنف اعتلال البقعة السكري إلى ثلاثة أنواع: الوذمة البقعية، واعتلال البقعة الإقفاري، واعتلال ظهارة الشبكية الصباغية، ويقابل نقص تروية البقعة السكري النوع الإقفاري.
معدل الانتشار يرتبط ارتباطًا وثيقًا بشدة اعتلال الشبكية السكري.
| شدة نقص تروية البقعة السكري | معدل الحدوث |
|---|---|
| لا يوجد | 39.7% |
| مشتبه به | 18.4% |
| خفيف | 25.2% |
| متوسط | 11.0% |
| شديد | 5.6% |
في 29.4% من حالات الوذمة البقعية ذات الأهمية السريرية (CSME)، يحدث نقص تروية البقعة السكري (DMI)، و19.4% منها تكون متوسطة إلى شديدة. كما يُلاحظ DMI في 77.2% من حالات اعتلال الشبكية السكري التكاثري (PDR) و59.7% من حالات اعتلال الشبكية السكري غير التكاثري الشديد (NPDR).
قد توصف علامات نقص التروية الدقيق للشبكية (DMI) بأنها “شبكية عديمة الملامح”. يصبح منعكس النقرة ضعيفًا، وتختفي النزيفات والأوعية الدموية الدقيقة والإفرازات والبقع البيضاء اللينة والأوعية الدموية الجديدة أو تصبح طفيفة.
الأعراض الذاتية
انخفاض حدة البصر: قد تكون حدة البصر ضعيفة حتى بدون وجود وذمة بقعية سكرية.
الضبابية والعتمة المركزية: ضعف وظيفي مرتبط بنقص التروية البقعي.
عيب في مجال الرؤية: فقدان موضعي يتوافق مع المنطقة الإقفارية.
العلامات السريرية
شبكية عديمة الملامح: ضعف منعكس النقرة، اختفاء أو تخفيف النزيفات والإفرازات.
الأوعية الشبحية: بقايا الشعيرات الدموية التي فقدت التروية.
تضيق الشرايين: في نقص التروية الدقيق للشبكية المتوسط إلى الشديد، يضيق متوسط قطر الشرايين.
الاختبارات الوظيفية
مقياس المحيط الدقيق: تنخفض حساسية الشبكية بشكل ملحوظ في مناطق عدم التروية في الضفيرة الشعرية العميقة. 1)
AO-OCT: تنخفض كثافة إشارة الخلايا المستقبلة للضوء (IS/OS · COST) بنحو 40% في مناطق عدم التروية في الضفيرة الشعرية العميقة (DCP). 1)
أما بالنسبة للارتباط بين شدة نقص التروية البقعي السكري (DMI) وحدة البصر، فقد لوحظ انخفاض كبير في حدة البصر في حالات DMI المتوسطة إلى الشديدة. تم الإبلاغ عن ارتباط VA-FAZ بقيمة R² تتراوح بين 0.41 و0.51، ويرتبط نقص التروية بين الحليمة البصرية والنقرة بشكل مستقل مع انخفاض حدة البصر.
أظهرت دراسة أجراها Datlinger وآخرون (2021) باستخدام AO-OCT ومقياس المحيط الدقيق أن كثافة إشارة الخلايا المستقبلة للضوء (IS/OS وCOST) تنخفض بنحو 40% في مناطق عدم التروية في DCP، كما تنخفض حساسية الشبكية في تلك المناطق بشكل ملحوظ. 1)
في حالات DMI الخفيفة، قد لا يحدث تأثير كبير على حدة البصر. أما في الحالات المتوسطة إلى الشديدة، فيوجد ارتباط كبير مع انخفاض حدة البصر (ارتباط VA-FAZ R²=0.41-0.51)، ويرتبط نقص التروية بين الحليمة البصرية والنقرة بشكل مستقل مع انخفاض حدة البصر. إذا كانت حدة البصر ضعيفة على الرغم من عدم وجود وذمة بقعية سكرية (DME)، فإن تقييم DMI من خلال الفحوصات المذكورة في قسم «التشخيص وطرق الفحص» يصبح مهمًا.
تعكس عوامل خطر DMI عوامل خطر اعتلال الشبكية السكري بشكل عام.
يرتبط وجود DMI بزيادة شدة DME واعتلال الشبكية السكري. العلاج الطبي (التحكم في سكر الدم وضغط الدم والدهون) فعال في إبطاء تقدم اعتلال الشبكية.
تجدر الإشارة إلى أنه تم الإبلاغ عن حالات حدث فيها إعادة تروية طبيعية للمناطق غير المروية (NPA) بعد تحسن التحكم في سكر الدم (تحسين HbA1c من 6.1% إلى 5.6%). 2)
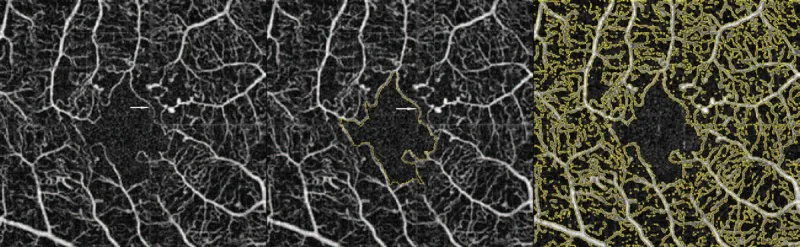
يعتبر FA المعيار الذهبي لتشخيص نقص تروية البقعة السكري (DMI).
تشمل عيوب FA: التوغل (حقن صبغة في الوريد)، خطر المضاعفات (خطر الوفاة حوالي 1/200,000)، والوقت اللازم 20 دقيقة أو أكثر.
OCTA هو فحص غير توغلي عالي الدقة، يتيح التحليل الطبقي للشبكة الشعرية السطحية (SCP)، والشبكة الشعرية العميقة (DCP)، والطبقة الشعرية المشيمية (CC).
فيما يلي مقارنة بين خصائص FA وOCTA.
| الخاصية | FA | OCTA |
|---|---|---|
| الغزو | نعم | لا |
| التحليل الطبقي | غير ممكن | ممكن |
| نطاق كشف NPA | محدود | واسع |
تصوير الأوعية الفلوريسيني (FA)
المعيار الذهبي: يظهر توسع المنطقة الخالية من الأوعية الدموية (FAZ) وفقدان الشعيرات الدموية.
إجراء باضع: يتطلب حقن صبغة التباين. خطر الوفاة حوالي 1/200,000.
الوقت المستغرق: يستغرق 20 دقيقة أو أكثر.
تصوير الأوعية المقطعي التوافقي البصري (OCTA)
غير باضع وعالي الدقة: يسمح بالتحليل الطبقي للضفيرة الشعرية السطحية (SCP) والعميقة (DCP) والشعيرات الدموية المشيمية (CC).
تحديد كمية NPA: يرتبط بشدة اعتلال الشبكية السكري. يكتشف التغيرات قبل السريرية أيضًا. 3)
نوعان من كشف NPA: يختلف نطاق الكشف عن تصوير الأوعية الفلوريسيني (FA) بوجود أو عدم وجود ترقق الشبكية. 2)
لا يوجد حاليًا علاج محدد ومثبت لـ DMI. لا يوجد علاج مباشر لنقص تروية البقعة الصفراء دون وذمة البقعة الصفراء، والإدارة الجهازية هي الأساس.
تم الإبلاغ عن أن التحكم الجيد في نسبة السكر في الدم قد يساهم في إعادة التروية التلقائية لـ NPA، 2) والعلاج الطبي (سكر الدم، ضغط الدم، الدهون) هو الاستراتيجية الأساسية لتثبيط تقدم اعتلال الشبكية.
في مرحلة severe NPDR وما بعدها، يُوصى بالنظر في PRP (تخثير ضوئي شامل للشبكية) أو العلاج المضاد لـ VEGF. 3)
عندما يترافق DMI مع DME، يتم إجراء العلاجات التالية.
لا يوجد حاليًا علاج محدد ومثبت لـ DMI. الإدارة الجهازية (سكر الدم، ضغط الدم، الدهون) هي الأساس، وقد تم الإبلاغ عن حالات إعادة تروية تلقائية لـ NPA مع التحكم الجيد في سكر الدم. 2) في حالة وجود DME، يتم علاج الوذمة بالأدوية المضادة لـ VEGF وما شابه، لكن لا يمكن تحسين نقص التروية نفسه بشكل مباشر.
فقدان الخلايا الحوطية وتلف الخلايا البطانية هما أولى علامات التغيرات الوعائية في اعتلال الشبكية السكري.
مع تقدم سماكة الغشاء القاعدي للشعيرات الدموية بسبب ترسب الكولاجين من النوع الثالث والرابع، يضيق التجويف. يحدث أيضًا ركود الكريات البيض، مما يؤدي إلى تفاقم انسداد الأوعية الدموية عن طريق تحفيز الخلايا البطانية غير الطبيعية.
يحفز انخفاض إمدادات الأكسجين والمغذيات الدقيقة التعبير عن عامل نمو بطانة الأوعية الدموية، مما يؤدي إلى ضمور تدريجي للشبكة الشعرية → توسع الفجوات بين الشعيرات → نقص الأكسجة المزمن → تلف الخلايا المستقبلة للضوء. مع تقدم اعتلال الشبكية السكري، تظهر تشوهات وريدية، وتشوهات الأوعية الدموية الدقيقة داخل الشبكية، ونزيف حاد، وإفرازات. 3)
توجد ثلاث طبقات وعائية شبكية في البقعة (الضفيرة الشعرية السطحية، الضفيرة الشعرية المتوسطة/الداخلية، الضفيرة الشعرية العميقة). تساهم الضفيرة الشعرية العميقة بنسبة 10-15% في إمداد الأكسجين للخلايا المستقبلة للضوء، 1) ويؤدي انسدادها إلى تلف مباشر للخلايا المستقبلة للضوء.
تعمل خلايا مولر كمصدر للطاقة عن طريق توفير اللاكتات للخلايا المستقبلة للضوء تحت ظروف نقص التروية. 1) عندما يحدث تلف في خلايا مولر، بالإضافة إلى انخفاض وظيفة المخاريط والعصيات وخلايا مولر، يلاحظ اختفاء رقعي للأجزاء الخارجية للخلايا المستقبلة للضوء وترافق مع تساقط الشعيرات الدموية. 1)
تصنف أنماط نقص التروية إلى أربعة أنواع (تصنيف تاكاشي وآخرين).
| نوع نقص التروية | التكرار |
|---|---|
| النوع المحيطي | 2.6% |
| النمط المحيطي المتوسط | 61.2% |
| النمط المركزي | 26.3% |
| النمط الواسع الانتشار | 9.9% |
يؤدي عدم تروية الشبكة الشعرية العميقة (DCP) إلى انخفاض إمداد الأكسجين للخلايا المستقبلة للضوء (تساهم DCP بنسبة 10-15% في إمداد الأكسجين للخلايا المستقبلة للضوء). 1) كما أن تلف خلايا مولر يعيق إمداد الطاقة للخلايا المستقبلة للضوء. أظهرت الدراسات باستخدام AO-OCT أن كثافة إشارات الخلايا المستقبلة للضوء في مناطق عدم تروية DCP تنخفض بنحو 40% في IS/OS وCOST. 1)
أظهر Datlinger وآخرون (2021) أن الجمع بين AO-OCT وOCTA يتيح تقييم DMI على مستوى خلية مخروطية واحدة. وأشاروا إلى أن نهج البحث الذي يدمج قياس المحيط الدقيق وOCTA يساهم في فهم المسار الزمني لـ DMI، وأشاروا إلى أن معايير التصوير المتقدمة هذه قد تصبح مؤشرات حيوية في الأبحاث العلاجية المستقبلية. 1)
تقليديًا، كان يُعتقد أن انسداد الشعيرات الدموية لا رجعة فيه، ولكن تم الإبلاغ عن حالات إعادة التروية التلقائية.
لاحظ Hou وآخرون (2022) إعادة التروية التلقائية لـ NPA في مرضى السكري الذين تحسن HbA1c لديهم من 6.1% إلى 5.6%. تم تسجيل عملية اختراق IRMA داخل NPA وتشكيل شبكة شعرية جديدة بمرور الوقت باستخدام OCTA. 2)
يشير هذا التقرير إلى أن NPA له نوعان من الخصائص. 2)
في دراسة متابعة OCTA لمدة عام واحد، تم الإبلاغ عن نسبة الأرجحية (OR) = 8.73 لعدم التروية الأساسي وتطور اعتلال الشبكية السكري، و OR = 3.39 لعدم التروية العميقة والتدخل العلاجي، مما يشير إلى أن مؤشر عدم التروية في OCTA يمكن أن يكون مؤشرًا حيويًا للتنبؤ بالتشخيص. تميل مساحة FAZ الأساسية إلى التوسع بنسبة 5-10% سنويًا في عيون DMI المعروفة. كما يتم البحث في تطبيق الذكاء الاصطناعي لتحليل صور OCTA. 3)
على الرغم من ندرتها، فقد تم الإبلاغ عن حالات إعادة التروية التلقائية. أبلغ Hou وآخرون (2022) عن عملية اختراق IRMA في منطقة NPA وتشكيل شبكة شعرية جديدة. 2) خاصة NPA بدون ترقق (تغير مبكر) يميل إلى إعادة التروية في غضون شهرين. كما تشير الأدلة إلى أن التحكم الجيد في نسبة السكر في الدم قد يعزز إعادة التروية.
Datlinger F, Georgi T, Stegmann H, et al. Assessment of detailed photoreceptor structure and retinal sensitivity in diabetic macular ischemia using adaptive optics-OCT and microperimetry. Invest Ophthalmol Vis Sci. 2021;62(13):1.
Hou S, Chen L, Shan K, et al. Spontaneous retinal reperfusion of capillary nonperfusion areas in diabetic retinopathy. Case Rep Ophthalmol. 2022;13:818-824.
American Academy of Ophthalmology Retina/Vitreous Panel. Diabetic Retinopathy Preferred Practice Pattern. Ophthalmology. 2024.