Sintomas Subjetivos
Queda da acuidade visual: A visão pode ser ruim mesmo sem EMD.
Visão turva e escotoma central: Disfunção associada à isquemia macular.
Defeito de campo visual: Perda localizada correspondente à área isquêmica.

A isquemia macular diabética (DMI) é uma condição em pacientes diabéticos na qual os capilares retinianos na mácula ocluem, atrofiam e desaparecem, com estenose e oclusão das arteríolas pré-capilares. Na FA ou OCTA, é visualizada como alargamento e irregularidade da FAZ e alargamento de áreas avasculares não contíguas na mácula.
Historicamente, Norman Ashton descreveu pela primeira vez em detalhes o envolvimento arterial e capilar na retinopatia diabética por meio de estudos em olhos post-mortem usando coloração de sinéquia periférica da íris e injeção de tinta nanquim. Patologicamente, o curso é: degeneração hialina das arteríolas terminais e vasos pré-capilares → oclusão luminal → desaparecimento do leito arterial e capilar → formação de neovascularização no lado venoso.
A maculopatia diabética é classificada em três tipos: edema macular, maculopatia isquêmica e maculopatia do EPR; a DMI corresponde à maculopatia isquêmica.
Prevalência está intimamente relacionada à gravidade da retinopatia diabética.
| Gravidade da DMI | Incidência |
|---|---|
| Nenhum | 39,7% |
| Suspeito | 18,4% |
| Leve | 25,2% |
| Moderado | 11,0% |
| Grave | 5,6% |
Em 29,4% dos casos de edema macular clinicamente significativo (CSME), ocorre DMI, sendo 19,4% deles moderados a graves. DMI também é observado em 77,2% dos casos de retinopatia diabética proliferativa (PDR) e 59,7% dos casos de retinopatia diabética não proliferativa grave (NPDR).
Os achados de DMI podem ser caracterizados como “retina sem características”. O reflexo foveal torna-se deficiente, e hemorragias, microaneurismas, exsudatos, manchas brancas moles e neovascularização desaparecem ou tornam-se mínimos.
Sintomas Subjetivos
Queda da acuidade visual: A visão pode ser ruim mesmo sem EMD.
Visão turva e escotoma central: Disfunção associada à isquemia macular.
Defeito de campo visual: Perda localizada correspondente à área isquêmica.
Achados Clínicos
Retina sem características: Reflexo foveal deficiente, desaparecimento ou minimização de hemorragias e exsudatos.
Vasos fantasmas: Remanescentes de capilares que perderam a perfusão.
Estreitamento arteriolar: Na DMI moderada a grave, o diâmetro arteriolar médio se estreita.
Testes Funcionais
Microperimetria: A sensibilidade retiniana diminui acentuadamente em áreas de não perfusão da DCP. 1)
AO-OCT: A densidade do sinal dos fotorreceptores (IS/OS · COST) diminui cerca de 40% nas áreas de não perfusão da DCP. 1)
Quanto à correlação entre a gravidade da DMI e a acuidade visual, observa-se uma diminuição significativa da acuidade visual na DMI moderada a grave. A correlação VA-FAZ foi relatada com R²=0,41–0,51, e a isquemia entre a papila do nervo óptico e a fóvea está independentemente associada à diminuição da acuidade visual.
Datlinger et al. (2021), em um estudo usando AO-OCT e microperimetria, mostraram que a densidade do sinal dos fotorreceptores (IS/OS e COST) diminui cerca de 40% nas áreas de não perfusão da DCP, e a sensibilidade retiniana nessas áreas também diminui significativamente. 1)
Na DMI leve, pode não haver impacto significativo na acuidade visual. Na DMI moderada a grave, há uma correlação significativa com a diminuição da acuidade visual (correlação VA-FAZ R²=0,41–0,51), e a isquemia entre a papila do nervo óptico e a fóvea também está independentemente associada à diminuição da acuidade visual. Se a acuidade visual for ruim apesar da ausência de EMD, a avaliação da DMI por meio dos exames descritos na seção «Diagnóstico e Métodos de Exame» torna-se importante.
Os fatores de risco da DMI refletem os fatores de risco da retinopatia diabética em geral.
A presença de DMI está associada ao aumento da gravidade do EMD e da DR. O tratamento clínico (controle glicêmico, pressórico e lipídico) é eficaz na inibição da progressão da retinopatia.
Ressalta-se que foram relatados casos de reperfusão natural em áreas de não perfusão capilar (NPA) após melhora do controle glicêmico (melhora da HbA1c de 6,1% para 5,6%). 2)
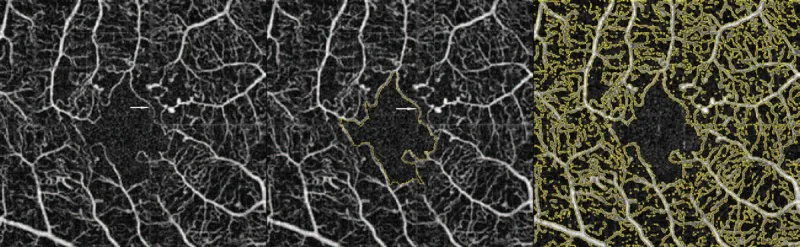
A AF é o padrão-ouro para o diagnóstico de DMI.
As desvantagens da AF incluem: invasividade (injeção de contraste intravenoso), risco de complicações (risco de morte cerca de 1/200.000), tempo necessário de 20 minutos ou mais.
A OCTA é um exame não invasivo e de alta resolução que permite a análise em camadas do PCS (plexo capilar superficial), PCP (plexo capilar profundo) e CC (camada capilar coroidal).
A comparação das características da FA e da OCTA é mostrada abaixo.
| Característica | FA | OCTA |
|---|---|---|
| Invasividade | Sim | Não |
| Análise em camadas | Não possível | Possível |
| Faixa de detecção de NPA | Limitada | Ampla |
FA
Padrão ouro: Demonstra alargamento da FAZ e desaparecimento capilar.
Invasivo: Requer injeção de contraste intravenoso. Risco de morte de aproximadamente 1/200.000.
Tempo necessário: Leva 20 minutos ou mais.
OCTA
Não invasivo e de alta resolução: Permite análise em camadas de SCP/DCP/CC.
Quantificação de NPA: Correlaciona-se com a gravidade da DR. Detecta também alterações pré-clínicas. 3)
Dois tipos de detecção de NPA: A faixa de detecção difere da FA dependendo da presença ou ausência de afinamento retiniano. 2)
A FA é o padrão ouro, mas é invasiva. A OCTA é não invasiva e tem a vantagem de detectar NPA mais ampla do que a FA. 2) Especialmente a NPA precoce sem afinamento retiniano (NPA sem afinamento) só pode ser detectada pela OCTA. As características de ambas são complementares, sendo recomendável escolher de acordo com a situação clínica.
Atualmente, não existe tratamento específico estabelecido para DMI. Não há terapia direta para isquemia macular sem DME, e o manejo sistêmico é a base.
Foi relatado que o bom controle glicêmico pode contribuir para a reperfusão espontânea da NPA, 2) e o tratamento médico (glicemia, pressão arterial, lipídios) é a estratégia básica para suprimir a progressão da retinopatia.
A partir do estágio de NPDR grave, recomenda-se considerar PRP (fotocoagulação panretiniana) ou terapia anti-VEGF. 3)
Quando o DMI é acompanhado de DME, os seguintes tratamentos são realizados.
Atualmente, não existe tratamento específico estabelecido para DMI. O manejo sistêmico (glicemia, pressão arterial, lipídios) é a base, e há relatos de casos de reperfusão espontânea da NPA com bom controle glicêmico. 2) Se houver DME associado, o edema é tratado com anti-VEGF etc., mas a isquemia em si não pode ser melhorada diretamente.
A perda de pericitos e o dano às células endoteliais são os primeiros sinais de alterações vasculares na DR.
Com o espessamento da membrana basal capilar devido à deposição de colágeno tipo III e IV, o lúmen se estreita. Ocorre também leucostase, que agrava a oclusão vascular ao induzir células endoteliais anormais.
A redução do suprimento de oxigênio e micronutrientes estimula a expressão de VEGF, levando à atrofia progressiva da rede capilar → alargamento dos espaços intercapilares → hipóxia crônica → dano aos fotorreceptores. Com a progressão da DR, surgem anormalidades venosas, IRMA, hemorragias graves e exsudatos. 3)
Na mácula, existem três camadas vasculares da retina (SCP, ICP/MCP, DCP). A DCP contribui com 10-15% do suprimento de oxigênio aos fotorreceptores, 1) e sua oclusão leva a dano direto aos fotorreceptores.
As células de Müller (MC) funcionam como fonte de energia ao fornecer lactato aos fotorreceptores sob condições de comprometimento da perfusão. 1) Quando ocorre dano às MC, além da redução da função de cones, bastonetes e MC, observa-se desaparecimento em placas dos segmentos externos dos fotorreceptores e colocalização com a perda capilar. 1)
Os padrões de isquemia são classificados em quatro tipos (classificação de Takashi et al.).
| Tipo de isquemia | Frequência |
|---|---|
| Tipo periférico | 2,6% |
| Tipo periférico intermediário | 61,2% |
| Tipo central | 26,3% |
| Tipo extenso | 9,9% |
A não perfusão do DCP (plexo capilar profundo) reduz o fornecimento de oxigênio aos fotorreceptores (o DCP contribui com 10-15% do fornecimento de oxigênio aos fotorreceptores). 1) O dano às células de Müller também prejudica o fornecimento de energia aos fotorreceptores. Estudos usando AO-OCT confirmaram que a densidade do sinal dos fotorreceptores IS/OS e COST diminui cerca de 40% em áreas de não perfusão do DCP. 1)
Datlinger et al. (2021) mostraram que a combinação de AO-OCT e OCTA permite a avaliação da DMI no nível de um único cone. Eles afirmaram que uma abordagem de pesquisa integrando microperimetria e OCTA contribui para a compreensão da evolução temporal da DMI, e sugeriram que esses parâmetros de imagem avançados podem se tornar biomarcadores em pesquisas terapêuticas futuras. 1)
Tradicionalmente, a oclusão capilar era considerada irreversível, mas casos de reperfusão espontânea foram relatados.
Hou et al. (2022) observaram reperfusão espontânea de NPA em pacientes diabéticos cuja HbA1c melhorou de 6,1% para 5,6%. O processo de IRMA invadindo o NPA e formando uma nova rede capilar foi registrado serialmente com OCTA. 2)
Este relato sugere que o NPA tem dois tipos de propriedades. 2)
Em um estudo de acompanhamento de OCTA de 1 ano, foram relatados odds ratio (OR) = 8,73 para não perfusão basal e progressão de DR, e OR = 3,39 para não perfusão profunda e intervenção terapêutica, indicando que o índice de não perfusão em OCTA pode ser um biomarcador preditivo de prognóstico. A área basal da FAZ tende a se expandir 5-10% ao ano em olhos com DMI conhecido. A aplicação de IA na análise de imagens de OCTA também está sendo pesquisada. 3)
Embora raros, há relatos de reperfusão espontânea. Hou et al. (2022) relataram o processo de IRMA invadindo a área de NPA e formando uma nova rede capilar. 2) Especialmente NPA sem afinamento (alteração precoce) tende a reperfundir dentro de 2 meses. O bom controle glicêmico também pode facilitar a reperfusão.
Datlinger F, Georgi T, Stegmann H, et al. Assessment of detailed photoreceptor structure and retinal sensitivity in diabetic macular ischemia using adaptive optics-OCT and microperimetry. Invest Ophthalmol Vis Sci. 2021;62(13):1.
Hou S, Chen L, Shan K, et al. Spontaneous retinal reperfusion of capillary nonperfusion areas in diabetic retinopathy. Case Rep Ophthalmol. 2022;13:818-824.
American Academy of Ophthalmology Retina/Vitreous Panel. Diabetic Retinopathy Preferred Practice Pattern. Ophthalmology. 2024.