व्यक्तिपरक लक्षण
दृष्टि हानि : डीएमई के बिना भी खराब दृष्टि।
धुंधली दृष्टि / केंद्रीय स्कोटोमा : मैक्यूलर इस्केमिया से जुड़ी कार्यात्मक गिरावट।
दृष्टि क्षेत्र दोष : इस्केमिक क्षेत्र के अनुरूप स्थानीय दोष।

डायबिटिक मैक्यूलर इस्कीमिया (DMI) मधुमेह रोगियों में एक ऐसी स्थिति है जिसमें मैक्युला की रेटिनल केशिकाएं अवरुद्ध, शोषित और गायब हो जाती हैं, और प्री-केशिका धमनियों में स्टेनोसिस और अवरोध होता है। FA (फ्लोरेसिन एंजियोग्राफी) या OCTA (ऑप्टिकल कोहेरेंस टोमोग्राफी एंजियोग्राफी) पर, इसे FAZ (फोवियल एवस्कुलर ज़ोन) के विस्तार और अनियमितता तथा मैक्युला में असंतत एवस्कुलर क्षेत्रों के विस्तार के रूप में देखा जाता है।
ऐतिहासिक रूप से, नॉर्मन एश्टन ने मरणोपरांत आंखों में पेरिफेरल एंटीरियर सिनेकिया स्टेनिंग और इंडिया इंक इंजेक्शन के अध्ययनों के माध्यम से डायबिटिक रेटिनोपैथी में धमनियों और केशिकाओं की भागीदारी का पहली बार विस्तार से वर्णन किया। पैथोलॉजिकल रूप से, यह प्रक्रिया इस प्रकार होती है: टर्मिनल धमनियों और प्री-केशिका वाहिकाओं का हाइलिन अध:पतन → लुमेन अवरोध → धमनी और केशिका बिस्तर का गायब होना → शिरापरक पक्ष पर नववाहिका निर्माण।
डायबिटिक मैकुलोपैथी को तीन प्रकारों में वर्गीकृत किया गया है: मैक्यूलर एडिमा, इस्कीमिक मैकुलोपैथी, और RPE मैकुलोपैथी। DMI इस्कीमिक मैकुलोपैथी से मेल खाता है।
व्यापकता डायबिटिक रेटिनोपैथी की गंभीरता से निकटता से संबंधित है।
| DMI गंभीरता | घटना दर |
|---|---|
| कोई नहीं | 39.7% |
| संदिग्ध | 18.4% |
| हल्का | 25.2% |
| मध्यम | 11.0% |
| गंभीर | 5.6% |
CSME (चिकित्सकीय रूप से महत्वपूर्ण मैक्यूलर एडिमा) के 29.4% मामलों में DMI सह-अस्तित्व में होता है, जिनमें से 19.4% मध्यम से गंभीर होते हैं। इसके अलावा, प्रोलिफेरेटिव डायबिटिक रेटिनोपैथी (PDR) के 77.2% और गंभीर नॉन-प्रोलिफेरेटिव डायबिटिक रेटिनोपैथी (NPDR) के 59.7% मामलों में DMI पाया जाता है।
डीएमआई के निष्कर्षों को अक्सर “फीचरलेस रेटिना” के रूप में वर्णित किया जाता है। फोवियल रिफ्लेक्स खराब हो जाता है, और रक्तस्राव, माइक्रोएन्यूरिज्म, एक्सयूडेट, कोटन-वूल स्पॉट और नववाहिकाएं अनुपस्थित या हल्की होती हैं।
व्यक्तिपरक लक्षण
दृष्टि हानि : डीएमई के बिना भी खराब दृष्टि।
धुंधली दृष्टि / केंद्रीय स्कोटोमा : मैक्यूलर इस्केमिया से जुड़ी कार्यात्मक गिरावट।
दृष्टि क्षेत्र दोष : इस्केमिक क्षेत्र के अनुरूप स्थानीय दोष।
नैदानिक निष्कर्ष
फीचरलेस रेटिना : खराब फोवियल रिफ्लेक्स, रक्तस्राव और एक्सयूडेट का गायब होना या हल्का होना।
भूत वाहिकाएं : छिड़काव खो चुकी केशिकाओं के अवशेष।
धमनीकुंडलिका संकुचन : मध्यम से गंभीर डीएमआई में औसत धमनीकुंडलिका व्यास का संकुचन।
कार्यात्मक परीक्षण
माइक्रोपेरीमेट्री : डीप कैपिलरी प्लेक्सस (डीसीपी) के गैर-परफ्यूज्ड क्षेत्रों में रेटिनल संवेदनशीलता में काफी कमी। 1)
AO-OCT : DCP गैर-परफ्यूजन क्षेत्रों में फोटोरिसेप्टर सिग्नल घनत्व (IS/OS·COST) लगभग 40% कम हो जाता है। 1)
DMI गंभीरता और दृश्य तीक्ष्णता के बीच संबंध के बारे में, मध्यम से गंभीर DMI में दृश्य तीक्ष्णता में महत्वपूर्ण कमी देखी जाती है। VA-FAZ सहसंबंध R²=0.41 से 0.51 बताया गया है, और ऑप्टिक डिस्क-मैक्युला के बीच इस्कीमिया स्वतंत्र रूप से दृश्य तीक्ष्णता में कमी से संबंधित है।
Datlinger एट अल. (2021) ने AO-OCT और माइक्रोपेरिमेट्री का उपयोग करके एक अध्ययन में दिखाया कि DCP गैर-परफ्यूजन क्षेत्रों में फोटोरिसेप्टर सिग्नल घनत्व (IS/OS और COST) लगभग 40% कम हो गया था और उन क्षेत्रों में रेटिनल संवेदनशीलता भी काफी कम हो गई थी। 1)
हल्के DMI में दृश्य तीक्ष्णता पर कोई महत्वपूर्ण प्रभाव नहीं हो सकता है। मध्यम से गंभीर होने पर दृश्य तीक्ष्णता में कमी के साथ महत्वपूर्ण सहसंबंध पाया जाता है (VA-FAZ सहसंबंध R²=0.41 से 0.51), और ऑप्टिक डिस्क-मैक्युला के बीच इस्कीमिया भी स्वतंत्र रूप से दृश्य तीक्ष्णता में कमी से संबंधित है। DME के बिना खराब दृश्य तीक्ष्णता के मामलों में, “निदान और जांच विधियों” अनुभाग में वर्णित जांचों द्वारा DMI का मूल्यांकन महत्वपूर्ण है।
DMI के जोखिम कारक सामान्य रूप से डायबिटिक रेटिनोपैथी के जोखिम कारकों को दर्शाते हैं।
DMI की उपस्थिति DME और DR की गंभीरता में वृद्धि से संबंधित है। चिकित्सा उपचार (रक्त शर्करा, रक्तचाप और लिपिड का नियंत्रण) रेटिनोपैथी की प्रगति को रोकने में प्रभावी है।
इसके अलावा, अच्छे रक्त शर्करा नियंत्रण (HbA1c में 6.1% से 5.6% तक सुधार) के साथ केशिका गैर-परफ्यूजन क्षेत्रों (NPA) के सहज पुनर्परफ्यूजन के मामले भी रिपोर्ट किए गए हैं। 2)
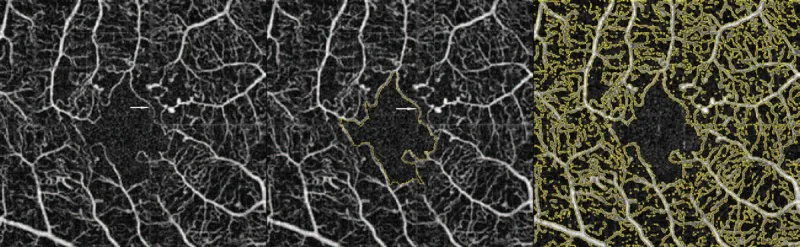
FA, DMI निदान के लिए स्वर्ण मानक है।
FA के नुकसानों में आक्रामकता (अंतःशिरा कंट्रास्ट इंजेक्शन), जटिलता जोखिम (मृत्यु जोखिम लगभग 1/200,000), और 20 मिनट से अधिक समय लगना शामिल है।
OCTA एक गैर-आक्रामक, उच्च-रिज़ॉल्यूशन जांच है जो SCP (सतही केशिका जाल), DCP (गहरी केशिका जाल), और CC (कोरियोकैपिलारिस परत) के स्तरित विश्लेषण की अनुमति देता है।
FA और OCTA की विशेषताओं की तुलना नीचे दी गई है।
| विशेषता | FA | OCTA |
|---|---|---|
| आक्रामकता | हाँ | नहीं |
| स्तरित विश्लेषण | संभव नहीं | संभव |
| NPA पहचान सीमा | सीमित | व्यापक |
FA
गोल्ड स्टैंडर्ड : FAZ विस्तार और केशिका लोप का चित्रण।
आक्रामक : कंट्रास्ट एजेंट का अंतःशिरा इंजेक्शन आवश्यक। मृत्यु जोखिम लगभग 1/200,000।
समय आवश्यक : 20 मिनट या अधिक।
OCTA
गैर-आक्रामक और उच्च-रिज़ॉल्यूशन : SCP/DCP/CC का स्तरित विश्लेषण संभव।
NPA मात्रा निर्धारण : DR गंभीरता से संबंधित। प्रीक्लिनिकल परिवर्तनों का भी पता लगाता है। 3)
दो प्रकार की NPA पहचान : पतलेपन की उपस्थिति या अनुपस्थिति के आधार पर FA से पहचान सीमा भिन्न होती है। 2)
FA गोल्ड स्टैंडर्ड है लेकिन आक्रामक है। OCTA गैर-आक्रामक है और FA की तुलना में व्यापक NPA का पता लगाने का लाभ है। 2) विशेष रूप से, रेटिना पतलेपन के बिना प्रारंभिक NPA (बिना पतलेपन वाला NPA) केवल OCTA द्वारा ही पता लगाया जा सकता है। दोनों की विशेषताएँ पूरक हैं, और नैदानिक स्थिति के अनुसार उनका उपयोग करना वांछनीय है।
डायबिटिक मैक्यूलर इस्कीमिया (DMI) के लिए वर्तमान में कोई स्थापित विशिष्ट उपचार मौजूद नहीं है। डायबिटिक मैक्यूलर एडीमा (DME) के बिना मैक्यूलर इस्कीमिया का कोई प्रत्यक्ष उपचार नहीं है, और प्रणालीगत प्रबंधन मूलभूत है।
अच्छा रक्त शर्करा नियंत्रण NPA (गैर-छिद्रित धमनी) के प्राकृतिक पुनर्प्रवाह में योगदान कर सकता है, 2) और चिकित्सा उपचार (रक्त शर्करा, रक्तचाप, लिपिड) रेटिनोपैथी की प्रगति को धीमा करने की मूल रणनीति है।
गंभीर NPDR (गैर-प्रोलिफेरेटिव डायबिटिक रेटिनोपैथी) और उसके बाद के चरणों में, PRP (पैनरेटिनल फोटोकोएग्यूलेशन) या एंटी-VEGF थेरेपी पर विचार करने की सिफारिश की जाती है। 3)
जब DMI के साथ DME भी हो, तो निम्नलिखित उपचार किए जाते हैं।
DMI के लिए वर्तमान में कोई स्थापित विशिष्ट उपचार नहीं है। प्रणालीगत प्रबंधन (रक्त शर्करा, रक्तचाप, लिपिड) मूलभूत है, और अच्छे रक्त शर्करा नियंत्रण से NPA के प्राकृतिक पुनर्प्रवाह के मामले सामने आए हैं। 2) यदि DME सह-अस्तित्व में है, तो एंटी-VEGF दवाओं आदि से एडीमा का इलाज किया जाता है, लेकिन इस्कीमिया में सीधे सुधार नहीं किया जा सकता।
पेरीसाइट हानि और एंडोथेलियल कोशिका क्षति डीआर संवहनी परिवर्तनों के सबसे प्रारंभिक संकेत हैं।
टाइप III और IV कोलेजन जमाव के कारण केशिका बेसमेंट झिल्ली का मोटा होना बढ़ने से लुमेन संकुचित हो जाता है। ल्यूकोस्टेसिस भी होता है, जो असामान्य एंडोथेलियल कोशिकाओं को प्रेरित करके संवहनी अवरोध को बढ़ाता है।
ऑक्सीजन और सूक्ष्म पोषक तत्वों की आपूर्ति में कमी VEGF अभिव्यक्ति को उत्तेजित करती है, जिससे केशिका नेटवर्क का क्रमिक शोष → अंतर-केशिका अंतराल का विस्तार → दीर्घकालिक हाइपोक्सिया → फोटोरिसेप्टर क्षति होती है। डीआर की प्रगति के साथ, शिरापरक असामान्यताएं, IRMA, गंभीर रक्तस्राव और स्राव दिखाई देते हैं। 3)
मैक्युला में रेटिना की तीन संवहनी परतें (SCP, ICP/MCP, DCP) होती हैं। DCP फोटोरिसेप्टर की ऑक्सीजन आपूर्ति में 10-15% योगदान देता है, 1) और इसका अवरोध सीधे फोटोरिसेप्टर क्षति की ओर ले जाता है।
मुलर कोशिकाएं (MC) छिड़काव विकार के तहत फोटोरिसेप्टर को ऊर्जा स्रोत के रूप में लैक्टेट प्रदान करती हैं। 1) जब MC क्षतिग्रस्त हो जाती हैं, तो शंकु, छड़ और MC कार्य में कमी के साथ-साथ फोटोरिसेप्टर बाहरी खंडों का पैची नुकसान और केशिका हानि का सह-स्थानीयकरण देखा जाता है। 1)
इस्किमिया पैटर्न को चार प्रकारों में वर्गीकृत किया गया है (ताकाशी एट अल. का वर्गीकरण)।
| इस्किमिया प्रकार | आवृत्ति |
|---|---|
| परिधीय प्रकार | 2.6% |
| मध्य परिधीय प्रकार | 61.2% |
| केंद्रीय प्रकार | 26.3% |
| व्यापक प्रकार | 9.9% |
DCP (गहरी केशिका नेटवर्क) के गैर-परफ्यूजन से फोटोरिसेप्टर को ऑक्सीजन की आपूर्ति कम हो जाती है (DCP फोटोरिसेप्टर ऑक्सीजन आपूर्ति में 10-15% योगदान देता है)। 1) मुलर कोशिका क्षति भी फोटोरिसेप्टर को ऊर्जा आपूर्ति में बाधा डालती है। AO-OCT का उपयोग करके अध्ययनों में पुष्टि की गई है कि DCP गैर-परफ्यूजन क्षेत्रों में IS/OS और COST फोटोरिसेप्टर सिग्नल घनत्व लगभग 40% कम हो जाता है। 1)
Datlinger एट अल. (2021) ने दिखाया कि AO-OCT और OCTA के संयोजन से एकल शंकु फोटोरिसेप्टर स्तर पर DMI का मूल्यांकन संभव है। उन्होंने कहा कि माइक्रोपेरिमेट्री और OCTA को एकीकृत करने वाला शोध दृष्टिकोण DMI के समय पाठ्यक्रम को समझने में योगदान देता है, और भविष्य के उपचार अनुसंधान में ये उन्नत इमेजिंग पैरामीटर बायोमार्कर बन सकते हैं। 1)
परंपरागत रूप से, केशिका अवरोध को अपरिवर्तनीय माना जाता था, लेकिन सहज पुनर्संचार के मामले सामने आए हैं।
Hou एट अल. (2022) ने मधुमेह रोगियों में NPA के सहज पुनर्संचार का अवलोकन किया, जिनमें HbA1c 6.1% से 5.6% तक सुधरा था। IRMA द्वारा NPA में प्रवेश करके नया केशिका नेटवर्क बनाने की प्रक्रिया को OCTA द्वारा समय के साथ रिकॉर्ड किया गया। 2)
इस रिपोर्ट से NPA के दो प्रकार के गुणों का संकेत मिलता है। 2)
एक वर्षीय OCTA अनुवर्ती अध्ययन में, आधारभूत गैर-परफ्यूजन और DR प्रगति के लिए ऑड्स अनुपात (OR)=8.73, और गहरी गैर-परफ्यूजन और उपचार हस्तक्षेप के लिए OR=3.39 की सूचना दी गई है, जो दर्शाता है कि OCTA गैर-परफ्यूजन सूचकांक पूर्वानुमान बायोमार्कर हो सकता है। ज्ञात DMI आँखों में FAZ का आधारभूत क्षेत्र प्रति वर्ष 5-10% बढ़ने की प्रवृत्ति रखता है। OCTA छवि विश्लेषण में AI के अनुप्रयोग पर भी शोध चल रहा है। 3)
दुर्लभ होते हुए भी, सहज पुनर्संचार की रिपोर्टें हैं। Hou एट अल. (2022) ने IRMA द्वारा NPA क्षेत्र में प्रवेश करके नया केशिका नेटवर्क बनाने की प्रक्रिया की सूचना दी। 2) विशेष रूप से पतलेपन के बिना NPA (प्रारंभिक परिवर्तन) 2 महीने के भीतर पुनर्संचार की प्रवृत्ति रखता है। अच्छा रक्त शर्करा नियंत्रण भी पुनर्संचार को बढ़ावा दे सकता है।
Datlinger F, Georgi T, Stegmann H, et al. Assessment of detailed photoreceptor structure and retinal sensitivity in diabetic macular ischemia using adaptive optics-OCT and microperimetry. Invest Ophthalmol Vis Sci. 2021;62(13):1.
Hou S, Chen L, Shan K, et al. Spontaneous retinal reperfusion of capillary nonperfusion areas in diabetic retinopathy. Case Rep Ophthalmol. 2022;13:818-824.
American Academy of Ophthalmology Retina/Vitreous Panel. Diabetic Retinopathy Preferred Practice Pattern. Ophthalmology. 2024.