Gejala Subjektif
Penurunan ketajaman penglihatan: Penglihatan buruk dapat terjadi tanpa DME.
Penglihatan kabur dan skotoma sentral: Penurunan fungsi terkait iskemia makula.
Defek lapang pandang: Kehilangan lokal sesuai area iskemik.

Iskemia makula diabetik (DMI) adalah kondisi pada pasien diabetes di mana kapiler retina di makula tersumbat, atrofi, dan menghilang, disertai stenosis dan oklusi arteriol prekapiler. Pada FA atau OCTA, tampak sebagai perluasan dan iregularitas FAZ serta perluasan area avaskular non-kontinu di makula.
Secara historis, Norman Ashton pertama kali mendeskripsikan secara rinci keterlibatan arteri dan kapiler pada retinopati diabetik melalui studi pada mata postmortem menggunakan pewarnaan sinekia iris perifer dan injeksi tinta Cina. Secara patologis, perjalanannya adalah: degenerasi hialin pada arteriol terminal dan pembuluh prekapiler → oklusi lumen → hilangnya arteri dan tempat tidur kapiler → pembentukan neovaskularisasi sisi vena.
Makulopati diabetik diklasifikasikan menjadi tiga tipe: edema makula, makulopati iskemik, dan makulopati RPE; DMI sesuai dengan makulopati iskemik.
Prevalensi berkaitan erat dengan keparahan retinopati diabetik.
| Keparahan DMI | Insidensi |
|---|---|
| Tidak ada | 39.7% |
| Dicurigai | 18.4% |
| Ringan | 25.2% |
| Sedang | 11.0% |
| Berat | 5.6% |
Pada 29,4% kasus edema makula yang signifikan secara klinis (CSME), terjadi DMI, dan 19,4% di antaranya tergolong sedang hingga berat. DMI juga ditemukan pada 77,2% kasus retinopati diabetik proliferatif (PDR) dan 59,7% kasus retinopati diabetik nonproliferatif berat (NPDR).
Temuan DMI sering digambarkan sebagai “retina tanpa fitur”. Reflek fovea menjadi buruk, perdarahan, mikroaneurisma, eksudat, bercak putih lunak, dan neovaskularisasi menghilang atau minimal.
Gejala Subjektif
Penurunan ketajaman penglihatan: Penglihatan buruk dapat terjadi tanpa DME.
Penglihatan kabur dan skotoma sentral: Penurunan fungsi terkait iskemia makula.
Defek lapang pandang: Kehilangan lokal sesuai area iskemik.
Temuan Klinis
Retina tanpa fitur: Reflek fovea buruk, perdarahan dan eksudat menghilang atau minimal.
Pembuluh hantu: Sisa kapiler yang kehilangan perfusi.
Penyempitan arteriol: Pada DMI sedang hingga berat, diameter arteriol rata-rata menyempit.
Tes Fungsional
Mikroperimetri: Sensitivitas retina menurun drastis di area non-perfusi DCP. 1)
AO-OCT: Kepadatan sinyal fotoreseptor (IS/OS · COST) menurun sekitar 40% di area non-perfusi DCP. 1)
Mengenai korelasi antara keparahan DMI dan ketajaman penglihatan, penurunan ketajaman penglihatan yang signifikan diamati pada DMI sedang hingga berat. Korelasi VA-FAZ dilaporkan dengan R²=0,41–0,51, dan iskemia antara papil saraf optik dan makula berhubungan secara independen dengan penurunan ketajaman penglihatan.
Datlinger dkk. (2021) dalam penelitian menggunakan AO-OCT dan mikroperimetri menunjukkan bahwa kepadatan sinyal fotoreseptor (IS/OS dan COST) menurun sekitar 40% di area non-perfusi DCP, dan sensitivitas retina di area tersebut juga menurun secara signifikan. 1)
Pada DMI ringan, mungkin tidak terjadi dampak signifikan pada ketajaman penglihatan. Pada DMI sedang hingga berat, ditemukan korelasi signifikan dengan penurunan ketajaman penglihatan (korelasi VA-FAZ R²=0,41–0,51), dan iskemia antara papil saraf optik dan makula juga berhubungan secara independen dengan penurunan ketajaman penglihatan. Jika ketajaman penglihatan buruk meskipun tidak disertai DME, evaluasi DMI melalui pemeriksaan di bagian «Diagnosis dan Metode Pemeriksaan» menjadi penting.
Faktor risiko DMI mencerminkan faktor risiko retinopati diabetik secara umum.
Keberadaan DMI berkaitan dengan peningkatan keparahan DME dan DR. Terapi medis (kontrol glukosa darah, tekanan darah, dan lipid) efektif dalam menghambat progresi retinopati.
Perlu dicatat bahwa telah dilaporkan kasus reperfusi alami pada area non-perfusi kapiler (NPA) setelah perbaikan kontrol glukosa darah (perbaikan HbA1c dari 6,1% menjadi 5,6%). 2)
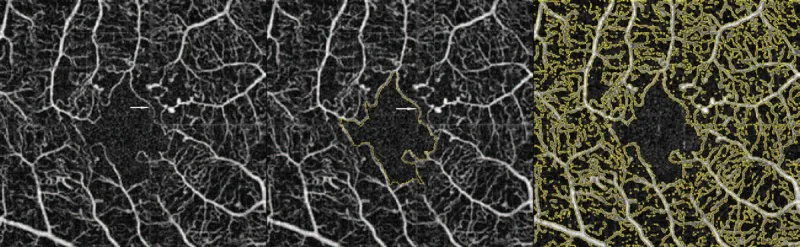
FA adalah standar emas untuk diagnosis DMI.
Kekurangan FA meliputi: invasif (penyuntikan kontras intravena), risiko komplikasi (risiko kematian sekitar 1/200.000), waktu yang dibutuhkan 20 menit atau lebih.
OCTA adalah pemeriksaan non-invasif resolusi tinggi yang memungkinkan analisis berlapis dari SCP (pleksus kapiler superfisial), DCP (pleksus kapiler dalam), dan CC (lapisan kapiler koroid).
Perbandingan karakteristik FA dan OCTA ditunjukkan di bawah ini.
| Karakteristik | FA | OCTA |
|---|---|---|
| Invasif | Ya | Tidak |
| Analisis berlapis | Tidak dapat | Dapat |
| Rentang deteksi NPA | Terbatas | Luas |
FA
Standar emas: Menggambarkan pembesaran FAZ dan hilangnya kapiler.
Invasif: Memerlukan injeksi kontras intravena. Risiko kematian sekitar 1/200.000.
Waktu yang dibutuhkan: Membutuhkan waktu 20 menit atau lebih.
OCTA
Non-invasif dan resolusi tinggi: Memungkinkan analisis berlapis SCP/DCP/CC.
Kuantifikasi NPA: Berkorelasi dengan keparahan DR. Mendeteksi perubahan praklinis juga. 3)
Dua jenis deteksi NPA: Rentang deteksi berbeda dari FA tergantung ada tidaknya penipisan retina. 2)
FA adalah standar emas tetapi invasif. OCTA non-invasif dan memiliki keunggulan mendeteksi NPA yang lebih luas daripada FA. 2) Terutama NPA awal tanpa penipisan retina (NPA tanpa penipisan) hanya dapat dideteksi dengan OCTA. Karakteristik keduanya saling melengkapi, dan disarankan untuk memilih sesuai situasi klinis.
Saat ini belum ada terapi spesifik yang terbukti untuk DMI. Tidak ada pengobatan langsung untuk iskemia makula tanpa DME, dan manajemen sistemik adalah dasar.
Kontrol glukosa darah yang baik dilaporkan dapat berkontribusi pada reperfusi spontan NPA, 2) dan terapi medis (glukosa darah, tekanan darah, lipid) adalah strategi dasar untuk menekan progresi retinopati.
Pada tahap severe NPDR dan seterusnya, dianjurkan untuk mempertimbangkan PRP (fotokoagulasi panretinal) atau terapi anti-VEGF. 3)
Jika DMI disertai DME, dilakukan terapi berikut.
Saat ini belum ada terapi spesifik yang terbukti untuk DMI. Manajemen sistemik (glukosa darah, tekanan darah, lipid) adalah dasar, dan terdapat laporan kasus reperfusi spontan NPA dengan kontrol glukosa darah yang baik. 2) Jika disertai DME, edema diobati dengan obat anti-VEGF dll., tetapi iskemia itu sendiri tidak dapat diperbaiki secara langsung.
Hilangnya perisit dan kerusakan sel endotel adalah tanda paling awal dari perubahan pembuluh darah DR.
Dengan penebalan membran basal kapiler akibat deposisi kolagen tipe III dan IV, lumen menyempit. Terjadi juga leukostasis, yang memperburuk oklusi vaskular dengan menginduksi sel endotel abnormal.
Penurunan suplai oksigen dan mikronutrien merangsang ekspresi VEGF, menyebabkan atrofi bertahap jaringan kapiler → pelebaran celah interkapiler → hipoksia kronis → kerusakan fotoreseptor. Seiring perkembangan DR, muncul kelainan vena, IRMA, perdarahan berat, dan eksudat. 3)
Di makula terdapat tiga lapisan pembuluh darah retina (SCP, ICP/MCP, DCP). DCP berkontribusi 10-15% terhadap suplai oksigen fotoreseptor, 1) dan oklusinya menyebabkan kerusakan fotoreseptor langsung.
Sel Müller (MC) berfungsi sebagai sumber energi dengan menyediakan laktat ke fotoreseptor di bawah kondisi gangguan perfusi. 1) Ketika terjadi kerusakan MC, selain penurunan fungsi kerucut, batang, dan MC, terdapat hilangnya patch segmen luar fotoreseptor dan kolokalisasi dengan hilangnya kapiler. 1)
Pola iskemia diklasifikasikan menjadi empat tipe (klasifikasi Takashi dkk.).
| Tipe iskemia | Frekuensi |
|---|---|
| Tipe perifer | 2.6% |
| Tipe perifer menengah | 61,2% |
| Tipe sentral | 26,3% |
| Tipe luas | 9,9% |
Non-perfusi dari DCP (jaringan kapiler dalam) mengurangi suplai oksigen ke fotoreseptor (DCP berkontribusi 10-15% terhadap suplai oksigen fotoreseptor). 1) Kerusakan sel Müller juga menghambat suplai energi ke fotoreseptor. Studi menggunakan AO-OCT mengonfirmasi bahwa kepadatan sinyal fotoreseptor IS/OS dan COST menurun sekitar 40% di area non-perfusi DCP. 1)
Datlinger dkk. (2021) menunjukkan bahwa kombinasi AO-OCT dan OCTA memungkinkan evaluasi DMI pada tingkat sel kerucut tunggal. Mereka menyatakan bahwa pendekatan penelitian yang mengintegrasikan mikoperimetri dan OCTA berkontribusi pada pemahaman perjalanan waktu DMI, dan menunjukkan bahwa parameter pencitraan canggih ini dapat menjadi biomarker dalam penelitian terapi di masa depan. 1)
Secara tradisional, oklusi kapiler dianggap ireversibel, namun kasus reperfusi spontan telah dilaporkan.
Hou dkk. (2022) mengamati reperfusi spontan NPA pada pasien diabetes yang HbA1c membaik dari 6,1% menjadi 5,6%. Proses IRMA menembus ke dalam NPA dan membentuk jaringan kapiler baru direkam secara serial dengan OCTA. 2)
Laporan ini menunjukkan bahwa NPA memiliki dua jenis sifat. 2)
Dalam studi tindak lanjut OCTA selama 1 tahun, dilaporkan odds ratio (OR) = 8,73 untuk non-perfusi dasar dan perkembangan DR, serta OR = 3,39 untuk non-perfusi dalam dan intervensi terapi, menunjukkan bahwa indeks non-perfusi OCTA berpotensi menjadi biomarker prediktif prognosis. Luas FAZ dasar cenderung meluas 5-10% per tahun pada mata DMI yang diketahui. Penerapan AI untuk analisis gambar OCTA juga sedang diteliti. 3)
Meskipun jarang, terdapat laporan reperfusi spontan. Hou dkk. (2022) melaporkan proses IRMA menembus area NPA dan membentuk jaringan kapiler baru. 2) Terutama NPA tanpa penipisan (perubahan awal) cenderung reperfusi dalam 2 bulan. Kontrol glikemik yang baik juga diduga dapat memfasilitasi reperfusi.
Datlinger F, Georgi T, Stegmann H, et al. Assessment of detailed photoreceptor structure and retinal sensitivity in diabetic macular ischemia using adaptive optics-OCT and microperimetry. Invest Ophthalmol Vis Sci. 2021;62(13):1.
Hou S, Chen L, Shan K, et al. Spontaneous retinal reperfusion of capillary nonperfusion areas in diabetic retinopathy. Case Rep Ophthalmol. 2022;13:818-824.
American Academy of Ophthalmology Retina/Vitreous Panel. Diabetic Retinopathy Preferred Practice Pattern. Ophthalmology. 2024.