Idiopathique (54,6 %)
Idiopathique : cause inconnue, forme la plus fréquente4)6). Bénigne, tendance à la régression spontanée.
Congénitale : environ 6 % des cas. Chez le nouveau-né, l’immaturité hypothalamique est impliquée2)6).

Le syndrome d’Harlequin (Harlequin syndrome) est un syndrome dysautonomique dû à un dysfonctionnement unilatéral du système nerveux sympathique. Il se caractérise par une anhidrose et une vasoconstriction (pâleur) du visage et du haut du corps du côté lésé, et une sudation compensatoire et un érythème du côté controlatéral.
Il a été décrit pour la première fois en 1988 par Lance et Drummond1). Le nom provient du masque bicolore rouge et noir d’« Arlequin », personnage de la comédie italienne du XVIe siècle (Commedia dell’arte)6). Il s’agit d’une maladie totalement différente de l’ichtyose arlequin (maladie cutanée héréditaire grave)6).
Le « signe d’Harlequin » (Harlequin sign) désigne la constatation physique d’un érythème et d’une sudation asymétriques du visage, tandis que le « syndrome d’Harlequin » est un concept utilisé dans un contexte clinique plus large, incluant les formes idiopathiques et congénitales6).
Environ 100 cas ont été rapportés dans la littérature1)4). Selon une revue de 108 cas par Guilloton et al., 54,6 % sont idiopathiques et 45,4 % secondaires ou iatrogènes4)6). Les formes congénitales représentent environ 6 % de tous les cas6). La maladie est plus fréquente chez les femmes et dans la trentaine1), avec seulement 37 cas rapportés chez l’enfant1). Chez le nouveau-né, elle est relativement fréquente en raison de l’immaturité fonctionnelle de l’hypothalamus2).
Il s’agit d’une maladie complètement différente. Le syndrome d’Harlequin est une maladie du système nerveux autonome due à un dysfonctionnement du système nerveux sympathique, tandis que l’ichtyose arlequin est une maladie cutanée héréditaire grave. Les noms des maladies sont similaires, mais la physiopathologie, les symptômes et le traitement sont totalement différents6).
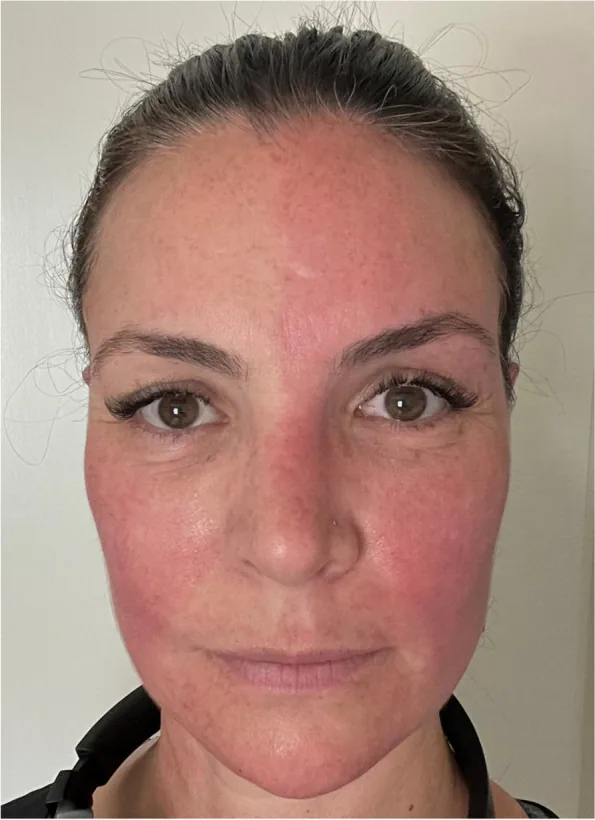
Les symptômes apparaissent par intermittence et peuvent survenir au repos sans facteur déclenchant.
Le mécanisme pathogénique est un blocage de l’innervation sympathique au niveau pré- ou post-ganglionnaire. La fonction sympathique du côté lésé est perdue, tandis que le côté sain devient compensatoirement hyperactif, entraînant des signes asymétriques. Des associations avec la migraine et les céphalées autonomes du trijumeau ont également été rapportées1)3).
Idiopathique (54,6 %)
Idiopathique : cause inconnue, forme la plus fréquente4)6). Bénigne, tendance à la régression spontanée.
Congénitale : environ 6 % des cas. Chez le nouveau-né, l’immaturité hypothalamique est impliquée2)6).
Secondaire (45,4 %)
Lésions compressives : tumeur de Pancoast, tumeur médiastinale, goitre (rapporté avec un goitre multinodulaire de 62×52×32 mm), dissection carotidienne1)3)6)
Iatrogène : après sympathectomie, après technique anesthésique (bloc ESP, etc.), après pose de cathéter1)5)
Maladies systémiques : syndrome de Guillain-Barré, neuropathie diabétique, sclérose en plaques, infarctus du tronc cérébral, syringomyélie1)2)3)
La diffusion de l’anesthésique dans l’espace paravertébral peut bloquer temporairement le nerf sympathique et provoquer des signes évocateurs du syndrome de Harlequin. Un cas survenu tardivement (5 heures après) suite à un bloc paravertébral au niveau T2 avec de la bupivacaïne liposomale a été rapporté5). Dans ce cas iatrogène, la résolution spontanée survient généralement en 6 à 12 heures5).
Le diagnostic repose principalement sur les signes cliniques caractéristiques, il s’agit d’un diagnostic clinique6).
L’imagerie est importante pour exclure une cause secondaire.
Un diagnostic différentiel avec les maladies suivantes est nécessaire.
| Maladie | Points de différenciation |
|---|---|
| Syndrome de Ross | Triade : anhidrose étendue, aréflexie ostéotendineuse, pupille tonique d’Adie |
| Syndrome de Horner | Myosis, ptosis, anhidrose seulement. Pas de rougeur compensatrice controlatérale. |
| Syndrome de Holmes-Adie | Anomalie pupillaire et abolition des réflexes ostéotendineux prédominantes |
La stratégie thérapeutique dépend de la cause.
En cas de cause secondaire, le traitement de la maladie sous-jacente est prioritaire6). La forme idiopathique est bénigne et spontanément résolutive, et la plupart des cas nécessitent uniquement un conseil et une surveillance2)3).
Traitement médicamenteux
Propranolol : bêta-bloquant. Utilisé pour supprimer la transpiration et les bouffées vasomotrices3).
Oxybutynine : anticholinergique. Effet attendu sur l’hyperhidrose3).
Procédures et chirurgie
Injection de toxine botulique : administration locale dans les zones d’hyperhidrose compensatrice1).
Bloc du ganglion stellaire : soulagement des symptômes par blocage sympathique1)3).
Sympathectomie thoracique par VATS : disparition complète des symptômes immédiatement après l’intervention chez une femme de 43 ans, sans récidive à 4 mois4).
Dans les cas idiopathiques, l’évolution est bénigne et tend à la résolution spontanée, ne nécessitant pas toujours de traitement2)3). Ce n’est qu’en cas de détresse sociale ou psychologique significative que l’on envisage des injections de toxine botulique, un bloc du ganglion stellaire ou une sympathectomie. Dans les cas secondaires, le traitement de la cause sous-jacente est prioritaire.
Le syndrome de Harlequin repose sur une atteinte de la voie sympathique à trois neurones innervant le visage et le tronc3).
La présence ou l’absence d’un syndrome de Horner dépend du niveau de la lésion dans la voie sympathique3)6).
| Site lésionnel | Syndrome de Horner associé | Caractéristiques cliniques |
|---|---|---|
| Lésion de T1 à T3 (sympathique oculaire + fibres sudorales et vasomotrices) | Oui | Syndrome de Harlequin + syndrome de Horner |
| Lésion isolée de T2 à T3 | Aucune | Syndrome de Harlequin isolé |
| Lésion postganglionnaire après le ganglion cervical supérieur | Oui (anhidrose médiane du front) | Les autres zones du visage peuvent être épargnées |
Lorsque le système nerveux sympathique du côté lésé est bloqué, l’activité sympathique du côté sain augmente relativement, entraînant une rougeur et une transpiration compensatoires1)6). Les signes asymétriques par rapport à la ligne médiane sont dus à ce mécanisme. Une possibilité de réinnervation par le système parasympathique a également été suggérée dans certains cas3).
La perte de la fonction nerveuse sympathique du côté lésé lève l’inhibition de la vasodilatation et de la sudation de ce côté. En revanche, du côté sain non lésé, l’activité nerveuse sympathique est relativement augmentée, entraînant une rougeur et une transpiration compensatoires1)6). La différence nette entre les deux côtés au niveau de la ligne médiane reflète cette activité sympathique asymétrique.
Tecik et al. (2025) ont rapporté qu’une sympathectomie par VATS (thoracoscopie) a été réalisée chez une patiente de 43 ans souffrant d’un syndrome de Harlequin idiopathique persistant depuis 5 ans, avec une disparition complète des symptômes immédiatement après l’opération et aucune récidive observée à 4 mois de suivi4). Dans la revue de Guilloton et al., 54,6 % des cas étaient idiopathiques4)6), ce qui suggère l’existence d’un groupe candidat à un traitement chirurgical.
Dalldorf et al. (2022) ont rapporté le premier cas de syndrome d’Harlequin survenant avec un délai de 5 heures après un bloc du plan des muscles érecteurs du rachis au niveau T2 (bloc ESP : bupivacaïne liposomale 133 mg + bupivacaïne à 0,25 % 20 mL de chaque côté)5). Il s’agit du premier rapport d’un syndrome d’Harlequin iatrogène lié à un anesthésique local, habituellement survenant dans l’heure, apparaissant tardivement, et on pense que ce mode d’apparition est caractéristique des formulations à libération prolongée (durée d’action d’environ 72 heures). Les symptômes ont disparu spontanément le lendemain matin.
Strong et al. (2025) ont rapporté qu’une thyroïdectomie totale a été réalisée pour un syndrome d’Harlequin secondaire (femme de 49 ans) dû à un goitre multinodulaire de 62×52×32 mm, mais les symptômes ont persisté environ un an après l’opération3). Cette observation est notable car elle montre que des modifications chroniques de la voie sympathique peuvent devenir irréversibles même après l’ablation de la lésion compressive.