مجهول السبب (54.6%)
مجهول السبب: السبب غير معروف وهو النمط الأكثر شيوعًا4)6). حميد ويميل إلى التحسن التلقائي.
خلقي: حوالي 6% من الحالات. عند حديثي الولادة، يرتبط بعدم نضج منطقة تحت المهاد2)6).

متلازمة هارليكوين (Harlequin syndrome) هي متلازمة عصبية ذاتية ناتجة عن خلل وظيفي أحادي الجانب في الجهاز العصبي الودي. تتميز بفقدان التعرق وانقباض الأوعية (شحوب) في الوجه والجزء العلوي من الجسم على الجانب المصاب، مع تعرق واحمرار تعويضي على الجانب المقابل.
تم الإبلاغ عنه لأول مرة في عام 1988 بواسطة لانس ودروموند وآخرين 1). أصل الاسم مشتق من قناع الشخصية “هارليكوين” في المسرح الكوميدي الإيطالي في القرن السادس عشر (كوميديا ديلارتي)، والذي ينقسم إلى نصفين أحمر وأسود 6). تجدر الإشارة إلى أنه مرض مختلف تمامًا عن السُّمْكِيَّة الجلدية من نوع هارليكوين (مرض جلدي وراثي شديد) 6).
تشير “علامة هارليكوين” إلى العرض الجسدي المتمثل في الاحمرار والتعرق غير المتماثلين في الوجه، بينما يُستخدم “متلازمة هارليكوين” في سياق سريري أوسع يشمل الحالات مجهولة السبب والخلقية 6).
تم الإبلاغ عن حوالي 100 حالة في الأدبيات الطبية 1)4)، ووفقًا لمراجعة غيلوتون لـ 108 حالة، فإن 54.6% منها مجهولة السبب و45.4% ثانوية أو علاجية المنشأ 4)6). تشكل الحالات الخلقية حوالي 6% من جميع الحالات 6). تحدث غالبًا لدى النساء وفي العقد الثالث من العمر 1)، بينما تقتصر حالات الأطفال على 37 حالة 1). في الأطفال حديثي الولادة، تُلاحظ بشكل متكرر نسبيًا بسبب عدم النضج الوظيفي لمنطقة ما تحت المهاد 2).
إنهما مرضان مختلفان تمامًا. متلازمة هارليكوين هي اضطراب في الجهاز العصبي اللاإرادي ناتج عن خلل في الجهاز العصبي الودي، بينما السُّمْكِيَّة الجلدية من نوع هارليكوين هي مرض جلدي وراثي شديد. تتشابه أسماء الأمراض فقط، لكن الآلية والأعراض والعلاج مختلفة تمامًا 6).
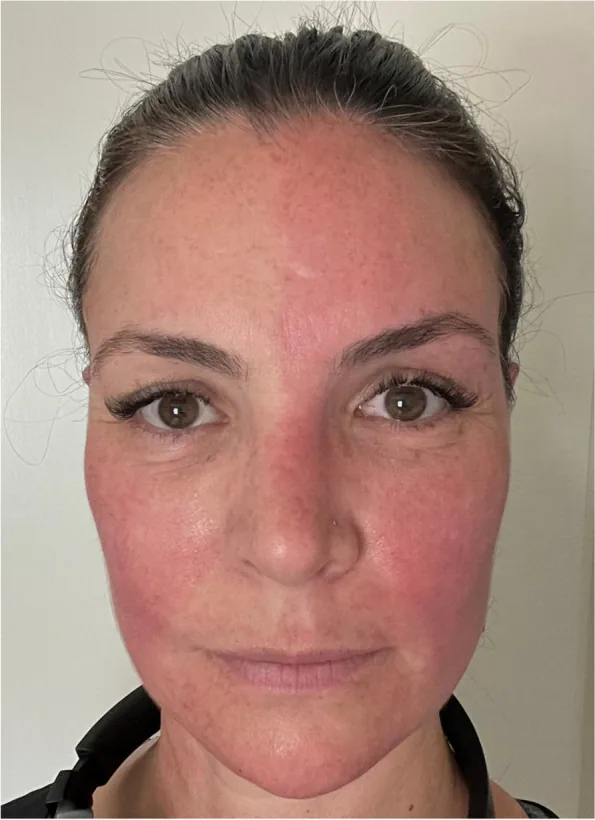
تظهر الأعراض بشكل متقطع، وقد تحدث أثناء الراحة دون سبب واضح.
آلية الحدوث هي انسداد التعصيب الودي على مستوى ما قبل العقدة أو بعدها. يفقد الجانب المصاب وظيفة الجهاز الودي، بينما يصبح الجانب السليم مفرط النشاط تعويضياً، مما يؤدي إلى ظهور علامات غير متماثلة. تم الإبلاغ عن ارتباط مع الصداع النصفي والصداع العصبي الذاتي ثلاثي التوائم1)3).
مجهول السبب (54.6%)
مجهول السبب: السبب غير معروف وهو النمط الأكثر شيوعًا4)6). حميد ويميل إلى التحسن التلقائي.
خلقي: حوالي 6% من الحالات. عند حديثي الولادة، يرتبط بعدم نضج منطقة تحت المهاد2)6).
ثانوي (45.4%)
آفات ضاغطة: ورم بانكوست، ورم المنصف، تضخم الغدة الدرقية (تم الإبلاغ عن حالة بسبب تضخم الغدة الدرقية متعدد العقيدات بحجم 62×52×32 مم)، تسلخ الشريان السباتي1)3)6)
علاجي المنشأ: بعد استئصال العصب الودي، بعد إجراءات التخدير (مثل كتلة ESP)، بعد وضع القسطرة1)5)
أمراض جهازية: متلازمة غيلان باريه، الاعتلال العصبي السكري، التصلب المتعدد، احتشاء جذع الدماغ، تكهف النخاع1)2)3)
يمكن أن يؤدي انتشار التخدير إلى الفضاء المجاور للفقرة إلى حصار مؤقت للعصب الودي، مما يسبب مظهرًا يشبه متلازمة هارليكوين. هناك تقارير عن حدوث متأخر (بعد 5 ساعات) بعد كتلة مجاورة للفقرة عند مستوى T2 باستخدام بوبيفاكايين ليبوزومي5). في هذه الحالات علاجية المنشأ، عادةً ما تختفي تلقائيًا خلال 6-12 ساعة5).
يعتمد التشخيص بشكل أساسي على النتائج السريرية المميزة6).
فحوصات التصوير مهمة لاستبعاد الأسباب الثانوية.
من الضروري التفريق بين الأمراض التالية.
| المرض | نقطة التفريق |
|---|---|
| متلازمة روس | ثالوث: فقدان التعرق الواسع، فقدان المنعكسات الوترية العميقة، حدقة آدي |
| متلازمة هورنر | تقبض الحدقة، تدلي الجفن، فقدان التعرق فقط. لا احمرار تعويضي في الجانب السليم |
| متلازمة هولمز-آدي | تسود شذوذ الحدقة وفقدان المنعكسات الوترية العميقة |
تختلف خطة العلاج حسب السبب.
في الحالات الثانوية، تكون معالجة المرض المسبب هي الأولوية القصوى6). الحالات مجهولة السبب حميدة ومحدودة ذاتيًا، وفي معظمها يتم التعامل معها بالمشورة والمراقبة فقط2)3).
العلاج الدوائي
بروبرانولول: حاصر بيتا. يُستخدم لتثبيط التعرق والاحمرار3).
أوكسي بوتينين: دواء مضاد للكولين. يُتوقع أن يكون فعالاً في علاج فرط التعرق3).
العلاج الجراحي والإجرائي
حقن توكسين البوتولينوم: إعطاء موضعي لمناطق فرط التعرق التعويضي1).
إحصار العقدة النجمية: تخفيف الأعراض عن طريق حجب العصب الودي1)3).
استئصال العصب الودي بالمنظار (VATS): تم الإبلاغ عن اختفاء الأعراض تمامًا بعد الجراحة مباشرة لدى امرأة تبلغ من العمر 43 عامًا، ولم يحدث انتكاس بعد 4 أشهر4).
في الحالات مجهولة السبب، تكون الحالة حميدة وتميل إلى التحسن التلقائي، ولا تتطلب بالضرورة علاجًا2)3). فقط في حالات الضيق الاجتماعي أو النفسي الشديد، يتم النظر في حقن توكسين البوتولينوم، أو حصار العقدة النجمية، أو استئصال العصب الودي. في الحالات الثانوية، تكون معالجة السبب الأساسي أولوية.
يكمن أساس متلازمة هارليكوين في خلل المسار العصبي الودي ثلاثي العصبونات للوجه والجذع 3).
يعتمد وجود متلازمة هورنر على مستوى إصابة المسار الودي 3)6).
| موقع الآفة | وجود هورنر | السمات السريرية |
|---|---|---|
| إصابة T1-T3 (تعصيب العين الودي + التعرق وحركة الأوعية) | نعم | متلازمة هارلكوين + متلازمة هورنر |
| اضطراب T2~T3 فقط | لا يوجد | متلازمة هارليكوين وحدها |
| اضطراب ما بعد العقدة بعد العقدة العنقية العلوية | موجود (تعرق منعدم في الجبهة الوسطى) | قد تبقى مناطق الوجه الأخرى محفوظة |
عندما يتم حظر العصب الودي على الجانب المصاب، يزداد نشاط العصب الودي على الجانب السليم نسبيًا، مما يؤدي إلى احمرار وتعرق تعويضي1)6). يرجع عدم التماثل على طول خط الوسط إلى هذه الآلية. كما تم اقتراح احتمال إعادة التعصيب بواسطة الجهاز العصبي نظير الودي في بعض الدراسات3).
عند فقدان وظيفة العصب الودي على الجانب المصاب، يتم إزالة تثبيط توسع الأوعية والتعرق على ذلك الجانب. في المقابل، يزداد نشاط العصب الودي نسبيًا على الجانب السليم غير المصاب، مما يؤدي إلى احمرار وتعرق تعويضي1)6). يعكس الفرق الواضح بين الجانبين على طول خط الوسط هذا النشاط الودي غير المتماثل.
أبلغ Tecik وآخرون (2025) عن إجراء استئصال العصب الودي بالمنظار الصدري (VATS) لمريضة تبلغ من العمر 43 عامًا تعاني من متلازمة هارلكين مجهولة السبب استمرت لمدة 5 سنوات، حيث اختفت الأعراض تمامًا بعد الجراحة مباشرة، ولم يلاحظ أي انتكاس بعد 4 أشهر 4). في مراجعة Guilloton وآخرون، كانت 54.6% من الحالات مجهولة السبب 4)6)، مما يشير إلى وجود مجموعة مرشحة محتملة للعلاج الجراحي.
أبلغ Dalldorf وآخرون (2022) عن أول حالة لمتلازمة هارليكوين التي ظهرت بعد تأخير لمدة 5 ساعات بعد إجراء كتلة العضلة الناصبة للعمود الفقري على مستوى T2 (كتلة ESP: بوبيفاكايين ليبوزومي 133 ملغ + بوبيفاكايين 0.25% 20 مل لكل جانب)5). هذه هي أول حالة لمتلازمة هارليكوين علاجية المنشأ مرتبطة بالتخدير الموضعي والتي تظهر متأخرة، حيث تحدث عادةً خلال ساعة واحدة، ويُعتقد أن نمط الظهور خاص بالمستحضرات طويلة المفعول (مدة التأثير حوالي 72 ساعة). اختفت الأعراض تلقائيًا بحلول صباح اليوم التالي.
أبلغ Strong وآخرون (2025) عن استمرار الأعراض لمدة عام تقريبًا بعد استئصال الغدة الدرقية بالكامل لعلاج متلازمة هارليكوين الثانوية (امرأة تبلغ من العمر 49 عامًا) الناتجة عن تضخم الغدة الدرقية متعدد العقيدات بحجم 62×52×32 ملم 3). يُعتبر هذا الاكتشاف مهمًا لأنه يشير إلى أن التغيرات المزمنة في المسار الودي قد تصبح غير قابلة للعكس حتى بعد إزالة الآفة الضاغطة.