Идиопатическая (54,6%)
Идиопатическая: наиболее частый тип с неизвестной причиной4)6). Доброкачественная, с тенденцией к спонтанному регрессу.
Врожденная: около 6% всех случаев. У новорожденных связана с незрелостью гипоталамуса2)6).

Синдром Арлекина (Harlequin syndrome) — это вегетативный синдром, вызванный односторонней дисфункцией симпатической нервной системы. Характеризуется ангидрозом и вазоконстрикцией (бледностью) на пораженной стороне лица и верхней части тела, а также компенсаторным потоотделением и покраснением на противоположной стороне.
Впервые описан Лансом и Драммондом в 1988 году1). Название происходит от маски персонажа «Арлекин» из итальянской комедии дель арте XVI века, разделенной на красную и черную половины6). Отличается от ихтиоза Арлекина (тяжелого наследственного заболевания кожи)6).
«Признак Арлекина» (Harlequin sign) относится к асимметричному покраснению и потоотделению лица, а «синдром Арлекина» — более широкое клиническое понятие, включающее идиопатические и врожденные случаи6).
В литературе описано около 100 случаев1)4). По обзору 108 случаев Guilloton и соавт., идиопатические составляют 54,6%, вторичные/ятрогенные — 45,4%4)6). Врожденные случаи — около 6% всех случаев6). Чаще встречается у женщин и лиц в возрасте 30 лет1), у детей описано лишь 37 случаев1). У новорожденных наблюдается относительно часто из-за функциональной незрелости гипоталамуса2).
Это совершенно другое заболевание. Синдром Арлекина — это вегетативное расстройство, вызванное дисфункцией симпатической нервной системы, в то время как ихтиоз Арлекина — это тяжелое наследственное заболевание кожи. Заболевания имеют схожие названия, но их патогенез, симптомы и лечение совершенно различны6).
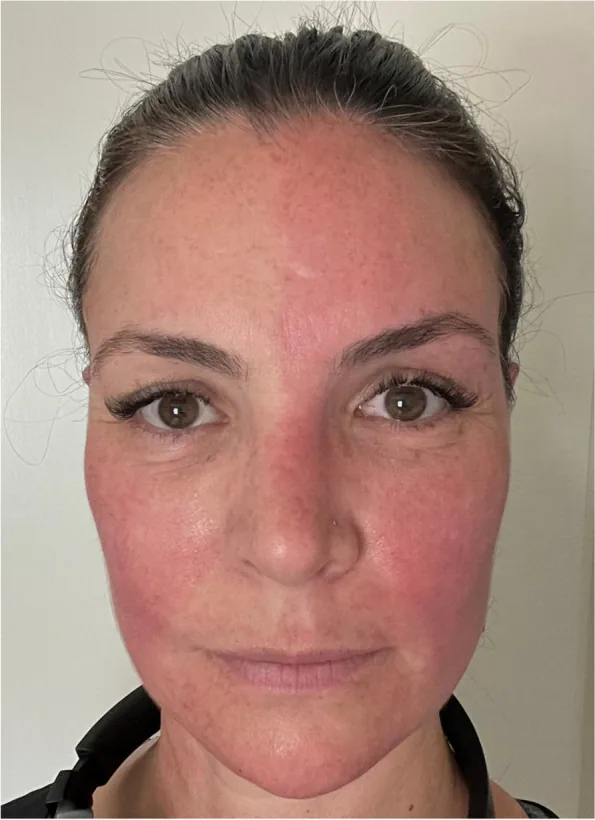
Симптомы возникают периодически и могут появляться в покое без видимой причины.
Механизм развития заключается в блокаде симпатической иннервации на преганглионарном или постганглионарном уровне. На пораженной стороне утрачивается симпатическая функция, в то время как здоровая сторона компенсаторно становится гиперактивной, что приводит к асимметричным проявлениям. Также сообщается о связи с мигренью и тригеминальными вегетативными головными болями1)3).
Идиопатическая (54,6%)
Идиопатическая: наиболее частый тип с неизвестной причиной4)6). Доброкачественная, с тенденцией к спонтанному регрессу.
Врожденная: около 6% всех случаев. У новорожденных связана с незрелостью гипоталамуса2)6).
Вторичная (45,4%)
Компрессионные поражения: опухоль Панкоста, опухоли средостения, зоб щитовидной железы (сообщается о случае многоузлового зоба размером 62×52×32 мм), расслоение сонной артерии1)3)6)
Ятрогенная: после симпатэктомии, после анестезиологических манипуляций (например, блокада ESP), после установки катетера1)5)
Системные заболевания: синдром Гийена-Барре, диабетическая нейропатия, рассеянный склероз, инфаркт ствола мозга, сирингомиелия1)2)3)
Распространение анестетика в паравертебральное пространство может временно блокировать симпатический нерв, вызывая симптомы, похожие на синдром Арлекина. Сообщалось о позднем (через 5 часов) возникновении после паравертебральной блокады на уровне T2 с использованием липосомального бупивакаина5). В таких ятрогенных случаях симптомы обычно исчезают самостоятельно через 6–12 часов5).
Диагноз в основном клинический, основанный на характерных клинических проявлениях6).
Визуализирующие исследования важны для исключения вторичных причин.
Необходимо дифференцировать со следующими заболеваниями:
| Заболевание | Дифференциальные признаки |
|---|---|
| Синдром Росса | Триада: распространённое отсутствие потоотделения, исчезновение глубоких сухожильных рефлексов, зрачок Ади |
| Синдром Горнера | Только миоз, птоз, ангидроз. Компенсаторное покраснение здоровой стороны отсутствует |
| Синдром Холмса-Эйди | Преобладают аномалии зрачка и отсутствие глубоких сухожильных рефлексов |
Тактика лечения зависит от причины.
При вторичной форме приоритет отдается лечению основного заболевания6). Идиопатическая форма является доброкачественной и самоограничивающейся, в большинстве случаев достаточно консультирования и наблюдения2)3).
Медикаментозная терапия
Пропранолол: бета-адреноблокатор. Используется для подавления потоотделения и покраснения3).
Оксибутинин: антихолинергический препарат. Ожидается эффект при гипергидрозе3).
Процедуры и хирургическое лечение
Инъекции ботулинического токсина: локальное введение в область компенсаторного гипергидроза1).
Блокада звездчатого узла: облегчение симптомов за счет симпатической блокады1)3).
VATS-симпатэктомия: у 43-летней женщины симптомы полностью исчезли сразу после операции, рецидива не было через 4 месяца4).
Идиопатический синдром Арлекина является доброкачественным и имеет тенденцию к спонтанному регрессу, поэтому лечение не всегда необходимо2)3). Только при выраженном социальном и психологическом дистрессе рассматриваются такие методы, как инъекции ботулинического токсина, блокада звездчатого ганглия или симпатэктомия. При вторичном синдроме приоритет отдается лечению основного заболевания.
В основе синдрома Арлекина лежит нарушение трехнейронного пути симпатической иннервации лица и туловища3).
Наличие или отсутствие синдрома Горнера зависит от того, на каком уровне симпатического пути произошло поражение3)6).
| Локализация поражения | Наличие синдрома Горнера | Клинические особенности |
|---|---|---|
| Поражение T1–T3 (глазной симпатический + потоотделение/сосудодвигательные волокна) | Да | Синдром Арлекина + синдром Горнера |
| Поражение только T2–T3 | Нет | Изолированный синдром Арлекина |
| Постганглионарное поражение после верхнего шейного ганглия | Да (отсутствие потоотделения на медиальной части лба) | Другие участки лица могут быть сохранены |
При блокаде симпатической иннервации на пораженной стороне активность симпатической нервной системы на здоровой стороне относительно усиливается, что приводит к компенсаторному покраснению и потоотделению1)6). Асимметричные проявления по средней линии обусловлены этим механизмом. Также частично предполагается возможность реиннервации парасимпатическими волокнами3).
Потеря симпатической иннервации на пораженной стороне приводит к снятию торможения вазодилатации и потоотделения на этой стороне. В то же время на неповрежденной, здоровой стороне наблюдается относительное усиление симпатической активности, что вызывает компенсаторное покраснение и повышенное потоотделение1)6). Четкая асимметрия по средней линии отражает эту неравномерную симпатическую активность.
Tecik и соавт. (2025) сообщили о случае идиопатического синдрома Арлекина (женщина 43 лет), длившегося 5 лет, после VATS (торакоскопической) симпатэктомии, когда симптомы полностью исчезли сразу после операции и не рецидивировали через 4 месяца4). В обзоре Guilloton и соавт. 54,6% случаев были идиопатическими4)6), что указывает на существование группы пациентов, которым может быть показано хирургическое лечение.
Dalldorf и соавт. (2022) сообщили о первом случае синдрома Арлекина, развившегося с задержкой в 5 часов после блокады мышцы, выпрямляющей позвоночник на уровне T2 (ESP-блок: липосомальный бупивакаин 133 мг + 0,25% бупивакаин по 20 мл с каждой стороны)5). Это первое сообщение об отсроченном появлении ятрогенного синдрома Арлекина, связанного с местной анестезией, который обычно возникает в течение 1 часа; считается, что это связано с особенностью препарата пролонгированного действия (длительность около 72 часов). Симптомы спонтанно исчезли к следующему утру.
Strong и соавт. (2025) сообщили о случае вторичного синдрома Арлекина (женщина 49 лет) из-за многоузлового зоба размером 62×52×32 мм, после тотальной тиреоидэктомии симптомы сохранялись около 1 года после операции3). Этот случай привлекает внимание как свидетельство того, что хронические изменения симпатического пути могут стать необратимыми даже после устранения компрессионного поражения.