Idiopática (54,6%)
Idiopática: causa desconhecida e o tipo mais comum4)6). Benigna e tende a melhorar espontaneamente.
Congênita: cerca de 6% do total. Em neonatos, está relacionada à imaturidade hipotalâmica2)6).

A síndrome de Harlequin (Harlequin syndrome) é uma síndrome autonômica causada por disfunção unilateral do sistema nervoso simpático. Caracteriza-se por anidrose e vasoconstrição (palidez) na face e tronco superior do lado da lesão, com sudorese e rubor compensatórios no lado contralateral.
Foi relatado pela primeira vez em 1988 por Lance e Drummond et al. 1). A origem do nome vem da máscara do personagem “Arlequim” do teatro de máscaras italiano do século XVI (Commedia dell’Arte), que é dividida em vermelho e preto 6). Note que é uma doença completamente diferente da ictiose arlequim (doença genética grave da pele) 6).
O “sinal do Arlequim” refere-se ao achado físico de rubor e sudorese assimétricos na face, enquanto a “síndrome do Arlequim” é usada em um contexto clínico mais amplo, incluindo casos idiopáticos e congênitos 6).
Cerca de 100 casos foram relatados na literatura 1)4), e de acordo com a revisão de 108 casos por Guilloton, 54,6% são idiopáticos e 45,4% secundários ou iatrogênicos 4)6). Os casos congênitos representam cerca de 6% de todos os casos 6). Ocorre mais frequentemente em mulheres e na faixa dos 30 anos 1), enquanto os relatos em crianças são limitados a 37 casos 1). Em neonatos, é relativamente frequente devido à imaturidade funcional do hipotálamo 2).
São doenças completamente diferentes. A síndrome do Arlequim é um distúrbio autonômico devido à disfunção do sistema nervoso simpático, enquanto a ictiose arlequim é uma doença genética grave da pele. Os nomes das doenças são semelhantes, mas a fisiopatologia, os sintomas e o tratamento são totalmente diferentes 6).
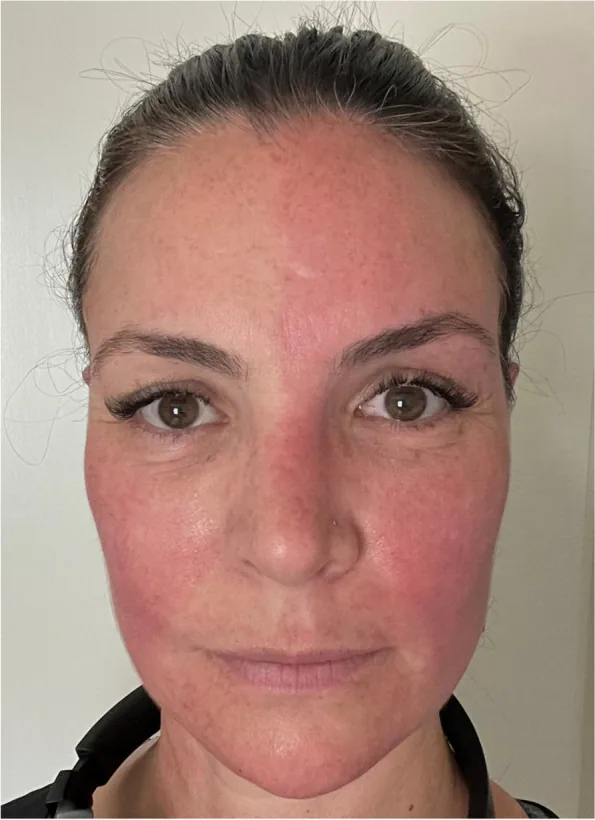
Os sintomas aparecem intermitentemente e podem ocorrer em repouso sem causa aparente.
O mecanismo é o bloqueio da inervação simpática em nível pré-ganglionar ou pós-ganglionar. O lado afetado perde a função simpática, enquanto o lado saudável torna-se hiperativo compensatoriamente, resultando em achados assimétricos. Também foi relatada associação com enxaqueca e cefaleia autonômica trigeminal1)3).
Idiopática (54,6%)
Idiopática: causa desconhecida e o tipo mais comum4)6). Benigna e tende a melhorar espontaneamente.
Congênita: cerca de 6% do total. Em neonatos, está relacionada à imaturidade hipotalâmica2)6).
Secundária (45,4%)
Lesões compressivas: tumor de Pancoast, tumor mediastinal, bócio (relatado caso devido a bócio multinodular de 62×52×32 mm), dissecção da artéria carótida1)3)6)
Iatrogênica: após simpatectomia, após procedimentos anestésicos (como bloqueio ESP), após colocação de cateter1)5)
Doenças sistêmicas: síndrome de Guillain-Barré, neuropatia diabética, esclerose múltipla, infarto do tronco encefálico, siringomielia1)2)3)
A disseminação do anestésico para o espaço paravertebral pode bloquear temporariamente o nervo simpático, causando achados semelhantes à síndrome de Harlequin. Há relatos de ocorrência tardia (5 horas depois) após bloqueio paravertebral no nível T2 com bupivacaína lipossomal5). Nesses casos iatrogênicos, geralmente desaparece espontaneamente em 6-12 horas5).
O diagnóstico é principalmente clínico, baseado em achados clínicos característicos6).
Exames de imagem são importantes para excluir causas secundárias.
É necessário diferenciar das seguintes doenças.
| Doença | Ponto de Diferenciação |
|---|---|
| Síndrome de Ross | Tríade: anidrose extensa, arreflexia tendínea profunda, pupila tônica de Adie |
| Síndrome de Horner | Apenas miose, ptose, anidrose. Sem rubor compensatório no lado contralateral |
| Síndrome de Holmes-Adie | Predominam anormalidades pupilares e arreflexia tendínea profunda |
O plano de tratamento varia conforme a causa.
Nos casos secundários, o tratamento da doença causadora é a prioridade máxima6). A forma idiopática é benigna e autolimitada, sendo geralmente tratada apenas com aconselhamento e observação2)3).
Terapia Medicamentosa
Propranolol: Betabloqueador. Usado para suprimir sudorese e rubor3).
Oxibutinina: Medicamento anticolinérgico. Espera-se que seja eficaz para hiperidrose3).
Procedimentos e Cirurgias
Injeção de toxina botulínica: Administração local em áreas de hiperidrose compensatória1).
Bloqueio do gânglio estrelado: Alívio dos sintomas por bloqueio simpático1)3).
Simpatectomia por VATS: Relato de mulher de 43 anos com desaparecimento total dos sintomas imediatamente após a cirurgia e sem recorrência após 4 meses4).
Nos casos idiopáticos, a condição é benigna e tende a melhorar espontaneamente, não necessariamente exigindo tratamento2)3). Apenas em casos de sofrimento social ou psicológico significativo, considere injeção de toxina botulínica, bloqueio do gânglio estrelado ou simpatectomia. Nos casos secundários, o tratamento da causa subjacente é prioritário.
A base da síndrome de Arlequim é a disfunção da via simpática de três neurônios que inerva a face e o tronco 3).
A presença ou ausência da síndrome de Horner varia conforme o nível da lesão na via simpática 3)6).
| Local da Lesão | Horner | Características Clínicas |
|---|---|---|
| Lesão T1-T3 (simpático ocular + sudorese/vasomotora) | Sim | Síndrome de Arlequim + Síndrome de Horner |
| Apenas lesão de T2~T3 | Nenhum | Síndrome de Arlequim isolada |
| Lesão pós-ganglionar após gânglio cervical superior | Presente (anidrose frontal medial) | Outras áreas faciais podem ser preservadas |
Quando o nervo simpático do lado afetado é bloqueado, a atividade simpática do lado saudável aumenta relativamente, causando rubor e sudorese compensatórios1)6). Os achados assimétricos ao longo da linha média são devidos a esse mecanismo. A possibilidade de reinervação pelo sistema nervoso parassimpático também foi sugerida em alguns estudos3).
Quando a função simpática do lado afetado é perdida, a inibição da vasodilatação e da sudorese naquele lado é removida. Enquanto isso, no lado saudável não afetado, a atividade simpática aumenta relativamente, causando rubor e sudorese compensatórios1)6). A clara diferença entre os lados ao longo da linha média reflete essa atividade simpática assimétrica.
Tecik et al. (2025) relataram a realização de simpatectomia torácica videoassistida (VATS) em uma mulher de 43 anos com síndrome de Harlequin idiopática persistente por 5 anos. Os sintomas desapareceram completamente imediatamente após a cirurgia, e nenhuma recorrência foi observada após 4 meses 4). Na revisão de Guilloton et al., 54,6% dos casos eram idiopáticos 4)6), sugerindo a existência de um grupo candidato potencial para tratamento cirúrgico.
Dalldorf et al. (2022) relataram o primeiro caso de síndrome de Arlequim que surgiu com um atraso de 5 horas após um bloqueio do plano do eretor da espinha no nível T2 (bloqueio ESP: bupivacaína lipossomal 133 mg + bupivacaína 0,25% 20 mL de cada lado)5). Este é o primeiro relato de síndrome de Arlequim iatrogênica relacionada a anestésico local que aparece tardiamente, geralmente ocorrendo dentro de 1 hora, e acredita-se ser um padrão de início característico de formulações de liberação prolongada (duração de cerca de 72 horas). Os sintomas desapareceram espontaneamente na manhã seguinte.
Strong et al. (2025) relataram que os sintomas da síndrome de Arlequim secundária (mulher de 49 anos) devido a um bócio multinodular de 62×52×32 mm persistiram cerca de um ano após tireoidectomia total 3). Essa descoberta é notável, pois sugere que alterações crônicas na via simpática podem se tornar irreversíveis mesmo após a remoção da lesão compressiva.