Idiopathisch (54,6%)
Idiopathisch: Unbekannte Ursache, häufigste Form4)6). Gutartig mit Tendenz zur spontanen Rückbildung.
Angeboren: Etwa 6% aller Fälle. Bei Neugeborenen spielt die Unreife des Hypothalamus eine Rolle2)6).

Das Harlekin-Syndrom (Harlequin syndrome) ist ein autonomes Nervensyndrom, das durch eine einseitige Funktionsstörung des sympathischen Nervensystems verursacht wird. Es ist gekennzeichnet durch Anhidrose und Vasokonstriktion (Blässe) auf der betroffenen Seite des Gesichts und des Oberkörpers sowie kompensatorisches Schwitzen und Erröten auf der Gegenseite.
Erstmals 1988 von Lance und Drummond beschrieben 1). Der Name leitet sich von der in Rot und Schwarz geteilten Maske des Harlekin, einer Figur aus der italienischen Stegreifkomödie (Commedia dell’arte) des 16. Jahrhunderts, ab 6). Es handelt sich um eine völlig andere Erkrankung als die Harlekin-Ichthyose (schwere erbliche Hauterkrankung) 6).
Das „Harlekin-Zeichen“ (Harlequin sign) bezeichnet den körperlichen Befund eines asymmetrischen Errötens und Schwitzens im Gesicht, während das „Harlekin-Syndrom“ ein breiterer klinischer Begriff ist, der idiopathische und angeborene Formen umfasst 6).
In der Literatur wurden etwa 100 Fälle berichtet 1)4). Eine Übersicht von 108 Fällen durch Guilloton et al. ergab, dass 54,6 % idiopathisch und 45,4 % sekundär oder iatrogen waren 4)6). Angeborene Fälle machen etwa 6 % aller Fälle aus 6). Am häufigsten tritt das Syndrom bei Frauen und in der dritten Lebensdekade auf 1); pädiatrische Fälle sind auf 37 beschränkt 1). Bei Neugeborenen wird es aufgrund funktioneller Unreife des Hypothalamus relativ häufig beobachtet 2).
Es handelt sich um eine völlig andere Erkrankung. Das Harlekin-Syndrom ist eine autonome Nervenerkrankung aufgrund einer Funktionsstörung des sympathischen Nervensystems, während die Harlekin-Ichthyose eine schwere erbliche Hauterkrankung ist. Die Krankheitsnamen ähneln sich nur, Pathophysiologie, Symptome und Behandlung sind völlig unterschiedlich6).
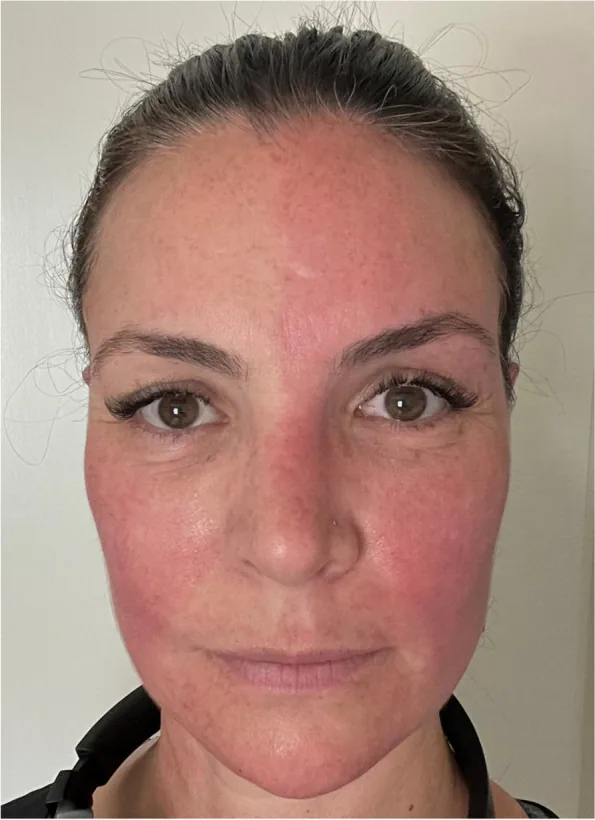
Die Symptome treten intermittierend auf und können auch ohne Auslöser in Ruhe auftreten.
Der Pathomechanismus ist eine Unterbrechung der sympathischen Innervation auf prä- oder postganglionärer Ebene. Während die sympathische Funktion auf der betroffenen Seite verloren geht, wird die Gegenseite kompensatorisch überaktiv, was zu asymmetrischen Befunden führt. Ein Zusammenhang mit Migräne und trigeminoautonomen Kopfschmerzen wurde ebenfalls berichtet1)3).
Idiopathisch (54,6%)
Idiopathisch: Unbekannte Ursache, häufigste Form4)6). Gutartig mit Tendenz zur spontanen Rückbildung.
Angeboren: Etwa 6% aller Fälle. Bei Neugeborenen spielt die Unreife des Hypothalamus eine Rolle2)6).
Sekundär (45,4%)
Kompressive Läsionen: Pancoast-Tumor, Mediastinaltumor, Struma (berichtet bei einer multinodulären Struma von 62×52×32 mm), Karotisdissektion1)3)6)
Iatrogen: Nach Sympathektomie, nach Anästhesieverfahren (z. B. ESP-Block), nach Kathetereinlage1)5)
Systemische Erkrankungen: Guillain-Barré-Syndrom, diabetische Neuropathie, Multiple Sklerose, Hirnstamminfarkt, Syringomyelie1)2)3)
Durch die Ausbreitung des Anästhetikums in den paravertebralen Raum kann der Sympathikus vorübergehend blockiert werden, was zu einem harlekinartigen Befund führen kann. Es gibt auch einen Bericht über ein verzögertes Auftreten (nach 5 Stunden) nach einem T2-Paravertebralblock mit liposomalem Bupivacain5). In diesem iatrogenen Fall verschwinden die Symptome normalerweise innerhalb von 6–12 Stunden spontan5).
Die Diagnose basiert hauptsächlich auf den charakteristischen klinischen Befunden und ist eine klinische Diagnose6).
Bildgebende Untersuchungen zum Ausschluss sekundärer Ursachen sind wichtig.
Eine Abgrenzung zu folgenden Erkrankungen ist erforderlich.
| Erkrankung | Abgrenzungsmerkmal |
|---|---|
| Ross-Syndrom | Trias aus generalisierter Anhidrose, Areflexie und Adie-Pupille |
| Horner-Syndrom | Nur Miosis, Ptosis und Anhidrose. Keine kompensatorische Gesichtsrötung auf der Gegenseite. |
| Holmes-Adie-Syndrom | Pupillenanomalie und Fehlen der tiefen Sehnenreflexe im Vordergrund |
Die Behandlungsstrategie hängt von der Ursache ab.
Bei sekundären Formen steht die Behandlung der Grunderkrankung im Vordergrund6). Die idiopathische Form ist gutartig und selbstlimitierend; in den meisten Fällen reichen Beratung und Beobachtung aus2)3).
Medikamentöse Therapie
Propranolol: Betablocker. Wird zur Unterdrückung von Schwitzen und Erröten eingesetzt3).
Oxybutynin: Anticholinergikum. Kann bei Hyperhidrose wirksam sein3).
Eingriffe und Operationen
Botulinumtoxin-Injektion: Lokale Anwendung an kompensatorischen Hyperhidrose-Stellen1).
Stellatumblockade: Symptomlinderung durch Sympathikusblockade1)3).
VATS-Sympathektomie: Bei einer 43-jährigen Frau verschwanden die Symptome unmittelbar nach dem Eingriff vollständig, und nach 4 Monaten trat kein Rezidiv auf4).
Idiopathische Fälle sind gutartig und neigen zur spontanen Besserung, sodass nicht zwingend eine Behandlung erforderlich ist2)3). Nur bei erheblichem sozialem oder psychischem Leid werden Botulinumtoxin-Injektionen, eine Blockade des Ganglion stellatum oder eine Sympathektomie erwogen. Bei sekundären Formen steht die Behandlung der Grunderkrankung im Vordergrund.
Grundlage des Harlekin-Syndroms ist eine Störung des 3-Neuronen-Wegs der sympathischen Innervation von Gesicht und Rumpf3).
Je nachdem, auf welcher Ebene der sympathischen Bahn die Läsion auftritt, ändert sich das Vorhandensein eines Horner-Syndroms3)6).
| Läsionsort | Horner-Beteiligung | Klinische Merkmale |
|---|---|---|
| T1–T3 (okulärsympathisch + Schweiß-/Vasomotorik) Läsion | Ja | Harlekin-Syndrom + Horner-Syndrom |
| Nur T2–T3-Beteiligung | Keine | Harlekin-Syndrom allein |
| Postganglionäre Läsion nach dem oberen Halsganglion | Ja (Anhidrose der medialen Stirn) | Andere Gesichtsbereiche können erhalten bleiben |
Wenn die sympathische Innervation auf der betroffenen Seite unterbrochen ist, kommt es zu einer relativen Steigerung der sympathischen Aktivität auf der gesunden Seite, was zu kompensatorischer Rötung und vermehrtem Schwitzen führt1)6). Die asymmetrischen Befunde entlang der Mittellinie beruhen auf diesem Mechanismus. Eine mögliche Reinnervation durch den Parasympathikus wurde teilweise ebenfalls vorgeschlagen3).
Durch den Verlust der sympathischen Nervenfunktion auf der betroffenen Seite werden die Vasodilatationshemmung und die Schweißhemmung aufgehoben. Auf der nicht betroffenen, gesunden Seite kommt es dagegen zu einer relativen Steigerung der sympathischen Aktivität, was zu einer kompensatorischen Rötung und vermehrten Schweißbildung führt1)6). Der deutliche Seitenunterschied entlang der Mittellinie spiegelt diese asymmetrische sympathische Aktivität wider.
Tecik et al. (2025) berichteten, dass bei einer 43-jährigen Frau mit idiopathischem Harlekin-Syndrom, das fünf Jahre anhielt, eine VATS (videoassistierte thorakoskopische) Sympathektomie durchgeführt wurde, wobei die Symptome unmittelbar nach dem Eingriff vollständig verschwanden und auch nach vier Monaten kein Rezidiv auftrat 4). In der Übersicht von Guilloton et al. waren 54,6 % idiopathisch 4)6), was auf die Existenz einer Kandidatengruppe für eine chirurgische Behandlung hindeutet.
Dalldorf et al. (2022) berichteten über den ersten Fall eines Harlekin-Syndroms, das 5 Stunden nach einem Erector-Spinae-Plane-Block (ESP-Block: liposomales Bupivacain 133 mg + 0,25 % Bupivacain 20 ml pro Seite) auftrat 5). Dies ist der erste Bericht über ein verzögertes Auftreten eines lokalanästhetikabedingten iatrogenen Harlekin-Syndroms, das normalerweise innerhalb einer Stunde auftritt, und wird als charakteristisch für die retardierte Formulierung (Wirkdauer ca. 72 Stunden) angesehen. Die Symptome bildeten sich bis zum nächsten Morgen spontan zurück.
Strong et al. (2025) berichteten über eine 49-jährige Frau mit sekundärem Harlekin-Syndrom aufgrund einer multinodulären Struma (62×52×32 mm), bei der eine totale Thyreoidektomie durchgeführt wurde, die Symptome jedoch etwa ein Jahr nach der Operation anhielten 3). Dies wird als Hinweis darauf angesehen, dass chronische Veränderungen des sympathischen Nervenwegs auch nach Entfernung der komprimierenden Läsion irreversibel sein können.