Idiopática (54.6%)
Idiopática: de causa desconocida y el tipo más frecuente4)6). Benigna y con tendencia a la resolución espontánea.
Congénita: aproximadamente el 6% del total. En recién nacidos, está implicada la inmadurez hipotalámica2)6).

El síndrome de arlequín (Harlequin syndrome) es un síndrome autonómico causado por una disfunción unilateral del sistema nervioso simpático. Se caracteriza por anhidrosis y vasoconstricción (palidez) en la cara y la parte superior del cuerpo del lado afectado, y sudoración compensatoria y rubor en el lado opuesto.
Fue descrito por primera vez por Lance y Drummond en 19881). El nombre proviene de la máscara bicolor roja y negra del personaje «Arlequín» de la comedia del arte italiana del siglo XVI6). Cabe señalar que es una enfermedad completamente diferente de la ictiosis arlequín (una enfermedad cutánea hereditaria grave)6).
El «signo de arlequín» (Harlequin sign) se refiere al hallazgo físico de rubor y sudoración facial asimétrica, mientras que el «síndrome de arlequín» es un concepto utilizado en un contexto clínico más amplio que incluye formas idiopáticas y congénitas6).
Se han reportado aproximadamente 100 casos en la literatura1)4). Según una revisión de 108 casos de Guilloton et al., el 54,6% son idiopáticos y el 45,4% secundarios o iatrogénicos4)6). Se estima que los casos congénitos representan aproximadamente el 6% de todos los casos6). Es más frecuente en mujeres y en la tercera década de vida1), con solo 37 casos reportados en niños1). En recién nacidos, se observa con relativa frecuencia debido a la inmadurez funcional del hipotálamo2).
Es una enfermedad completamente diferente. El síndrome de Harlequín es un trastorno autonómico debido a una disfunción del sistema nervioso simpático, mientras que la ictiosis arlequín es una enfermedad cutánea hereditaria grave. Solo los nombres de las enfermedades son similares; la patología, los síntomas y el tratamiento son completamente diferentes6).
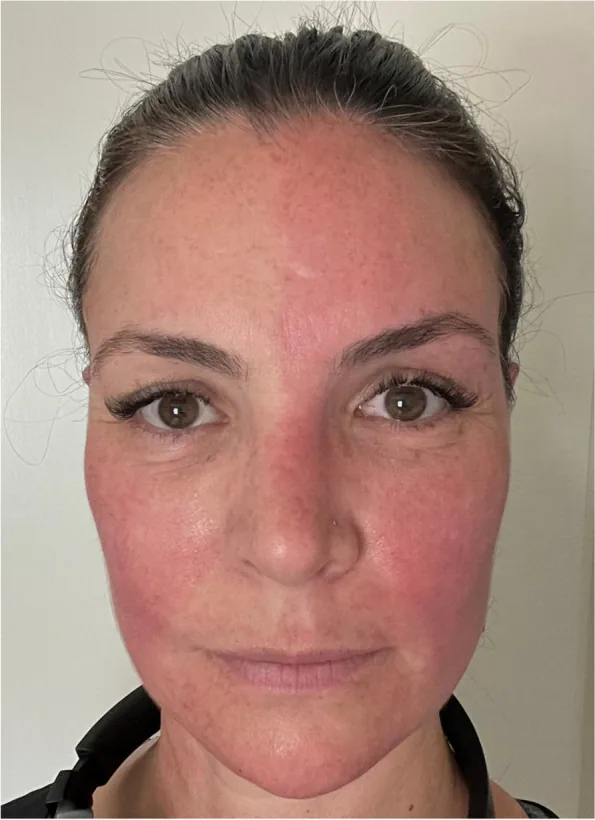
Los síntomas aparecen de forma intermitente y pueden ocurrir en reposo sin desencadenante.
El mecanismo de aparición es el bloqueo de la inervación simpática a nivel preganglionar o posganglionar. Mientras que la función simpática del lado afectado se pierde, el lado sano se vuelve compensatoriamente hiperactivo, dando lugar a hallazgos asimétricos. También se ha informado una asociación con migraña y cefaleas autonómicas del trigémino1)3).
Idiopática (54.6%)
Idiopática: de causa desconocida y el tipo más frecuente4)6). Benigna y con tendencia a la resolución espontánea.
Congénita: aproximadamente el 6% del total. En recién nacidos, está implicada la inmadurez hipotalámica2)6).
Secundaria (45.4%)
Lesiones compresivas: tumor de Pancoast, tumor mediastínico, bocio (reportado un caso de bocio multinodular de 62×52×32 mm), disección de la arteria carótida1)3)6)
Iatrogénica: tras simpatectomía, tras técnicas anestésicas (como bloqueo ESP), tras colocación de catéter1)5)
Enfermedades sistémicas: síndrome de Guillain-Barré, neuropatía diabética, esclerosis múltiple, infarto del tronco encefálico, siringomielia1)2)3)
La difusión de la anestesia al espacio paravertebral puede bloquear temporalmente el sistema simpático y causar hallazgos similares al síndrome de arlequín. También se ha reportado su aparición tardía (5 horas después) tras un bloqueo paravertebral a nivel T2 con bupivacaína liposomal5). Este caso iatrogénico generalmente se resuelve espontáneamente en 6 a 12 horas5).
El diagnóstico es principalmente clínico, basado en los hallazgos clínicos característicos6).
Las pruebas de imagen son importantes para descartar causas secundarias.
Es necesario diferenciar de las siguientes enfermedades.
| Enfermedad | Puntos de diferenciación |
|---|---|
| Síndrome de Ross | Tríada de anhidrosis extensa, arreflexia tendinosa profunda y pupila tónica de Adie |
| Síndrome de Horner | Solo miosis, ptosis palpebral y anhidrosis. Sin rubor compensatorio contralateral. |
| Síndrome de Holmes-Adie | Anomalía pupilar y ausencia de reflejos tendinosos profundos como características principales |
El enfoque del tratamiento varía según la causa.
En casos secundarios, el tratamiento de la enfermedad causal es prioritario6). La forma idiopática es benigna y autolimitada, y en la mayoría de los casos solo se requiere consejería y seguimiento2)3).
Tratamiento farmacológico
Propranolol: betabloqueante. Se utiliza para suprimir la sudoración y el rubor3).
Oxibutinina: anticolinérgico. Se espera que sea efectivo para la hiperhidrosis3).
Procedimientos y cirugía
Inyección de toxina botulínica: administración local en áreas de hiperhidrosis compensatoria1).
Bloqueo del ganglio estrellado: alivio de síntomas mediante bloqueo simpático1)3).
Simpatectomía torácica por VATS: se reportó desaparición completa de síntomas inmediatamente después de la cirugía en una mujer de 43 años, sin recurrencia a los 4 meses4).
En casos idiopáticos, es benigno y tiende a resolverse espontáneamente, por lo que no siempre requiere tratamiento2)3). Solo cuando el malestar social y psicológico es significativo, se considera la inyección de toxina botulínica, el bloqueo del ganglio estrellado o la simpatectomía. En casos secundarios, se prioriza el tratamiento de la enfermedad causal.
La base del síndrome de Harlequín es una alteración en la vía de tres neuronas de la inervación simpática facial y del tronco3).
La presencia o ausencia del síndrome de Horner varía según el nivel de la vía simpática donde ocurra la lesión3)6).
| Ubicación de la lesión | Síndrome de Horner asociado | Características clínicas |
|---|---|---|
| Lesión de T1-T3 (simpático ocular + fibras de sudoración y vasomotoras) | Sí | Síndrome de Harlequín + síndrome de Horner |
| Lesión solo de T2 a T3 | Ninguno | Síndrome de arlequín aislado |
| Lesión posganglionar distal al ganglio cervical superior | Presente (anhidrosis frontal medial) | Otras áreas faciales pueden estar preservadas |
Cuando se bloquea el sistema simpático del lado afectado, la actividad simpática del lado sano aumenta de forma relativa, produciendo rubor y sudoración compensatorios1)6). La asimetría con respecto a la línea media se debe a este mecanismo. También se ha sugerido la posibilidad de reinervación por el sistema parasimpático en algunos casos3).
La pérdida de la función simpática en el lado afectado libera la inhibición de la vasodilatación y la sudoración en ese lado. Por el contrario, en el lado sano no afectado, la actividad simpática aumenta de forma compensatoria, produciendo enrojecimiento y sudoración excesiva1)6). La clara diferencia entre los lados en la línea media refleja esta actividad simpática asimétrica.
Tecik et al. (2025) reportaron la realización de una simpatectomía torácica por VATS (toracoscopia) en una paciente de 43 años con síndrome de Harlequín idiopático de 5 años de duración, con desaparición completa de los síntomas inmediatamente después de la cirugía y sin recurrencia a los 4 meses4). La revisión de Guilloton et al. encontró que el 54.6% de los casos eran idiopáticos4)6), lo que sugiere la existencia de un grupo candidato para tratamiento quirúrgico.
Dalldorf y colaboradores (2022) reportaron el primer caso de síndrome de arlequín que se presentó con un retraso de 5 horas después de un bloqueo del plano del músculo erector de la columna a nivel T2 (bloqueo ESP: bupivacaína liposomal 133 mg + bupivacaína al 0,25% 20 mL por lado)5). Este es el primer informe de síndrome de arlequín iatrogénico relacionado con anestésicos locales, que normalmente ocurre dentro de la primera hora, que aparece de forma tardía, y se considera un modo de inicio característico de las formulaciones de liberación prolongada (duración de aproximadamente 72 horas). Los síntomas se resolvieron espontáneamente a la mañana siguiente.
Strong y colaboradores (2025) reportaron que, en una mujer de 49 años con síndrome de arlequín secundario a un bocio multinodular de 62×52×32 mm, se realizó una tiroidectomía total, pero los síntomas persistieron aproximadamente un año después de la cirugía3). Este hallazgo es notable porque indica que los cambios crónicos en la vía simpática pueden volverse irreversibles incluso después de eliminar la lesión compresiva.