ไม่ทราบสาเหตุ (54.6%)
ไม่ทราบสาเหตุ: ไม่ทราบสาเหตุและเป็นชนิดที่พบบ่อยที่สุด4)6) เป็นชนิดไม่ร้ายแรงและมีแนวโน้มจะหายได้เอง
แต่กำเนิด: ประมาณ 6% ของทั้งหมด ในทารกแรกเกิดสัมพันธ์กับความยังไม่สมบูรณ์ของไฮโปทาลามัส2)6)

กลุ่มอาการฮาร์ลีควิน (Harlequin syndrome) เป็นกลุ่มอาการของระบบประสาทอัตโนมัติที่เกิดจากความผิดปกติข้างเดียวของระบบประสาทซิมพาเทติก มีลักษณะเฉพาะคือไม่มีเหงื่อและหลอดเลือดหดตัว (ซีด) ที่ใบหน้าและลำตัวส่วนบนด้านที่เป็นรอยโรค ร่วมกับมีเหงื่อออกและหน้าแดงชดเชยด้านตรงข้าม
รายงานครั้งแรกในปี 1988 โดย Lance และ Drummond และคณะ 1) ที่มาของชื่อมาจากหน้ากากของตัวละคร “Harlequin” ในละครสวมหน้ากากของอิตาลีในศตวรรษที่ 16 (Commedia dell’Arte) ซึ่งแบ่งเป็นสีแดงและสีดำ 6) โปรดทราบว่าเป็นโรคที่แตกต่างอย่างสิ้นเชิงจากโรคปลาเกล็ดชนิด Harlequin (โรคผิวหนังทางพันธุกรรมรุนแรง) 6).
“สัญญาณ Harlequin” หมายถึงอาการแสดงทางกายภาพของใบหน้าแดงและเหงื่อออกไม่สมมาตร ในขณะที่ “กลุ่มอาการ Harlequin” ใช้ในบริบททางคลินิกที่กว้างขึ้นรวมถึงกรณีที่ไม่ทราบสาเหตุและแต่กำเนิด 6).
มีรายงานประมาณ 100 รายในเอกสารทางการแพทย์ 1)4) และตามการทบทวน 108 รายโดย Guilloton พบว่า 54.6% เป็นชนิดไม่ทราบสาเหตุ และ 45.4% เป็นชนิดทุติยภูมิหรือเกิดจาการรักษา 4)6) กรณีแต่กำเนิดคิดเป็นประมาณ 6% ของทั้งหมด 6) พบมากที่สุดในผู้หญิงและอายุ 30 ปี 1) ในขณะที่รายงานในเด็กมีเพียง 37 ราย 1) ในทารกแรกเกิด พบได้ค่อนข้างบ่อยเนื่องจากความยังไม่สมบูรณ์ของไฮโปทาลามัส 2).
เป็นโรคที่แตกต่างกันโดยสิ้นเชิง กลุ่มอาการ Harlequin เป็นความผิดปกติของระบบประสาทอัตโนมัติจากความผิดปกติของระบบประสาทซิมพาเทติก ในขณะที่โรคปลาเกล็ดชนิด Harlequin เป็นโรคผิวหนังทางพันธุกรรมรุนแรง ชื่อโรคคล้ายกัน แต่พยาธิสรีรวิทยา อาการ และการรักษาแตกต่างกันโดยสิ้นเชิง 6).
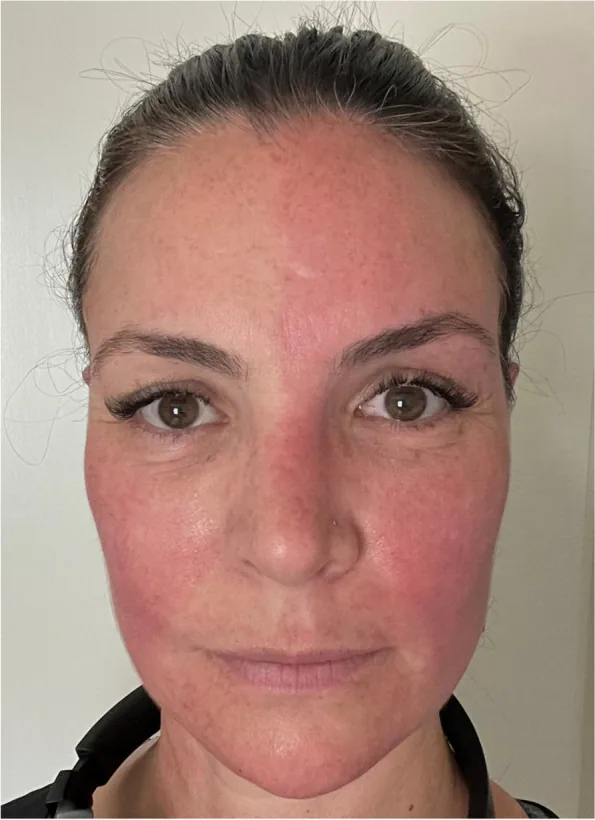
อาการเกิดขึ้นเป็นระยะๆ และอาจเกิดขึ้นขณะพักโดยไม่มีสาเหตุชัดเจน
กลไกการเกิดคือการอุดกั้นการนำกระแสประสาทซิมพาเทติกที่ระดับก่อนปมประสาทหรือหลังปมประสาท ด้านที่เสียหายจะสูญเสียการทำงานของซิมพาเทติก ในขณะที่ด้านปกติจะทำงานมากเกินไปแบบชดเชย ทำให้เกิดอาการไม่สมมาตร มีรายงานความสัมพันธ์กับไมเกรนและปวดศีรษะแบบอัตโนมัติจากเส้นประสาทไทรเจมินัล1)3).
ไม่ทราบสาเหตุ (54.6%)
ไม่ทราบสาเหตุ: ไม่ทราบสาเหตุและเป็นชนิดที่พบบ่อยที่สุด4)6) เป็นชนิดไม่ร้ายแรงและมีแนวโน้มจะหายได้เอง
แต่กำเนิด: ประมาณ 6% ของทั้งหมด ในทารกแรกเกิดสัมพันธ์กับความยังไม่สมบูรณ์ของไฮโปทาลามัส2)6)
ทุติยภูมิ (45.4%)
รอยโรคกดทับ: เนื้องอก Pancoast, เนื้องอกในเมดิแอสตินัม, คอพอก (มีรายงานกรณีจากคอพอกหลายก้อนขนาด 62×52×32 มม.), การฉีกขาดของผนังหลอดเลือดแดงคาโรติด1)3)6)
จากหัตถการ: หลังการตัดเส้นประสาทซิมพาเทติก, หลังหัตถการระงับความรู้สึก (เช่น ESP block), หลังการใส่สายสวน1)5)
โรคทางระบบ: กลุ่มอาการ Guillain-Barré, โรคปลายประสาทอักเสบจากเบาหวาน, โรคปลอกประสาทเสื่อมแข็ง, ภาวะสมองขาดเลือดในก้านสมอง, โรคไขสันหลังมีโพรง1)2)3)
การแพร่กระจายของยาชาไปยังช่องว่างพาราเวอร์ทีบรัลสามารถปิดกั้นเส้นประสาทซิมพาเทติกชั่วคราว ทำให้เกิดลักษณะคล้ายฮาร์ลีควิน มีรายงานการเกิดช้า (หลังจาก 5 ชั่วโมง) หลังการบล็อกพาราเวอร์ทีบรัลระดับ T2 ด้วยบูพิวาเคนชนิดลิโปโซม5) ในกรณีที่เกิดจากหัตถการเหล่านี้ มักจะหายไปเองภายใน 6-12 ชั่วโมง5)
การวินิจฉัยส่วนใหญ่เป็นการวินิจฉัยทางคลินิกโดยอาศัยลักษณะทางคลินิกที่จำเพาะ6)
การตรวจภาพมีความสำคัญเพื่อแยกสาเหตุทุติยภูมิ
จำเป็นต้องแยกโรคจากโรคต่อไปนี้
| โรค | จุดที่ใช้แยกโรค |
|---|---|
| กลุ่มอาการรอสส์ | สามอาการหลัก: เหงื่อออกน้อยเป็นบริเวณกว้าง, หมดปฏิกิริยาสะท้อนเอ็นส่วนลึก, รูม่านตาแบบเอดี |
| กลุ่มอาการฮอร์เนอร์ | มีเพียงม่านตาหด, หนังตาตก, เหงื่อออกน้อย ไม่มีหน้าแดงชดเชยด้านปกติ |
| กลุ่มอาการโฮล์มส์-เอดี | ความผิดปกติของรูม่านตาและการหมดปฏิกิริยาสะท้อนเอ็นส่วนลึกเป็นหลัก |
แผนการรักษาขึ้นอยู่กับสาเหตุ
ในกรณีทุติยภูมิ การรักษาโรคที่เป็นสาเหตุเป็นสิ่งสำคัญที่สุด6) ชนิดไม่ทราบสาเหตุเป็นภาวะไม่ร้ายแรงและจำกัดตัวเองได้ ส่วนใหญ่จัดการด้วย การให้คำปรึกษาและสังเกตอาการ เท่านั้น2)3)
การรักษาด้วยยา
โพรพราโนลอล: ยาปิดกั้นเบตา ใช้ระงับเหงื่อและหน้าแดง3)
ออกซีบิวทินิน: ยาต้านโคลิเนอร์จิก คาดว่าจะมีประสิทธิภาพสำหรับภาวะเหงื่อออกมาก3).
หัตถการและการผ่าตัด
การฉีดโบทูลินัมทอกซิน: การให้เฉพาะที่ในบริเวณที่มีเหงื่อออกมากแบบชดเชย1).
การบล็อกปมประสาทสเตลเลต: บรรเทาอาการโดยการปิดกั้นเส้นประสาทซิมพาเทติก1)3).
การตัดเส้นประสาทซิมพาเทติกผ่านกล้องทรวงอก (VATS): มีรายงานในหญิงอายุ 43 ปี อาการหายไปทันทีหลังผ่าตัดและไม่กลับมาอีกหลัง 4 เดือน4).
ในกรณีที่ไม่ทราบสาเหตุ ภาวะนี้ไม่ร้ายแรงและมีแนวโน้มดีขึ้นเอง จึงไม่จำเป็นต้องรักษาเสมอไป2)3) เฉพาะในกรณีที่มีความทุกข์ทางสังคมหรือจิตใจอย่างมีนัยสำคัญ จึงพิจารณาฉีดโบทูลินัมทอกซิน การบล็อกปมประสาทสเตลเลต หรือการตัดเส้นประสาทซิมพาเทติก ในกรณีทุติยภูมิ การรักษาโรคต้นเหตุเป็นสิ่งสำคัญอันดับแรก
พื้นฐานของกลุ่มอาการฮาร์ลีควินคือความผิดปกติของวิถีประสาทซิมพาเทติกสามนิวรอนที่เลี้ยงใบหน้าและลำตัว 3).
การมีหรือไม่มีกลุ่มอาการฮอร์เนอร์ขึ้นอยู่กับระดับของรอยโรคในเส้นประสาทซิมพาเทติก 3)6).
| ตำแหน่งรอยโรค | ฮอร์เนอร์ | ลักษณะทางคลินิก |
|---|---|---|
| รอยโรค T1-T3 (ซิมพาเทติกตา + เหงื่อ/หลอดเลือด) | มี | กลุ่มอาการฮาร์ลีควิน + กลุ่มอาการฮอร์เนอร์ |
| รอยโรคเฉพาะ T2~T3 | ไม่มี | Harlequin syndrome เพียงอย่างเดียว |
| รอยโรคหลังปมประสาทหลังจากปมประสาทคอส่วนบน | มี (ไม่มีเหงื่อบริเวณหน้าผากตรงกลาง) | บริเวณใบหน้าอื่นๆ อาจคงอยู่ได้ |
เมื่อเส้นประสาทซิมพาเทติกด้านที่ถูกทำลายถูกปิดกั้น การทำงานของซิมพาเทติกด้านปกติจะเพิ่มขึ้นสัมพัทธ์ ทำให้เกิดหน้าแดงและเหงื่อออกแบบชดเชย1)6) ความไม่สมมาตรตามแนวกลางเกิดจากกลไกนี้ ความเป็นไปได้ของการกลับมาเลี้ยงใหม่โดยระบบประสาทพาราซิมพาเทติกก็มีข้อเสนอแนะในบางการศึกษา3).
เมื่อการทำงานของซิมพาเทติกด้านที่ถูกทำลายหายไป การยับยั้งการขยายหลอดเลือดและการขับเหงื่อด้านนั้นจะถูกปลดปล่อย ในขณะเดียวกัน ด้านปกติที่ไม่ถูกทำลาย การทำงานของซิมพาเทติกจะเพิ่มขึ้นสัมพัทธ์ ทำให้เกิดหน้าแดงและเหงื่อออกแบบชดเชย1)6) ความแตกต่างชัดเจนระหว่างซ้าย-ขวาตามแนวกลางสะท้อนถึงการทำงานของซิมพาเทติกที่ไม่สมมาตรนี้
Tecik และคณะ (2025) รายงานการผ่าตัดขี้สงเคราะห์ทรวงอกผ่านกล้องวิดีโอช่วย (VATS) ในหญิงอายุ 43 ปีที่มีภาวะ Harlequin syndrome ไม่ทราบสาเหตุซึ่งคงอยู่นาน 5 ปี อาการหายไปทันทีหลังผ่าตัด และไม่พบการกลับเป็นซ้ำเมื่อติดตาม 4 เดือน 4) ในการทบทวนของ Guilloton และคณะ พบว่า 54.6% เป็นชนิดไม่ทราบสาเหตุ 4)6) ซึ่งบ่งชี้ว่ามีกลุ่มผู้ป่วยที่อาจเป็น候选สำหรับการรักษาด้วยการผ่าตัด
Dalldorf และคณะ (2022) รายงานผู้ป่วยรายแรกของกลุ่มอาการฮาร์ลีควินที่เกิดขึ้นช้า 5 ชั่วโมงหลังการทำบล็อกกล้ามเนื้อ Erector Spinae ระดับ T2 (ESP block: bupivacaine liposomal 133 mg + bupivacaine 0.25% ข้างละ 20 mL)5) นี่เป็นรายงานแรกของกลุ่มอาการฮาร์ลีควินที่เกิดจากยาชาเฉพาะที่ซึ่งเกิดขึ้นช้า โดยปกติจะเกิดขึ้นภายใน 1 ชั่วโมง และเชื่อว่าเป็นรูปแบบการเกิดเฉพาะของยาที่ออกฤทธิ์นาน (ระยะเวลาประมาณ 72 ชั่วโมง) อาการหายไปเองภายในเช้าวันรุ่งขึ้น
Strong และคณะ (2025) รายงานว่าอาการของกลุ่มอาการฮาร์ลีควินทุติยภูมิ (หญิงอายุ 49 ปี) จากคอพอกหลายก้อนขนาด 62×52×32 มม. ยังคงอยู่ประมาณหนึ่งปีหลังการผ่าตัดต่อมไทรอยด์ออกทั้งหมด 3) การค้นพบนี้มีความสำคัญเนื่องจากบ่งชี้ว่าการเปลี่ยนแปลงเรื้อรังของเส้นประสาทซิมพาเทติกอาจไม่สามารถกลับคืนได้แม้จะนำรอยโรคที่กดทับออกแล้ว