
Vòng già
Những điểm chính cần biết
Phần tiêu đề “Những điểm chính cần biết”1. Vòng già (Arcus Senilis) là gì?
Phần tiêu đề “1. Vòng già (Arcus Senilis) là gì?”Vòng già (arcus senilis) còn được gọi là vòng lão (gerontoxon), vòng lipid (arcus lipoides) hoặc vòng giác mạc (arcus cornae). Đây là tình trạng đục hình vòng do lắng đọng lipid ở nhu mô giác mạc ngoại vi và là dấu hiệu phổ biến nhất trong số các chứng đục giác mạc ngoại vi.
Được phân loại là thoái hóa mỡ của giác mạc do lão hóa. Một nghiên cứu dịch tễ học lớn trên người châu Á cho thấy 73,2% trong số 3.260 người từ 40-80 tuổi có vòng giác mạc1). Tại Nhật Bản, thường thấy ở hơn 70% người trên 60 tuổi và gần như tất cả người trên 80 tuổi.
Khi dấu hiệu tương tự xuất hiện ở người trẻ dưới 40 tuổi, được gọi là vòng trẻ (arcus juvenilis). Vòng trẻ có liên quan chặt chẽ hơn với rối loạn lipid máu và khuyến cáo kiểm tra tăng cholesterol máu gia đình (FH)2). Thành phần chính của chất lắng đọng là cholesterol và phospholipid, có nguồn gốc từ rò rỉ mạch máu vùng rìa giác mạc.
Vòng già xuất hiện ở ngoại vi giác mạc và không ảnh hưởng đến trục thị giác nên không gây rối loạn thị lực và không cần điều trị. Tuy nhiên, vòng già rõ có thể làm giảm khả năng quan sát trường phẫu thuật trong các ca phẫu thuật như phẫu thuật đục thủy tinh thể.
2. Triệu chứng chính và dấu hiệu lâm sàng
Phần tiêu đề “2. Triệu chứng chính và dấu hiệu lâm sàng”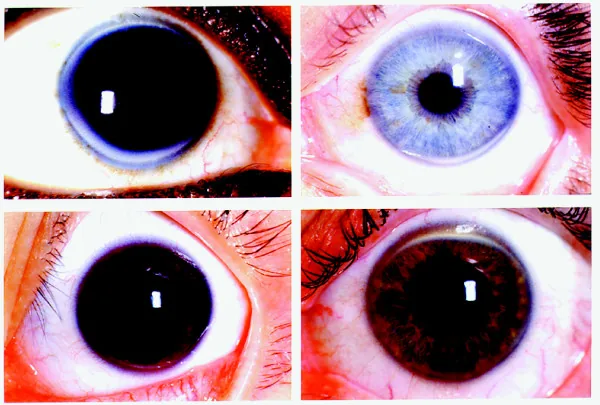
Triệu chứng tự nhận thấy
Phần tiêu đề “Triệu chứng tự nhận thấy”Vòng cung già (arcus senilis) thường không có triệu chứng và thường được phát hiện tình cờ khi khám mắt định kỳ. Hiếm khi, người thân hoặc những người xung quanh nhận thấy vòng trắng ở vùng rìa giác mạc.
Dấu hiệu lâm sàng (các dấu hiệu bác sĩ xác nhận)
Phần tiêu đề “Dấu hiệu lâm sàng (các dấu hiệu bác sĩ xác nhận)”Khám bằng đèn khe (sinh hiển vi) sẽ xác nhận các dấu hiệu sau đây.
- Đục hình vòng: Dải đục có chiều rộng khoảng 1 mm, màu trắng mờ đến trắng vàng. Hình thành gần vùng rìa giác mạc.
- Mô hình tiến triển: Bắt đầu xuất hiện từ phần dưới giác mạc, sau đó lan lên phần trên, tiến triển theo chu vi và trở thành vòng tròn hoàn chỉnh. Hướng dọc thường rộng hơn hướng ngang.
- Vùng trong suốt (khoảng sáng - lucid interval): Một vùng trong suốt còn lại giữa rìa giác mạc và vòng cung già. Ranh giới phía ngoại vi rõ ràng, nhưng ranh giới phía trung tâm lan tỏa và không rõ nét.
3. Nguyên nhân và yếu tố nguy cơ
Phần tiêu đề “3. Nguyên nhân và yếu tố nguy cơ”Nguyên nhân chính của vòng cung già là do tăng tính thấm của mạch máu vùng rìa giác mạc theo tuổi tác, dẫn đến rò rỉ và lắng đọng lipoprotein tỷ trọng thấp (LDL) vào nhu mô giác mạc.
Các yếu tố nguy cơ chính bao gồm:
- Tuổi tác: Yếu tố quan trọng nhất.
- Giới tính nam: Có xu hướng xuất hiện sớm hơn so với nữ giới.
- Tăng lipid máu / Rối loạn lipid máu: Liên quan đến tăng triglyceride, cholesterol toàn phần và LDL huyết thanh.
- Tăng cholesterol máu gia đình (FH): Theo hướng dẫn lâm sàng về FH, vòng cung giác mạc xuất hiện trước 45 tuổi được coi là dấu hiệu gợi ý mạnh mẽ của FH thể dị hợp tử, tương tự như u vàng gân (tendon xanthoma)2). Có thể kèm theo u vàng mi mắt (xanthelasma).
- Hút thuốc lá / Tăng huyết áp tâm thu: Các yếu tố nguy cơ liên quan đến xơ vữa động mạch.
- Rối loạn chuyển hóa lipid toàn thân: Thiếu hụt LCAT, bệnh mắt cá (Fish eye disease), bệnh Tangier cũng có thể là nguyên nhân.
Mối liên quan với bệnh tim mạch
Phần tiêu đề “Mối liên quan với bệnh tim mạch”Kết quả nghiên cứu về mối liên quan giữa vòng giác mạc và bệnh tim mạch (CVD) chưa thống nhất.
Trong nghiên cứu Singapore Indian Eye Study (3.397 người, 40-80 tuổi), vòng giác mạc có liên quan độc lập với CVD sau khi điều chỉnh các yếu tố nguy cơ khác 3). Ngay cả ở nhóm nguy cơ thấp (Framingham score thấp), những người có vòng giác mạc vẫn có tỷ lệ mắc CVD cao hơn.
Trong nghiên cứu Singapore Malay Eye Study (3.280 người), các yếu tố như nam giới, lớn tuổi, BMI, CRP, cholesterol toàn phần, LDL, bệnh động mạch ngoại biên, bệnh thận mạn tính và hút thuốc lá hiện tại có liên quan với vòng giác mạc 1).
Trong nghiên cứu thuần tập tiến cứu Copenhagen City Heart Study (12.745 người, theo dõi trung bình 22 năm, tối đa 33 năm), xanthoma (u vàng) dự đoán độc lập bệnh tim thiếu máu cục bộ, nhồi máu cơ tim và tử vong, nhưng vòng giác mạc không có giá trị như một yếu tố dự đoán độc lập 4).
Phân tích dữ liệu từ Framingham Heart Study cũng báo cáo rằng vòng giác mạc không phải là yếu tố dự đoán độc lập cho CVD hay CHD 5).
Trong nghiên cứu theo dõi tử vong của Lipid Research Clinics, vòng giác mạc chỉ liên quan đến tử vong do CVD ở nam giới tăng lipid máu trong độ tuổi 30-49 (RR tử vong do CHD 3,7; RR tử vong do CVD 4,0) 6).
Một nghiên cứu tiến cứu trên người châu Á (thời gian theo dõi trung vị 10,8 năm) cũng cho thấy vòng giác mạc không phải là yếu tố dự đoán độc lập sự phát triển CVD sau khi điều chỉnh các yếu tố nguy cơ truyền thống 7).
Khi xuất hiện vòng già (vòng trẻ) ở người dưới 40 tuổi, nên kiểm tra chi tiết các rối loạn lipid máu, bao gồm tăng cholesterol máu gia đình. Cần thực hiện xét nghiệm lipid lúc đói và nếu có bất thường, chuyển đến bác sĩ nội khoa để thăm khám và điều trị.
4. Chẩn đoán và chẩn đoán phân biệt
Phần tiêu đề “4. Chẩn đoán và chẩn đoán phân biệt”Chẩn đoán
Phần tiêu đề “Chẩn đoán”Vòng già là một chẩn đoán lâm sàng, được xác định bằng khám đèn khe. Không cần xét nghiệm hình ảnh hay giải phẫu bệnh.
Cân nhắc các xét nghiệm bổ sung trong các trường hợp sau:
- Vòng trẻ (dưới 40 tuổi): Xét nghiệm lipid lúc đói (cholesterol, LDL, triglyceride), đo lipoprotein(a). Sàng lọc tăng cholesterol máu gia đình.
- Vòng già một bên: Kiểm tra bệnh động mạch cảnh (siêu âm động mạch cảnh, v.v.).
Chẩn đoán phân biệt
Phần tiêu đề “Chẩn đoán phân biệt”- Pseudogerontoxon (vòng già giả): Dải sẹo nông ở vùng cạnh rìa giác mạc, liên quan đến bệnh lý rìa giác mạc tái phát. Có thể gặp ở những người có tiền sử viêm kết giác mạc vùng rìa trên.
- Thoái hóa rìa giác mạc Terrien: Biểu hiện các đục nhu mô màu trắng vàng nhỏ, nhưng khác ở chỗ có kèm mỏng giác mạc tiến triển.
- Loạn dưỡng giác mạc Schnyder: Biểu hiện đục rìa giác mạc giống vòng già từ khoảng 20 tuổi. Đôi khi có đục tinh thể ở trung tâm.
Vòng già là thay đổi do lão hóa gây ra bởi sự rò rỉ lipid từ mạch máu vùng rìa, không kèm tân mạch giác mạc. Ngược lại, bệnh lipid giác mạc xảy ra thứ phát sau tân mạch giác mạc, do rò rỉ lipid từ các mạch máu mới. Cả hai đều có chung đặc điểm lắng đọng lipid, nhưng khác nhau về cơ chế bệnh sinh và ý nghĩa lâm sàng.
5. Sinh lý bệnh
Phần tiêu đề “5. Sinh lý bệnh”Khi lão hóa, tính thấm của mạch máu vùng rìa giác mạc tăng lên, LDL rò rỉ và tích tụ trong nhu mô giác mạc ngoại vi. Các lắng đọng tập trung chủ yếu ở hai lớp màng Descemet và màng Bowman, nhiều hơn về phía màng Descemet.
Về mặt mô học, có các đặc điểm sau:
- Không ghi nhận sự gia tăng số lượng tế bào hoặc sự phân mảnh của các lớp.
- Cũng không thấy hiện tượng thực bào hoặc tân mạch bất thường.
- Không xảy ra hoại tử mô hoặc teo.
Sự lắng đọng lipid không chỉ giới hạn ở giác mạc mà đôi khi còn có thể gặp ở thể mi, các mỏm thể mi và mống mắt.
Vòng già một bên được biết đến là hiện tượng xuất hiện vòng già ở chỉ một mắt do hẹp động mạch cảnh bên đối diện làm giảm lưu lượng máu đến bên bị ảnh hưởng. Mối liên quan với nhãn áp thấp và rối loạn điều hòa thần kinh tự chủ sọ não cũng đã được báo cáo.
6. Quản lý và tiên lượng
Phần tiêu đề “6. Quản lý và tiên lượng”Không cần điều trị nhãn khoa đặc hiệu cho vòng già. Vì không gây suy giảm thị lực, nên chỉ cần theo dõi trong các kỳ khám mắt định kỳ thông thường.
Trong trường hợp vòng già ở người trẻ, điều trị nội khoa rối loạn lipid máu là nguyên nhân cơ bản rất quan trọng trong quản lý toàn thân, nhưng không can thiệp điều trị lên bản thân tổn thương giác mạc. Ở bệnh nhân FH, mối tương quan giữa mức độ nặng của vòng giác mạc và khối lượng mảng xơ vữa động mạch vành đã được báo cáo, do đó cần đánh giá toàn thân kết hợp với tiền sử gia đình, u vàng gân và mức cholesterol8).
Tiên lượng tốt, không ảnh hưởng đến thị lực và sức khỏe của nhãn cầu.
7. Tài liệu tham khảo
Phần tiêu đề “7. Tài liệu tham khảo”- Wu R, Wang JJ, Tai ES, Wong TY. Cardiovascular risk factors, inflammation, and corneal arcus: the Singapore Malay Eye Study. Am J Ophthalmol. 2010;150(4):581-587.e1.
- Turgeon RD, Barry AR, Pearson GJ. Familial hypercholesterolemia: review of diagnosis, screening, and treatment. Can Fam Physician. 2016;62(1):32-37.
- Ang M, Wong W, Park J, et al. Corneal arcus is a sign of cardiovascular disease, even in low-risk persons. Am J Ophthalmol. 2011;152(5):864-871.e1.
- Christoffersen M, Frikke-Schmidt R, Schnohr P, et al. Xanthelasmata, arcus corneae, and ischaemic vascular disease and death in general population: prospective cohort study. BMJ. 2011;343:d5497.
- Fernandez AB, Keyes MJ, Pencina M, et al. Relation of corneal arcus to cardiovascular disease (from the Framingham Heart Study Data Set). Am J Cardiol. 2009;103(1):64-66.
- Chambless LE, Fuchs FD, Linn S, et al. The association of corneal arcus with coronary heart disease and cardiovascular disease mortality in the Lipid Research Clinics Mortality Follow-up Study. Am J Public Health. 1990;80(10):1200-1204.
- Wong MYZ, Man REK, Gupta P, Lim SH, Lim B, Tham Y-C, et al. Is corneal arcus independently associated with incident cardiovascular disease in Asians? Am J Ophthalmol. 2017;183:99-106. doi:10.1016/j.ajo.2017.09.002.
- Zech LA Jr, Hoeg JM. Correlating corneal arcus with atherosclerosis in familial hypercholesterolemia. Lipids Health Dis. 2008;7:7.
