
Arc sénile
Points clés en un coup d’œil
Section intitulée « Points clés en un coup d’œil »1. Qu’est-ce que l’arcus senilis ?
Section intitulée « 1. Qu’est-ce que l’arcus senilis ? »L’arcus senilis, également appelé gerontoxon, arcus lipoides ou arcus cornae, est une opacité annulaire due à un dépôt lipidique dans le stroma cornéen périphérique. C’est la trouvaille la plus fréquente parmi les opacités cornéennes périphériques.
Il est classé comme une dégénérescence graisseuse de la cornée liée à l’âge. Une vaste étude épidémiologique menée sur une population asiatique a rapporté un arcus cornéen chez 73,2 % des 3 260 personnes âgées de 40 à 80 ans1). Au Japon, on le trouve chez plus de 70 % des personnes de plus de 60 ans et chez presque toutes les personnes de plus de 80 ans.
Lorsque la même observation apparaît chez un sujet jeune de moins de 40 ans, on parle d’arcus juvenilis. L’arcus juvenilis est plus fortement associé aux dyslipidémies, et un bilan de l’hypercholestérolémie familiale (FH) est recommandé2). Les principaux composants du dépôt sont le cholestérol et les phospholipides, provenant d’une fuite des vaisseaux limbiques.
L’arcus senilis se situant à la périphérie de la cornée et n’atteignant pas l’axe visuel, il n’entraîne pas de trouble de la vision et ne nécessite aucun traitement. Cependant, un arcus senilis marqué peut réduire la visibilité du champ opératoire lors de chirurgies telles que la cataracte.
2. Principaux symptômes et signes cliniques
Section intitulée « 2. Principaux symptômes et signes cliniques »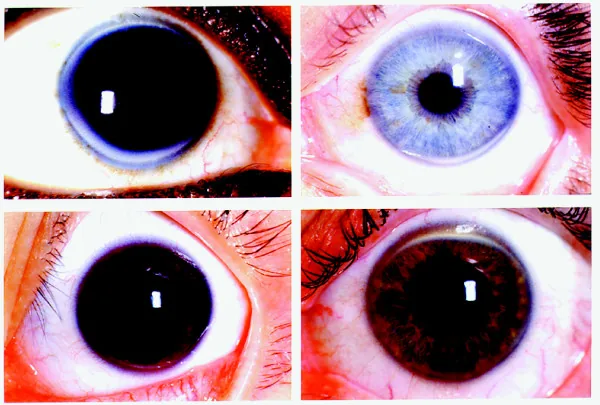
Symptômes subjectifs
Section intitulée « Symptômes subjectifs »L’arc sénile est généralement asymptomatique et est souvent découvert fortuitement lors d’un examen ophtalmologique de routine. Rarement, les membres de la famille ou l’entourage peuvent remarquer un anneau blanc à la périphérie de la cornée.
Signes cliniques (constatations du médecin)
Section intitulée « Signes cliniques (constatations du médecin) »L’examen à la lampe à fente confirme les signes suivants.
- Opacité annulaire : Bande opacifiante d’environ 1 mm de large, de couleur blanc mat à blanc-jaunâtre, formée près du limbe cornéen.
- Mode de progression : Apparaît d’abord dans la partie inférieure de la cornée, s’étend vers le haut, progresse circonférentiellement pour devenir complet. La dimension verticale a tendance à être plus large que la dimension horizontale.
- Intervalle clair (lucid interval) : Un intervalle clair persiste entre le limbe cornéen et l’arc sénile. La limite périphérique est nette, tandis que la limite centrale est diffuse et floue.
3. Causes et facteurs de risque
Section intitulée « 3. Causes et facteurs de risque »La cause principale de l’arc sénile est l’augmentation de la perméabilité des vaisseaux du limbe cornéen liée à l’âge, entraînant une fuite et un dépôt de lipoprotéines de basse densité (LDL) dans le stroma cornéen.
Les principaux facteurs de risque sont les suivants.
- Âge : Le facteur le plus important.
- Sexe masculin : Tendance à apparaître plus tôt que chez les femmes.
- Hyperlipidémie / Dyslipidémie : Associée à une élévation des triglycérides, du cholestérol total et du LDL sériques.
- Hypercholestérolémie familiale (FH) : Selon les recommandations cliniques pour la FH, un arc cornéen apparaissant avant l’âge de 45 ans est considéré comme un signe fortement évocateur d’une FH hétérozygote, au même titre que le xanthome tendineux2). Un xanthelasma peut être associé.
- Tabagisme / Hypertension artérielle systolique : Facteurs de risque liés à l’athérosclérose.
- Troubles systémiques du métabolisme lipidique : Le déficit en LCAT, la maladie de l’œil de poisson (Fish eye disease) et la maladie de Tangier peuvent également être en cause.
Lien avec les maladies cardiovasculaires
Section intitulée « Lien avec les maladies cardiovasculaires »Les résultats des études sur le lien entre l’arc sénile et les maladies cardiovasculaires (MCV) ne sont pas concordants.
Dans l’étude Singapore Indian Eye Study (3 397 personnes, 40-80 ans), l’arc sénile était associé aux MCV indépendamment des autres facteurs de risque 3). Même dans le groupe à faible risque (faible score de Framingham), la présence d’un arc sénile était associée à une prévalence plus élevée de MCV.
Dans l’étude Singapore Malay Eye Study (3 280 personnes), le sexe masculin, l’âge avancé, l’IMC, la CRP, le cholestérol total, le LDL, la maladie artérielle périphérique, l’insuffisance rénale chronique et le tabagisme actif étaient associés à l’arc sénile 1).
Dans la cohorte prospective de l’étude Copenhagen City Heart Study (12 745 personnes, suivi moyen de 22 ans, maximum 33 ans), le xanthome prédisait indépendamment les cardiopathies ischémiques, les infarctus du myocarde et le décès, mais l’arc sénile n’avait pas de valeur prédictive indépendante 4).
L’analyse des données de la Framingham Heart Study rapporte également que l’arc sénile n’est pas un facteur prédictif indépendant des MCV ou des cardiopathies coronariennes 5).
Dans l’enquête de suivi de la mortalité des Lipid Research Clinics, l’arc sénile n’était associé à la mortalité par MCV que chez les hommes hyperlipidémiques âgés de 30 à 49 ans (RR de décès par coronaropathie 3,7 ; RR de décès par MCV 4,0) 6).
Une étude prospective menée sur des populations asiatiques (suivi médian de 10,8 ans) a également montré que l’arc sénile n’était pas un facteur prédictif indépendant de l’apparition de MCV après ajustement pour les facteurs de risque traditionnels 7).
Lorsqu’un arc sénile (arc juvénile) apparaît avant 40 ans, un bilan des dyslipidémies, notamment l’hypercholestérolémie familiale, est recommandé. Il est important de réaliser un profil lipidique à jeun et, en cas d’anomalie, d’orienter vers un médecin interniste pour un bilan et un traitement.
4. Diagnostic et diagnostic différentiel
Section intitulée « 4. Diagnostic et diagnostic différentiel »Diagnostic
Section intitulée « Diagnostic »L’arc sénile est un diagnostic clinique, confirmé par un examen à la lampe à fente. Les examens d’imagerie ou anatomopathologiques ne sont pas nécessaires.
Envisager des examens complémentaires dans les cas suivants :
- Arc juvénile (moins de 40 ans) : Profil lipidique à jeun (cholestérol, LDL, triglycérides), dosage de la lipoprotéine(a). Dépistage de l’hypercholestérolémie familiale.
- Arc sénile unilatéral : Bilan de pathologie carotidienne (échographie carotidienne, etc.).
Diagnostic différentiel
Section intitulée « Diagnostic différentiel »- Pseudogerontoxon : Bande cicatricielle superficielle adjacente au limbe, associée à une maladie limbique récurrente. Peut être observé en cas d’antécédents de kérato-conjonctivite limbique supérieure.
- Dégénérescence marginale de Terrien : Présente des opacités stromales blanc-jaunâtres fines, mais s’en distingue par un amincissement cornéen progressif.
- Dystrophie cornéenne de Schnyder : Présente une opacité limbique ressemblant à un arc sénile dès l’âge d’environ 20 ans. Peut s’accompagner d’opacités cristallines centrales.
L’arc sénile est une modification liée à l’âge due à une fuite lipidique des vaisseaux limbiques, sans néovascularisation cornéenne. En revanche, la kératopathie lipidique survient secondairement à une néovascularisation cornéenne, causée par une fuite lipidique des néovaisseaux. Les deux partagent un dépôt lipidique commun, mais diffèrent par leur mécanisme physiopathologique et leur signification clinique.
5. Physiopathologie
Section intitulée « 5. Physiopathologie »Avec l’âge, la perméabilité des vaisseaux limbiques cornéens augmente, entraînant une fuite et une accumulation de LDL dans le stroma cornéen périphérique. Les dépôts se concentrent principalement dans deux couches : la membrane de Descemet et la membrane de Bowman, avec une prédominance du côté de la membrane de Descemet.
Histologiquement, on observe les caractéristiques suivantes :
- Aucune augmentation du nombre de cellules ni fragmentation des lamelles n’est observée.
- Aucune phagocytose ni néovascularisation anormale n’est non plus observée.
- Il ne se produit ni nécrose tissulaire ni atrophie.
Le dépôt lipidique ne se limite pas à la cornée ; il peut parfois être observé au niveau du corps ciliaire, des procès ciliaires et de l’iris.
L’arc sénile unilatéral est connu comme un phénomène où l’arc sénile n’apparaît que sur un seul œil en raison d’une sténose carotidienne controlatérale réduisant le flux sanguin vers le côté atteint. Une association avec une hypotonie oculaire et des troubles de la régulation nerveuse autonome crânienne a également été rapportée.
6. Prise en charge et pronostic
Section intitulée « 6. Prise en charge et pronostic »Aucun traitement ophtalmologique spécifique n’est nécessaire pour l’arc sénile. Comme il n’entraîne pas de trouble visuel, une simple surveillance lors des examens ophtalmologiques de routine est suffisante.
Dans le cas de l’arc juvénile, le traitement médical de la dyslipidémie sous-jacente est important pour la prise en charge systémique, mais aucun traitement n’est appliqué à l’atteinte cornéenne elle-même. Chez les patients atteints de FH, une corrélation entre la sévérité de l’arc cornéen et la charge de plaques coronariennes a été rapportée, rendant indispensable une évaluation systémique combinant les antécédents familiaux, les xanthomes tendineux et le taux de cholestérol8).
Le pronostic est bon et n’affecte ni l’acuité visuelle ni la santé du globe oculaire.
7. Références
Section intitulée « 7. Références »- Wu R, Wang JJ, Tai ES, Wong TY. Cardiovascular risk factors, inflammation, and corneal arcus: the Singapore Malay Eye Study. Am J Ophthalmol. 2010;150(4):581-587.e1.
- Turgeon RD, Barry AR, Pearson GJ. Familial hypercholesterolemia: review of diagnosis, screening, and treatment. Can Fam Physician. 2016;62(1):32-37.
- Ang M, Wong W, Park J, et al. Corneal arcus is a sign of cardiovascular disease, even in low-risk persons. Am J Ophthalmol. 2011;152(5):864-871.e1.
- Christoffersen M, Frikke-Schmidt R, Schnohr P, et al. Xanthelasmata, arcus corneae, and ischaemic vascular disease and death in general population: prospective cohort study. BMJ. 2011;343:d5497.
- Fernandez AB, Keyes MJ, Pencina M, et al. Relation of corneal arcus to cardiovascular disease (from the Framingham Heart Study Data Set). Am J Cardiol. 2009;103(1):64-66.
- Chambless LE, Fuchs FD, Linn S, et al. The association of corneal arcus with coronary heart disease and cardiovascular disease mortality in the Lipid Research Clinics Mortality Follow-up Study. Am J Public Health. 1990;80(10):1200-1204.
- Wong MYZ, Man REK, Gupta P, Lim SH, Lim B, Tham Y-C, et al. Is corneal arcus independently associated with incident cardiovascular disease in Asians? Am J Ophthalmol. 2017;183:99-106. doi:10.1016/j.ajo.2017.09.002.
- Zech LA Jr, Hoeg JM. Correlating corneal arcus with atherosclerosis in familial hypercholesterolemia. Lipids Health Dis. 2008;7:7.
