
노인환
한눈에 보는 핵심 포인트
섹션 제목: “한눈에 보는 핵심 포인트”1. 노인환이란
섹션 제목: “1. 노인환이란”노인환(arcus senilis)은 노년환(gerontoxon), 지질환(arcus lipoides), 각막환(arcus cornae)이라고도 합니다. 주변부 각막 실질에 지질이 침착되어 생기는 환상 혼탁이며, 주변부 각막 혼탁 중 가장 흔한 소견입니다.
노화에 따른 각막의 지방 변성으로 분류됩니다. 아시아인 집단을 대상으로 한 대규모 역학 연구에서는 40~80세 3,260명 중 73.2%에서 각막환이 관찰되었다고 보고되었습니다1). 일본에서도 일반적으로 60세 이상의 70% 이상, 80세 이상에서는 거의 전례에서 관찰되는 것으로 알려져 있습니다.
40세 미만의 젊은 사람에서 유사한 소견이 나타나는 경우를 연소환(arcus juvenilis)이라고 한다. 연소환은 이상지질혈증과 더 강한 연관성이 있어 가족성 고콜레스테롤혈증(FH)에 대한 정밀 검사가 권장된다2). 침착물의 주성분은 콜레스테롤과 인지질이며, 각막윤부 혈관에서의 누출에 기인한다.
노인환은 각막 주변부에 발생하여 시축에 영향을 미치지 않으므로 시력 장애를 일으키지 않는다. 치료도 필요하지 않다. 다만, 현저한 노인환은 백내장 수술 시 수술 시야의 가시성을 저하시킬 수 있다.
2. 주요 증상 및 임상 소견
섹션 제목: “2. 주요 증상 및 임상 소견”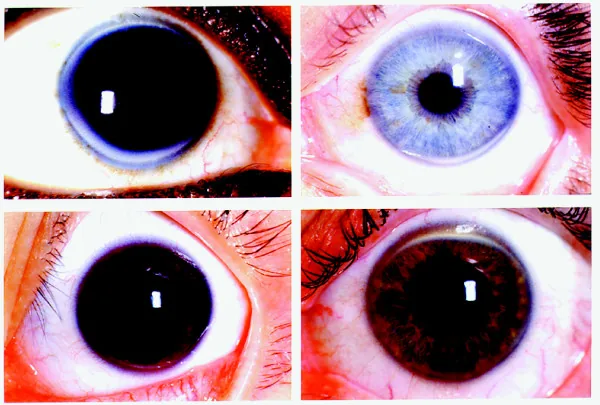
자각 증상
섹션 제목: “자각 증상”노인환은 일반적으로 무증상이며, 안과 검진 시 우연히 발견되는 경우가 많다. 드물게 가족이나 주변 사람이 각막 주변부의 흰색 환을 알아차리기도 한다.
임상 소견 (의사가 확인하는 소견)
섹션 제목: “임상 소견 (의사가 확인하는 소견)”세극등 현미경 검사에서 다음 소견을 확인한다.
- 환상 혼탁: 폭 약 1mm의 무광 흰색에서 황백색을 띠는 띠 모양 혼탁으로, 각막 윤부 근처에 형성됩니다.
- 진행 패턴: 각막 하부에서 나타나기 시작하여 상부로 확장되고, 원주 방향으로 진행하여 전체 둘레를 둘러싸게 됩니다. 수직 방향이 수평 방향보다 폭이 넓은 경향이 있습니다.
- 투명대(clear zone/lucid interval): 각막 윤부와 노인환 사이에 투명대가 남아 있습니다. 주변부 경계는 명확하지만, 중심부 쪽 경계는 미만성으로 불명확합니다.
3. 원인 및 위험 요인
섹션 제목: “3. 원인 및 위험 요인”노인환의 주요 원인은 노화에 따른 각막 윤부 혈관의 투과성 항진으로, 저밀도 지질단백질(LDL)이 각막 실질에 누출되어 침착되는 것입니다.
주요 위험 요인은 다음과 같습니다.
- 노화: 가장 중요한 요인입니다.
- 남성: 여성보다 더 일찍 나타나는 경향이 있습니다.
- 고지혈증/이상지질혈증: 혈청 중성지방, 총 콜레스테롤, LDL의 상승과 관련이 있습니다.
- 가족성 고콜레스테롤혈증(FH): FH 진료 가이드라인에 따르면, 45세 미만에서 나타나는 각막환은 건황색종과 마찬가지로 이형접합 FH를 강력히 시사하는 소견입니다2). 안검황색종을 동반할 수 있습니다.
- 흡연 및 수축기 고혈압: 동맥경화 관련 위험 인자.
- 전신성 지질대사 이상: LCAT 결핍증, Fish eye disease, Tangier병 등도 원인이 될 수 있습니다.
심혈관 질환과의 연관성
섹션 제목: “심혈관 질환과의 연관성”노인환과 심혈관 질환(CVD)의 연관성에 대한 연구 결과는 일관되지 않습니다.
Singapore Indian Eye Study(3,397명, 40~80세)에서는 각막환이 다른 위험 요인과 독립적으로 CVD와 연관되어 있었습니다3). 저위험군(Framingham 점수 낮음)에서도 각막환이 있으면 CVD 유병률이 상승했습니다.
Singapore Malay Eye Study(3,280명)에서는 남성, 고령, BMI, CRP, 총콜레스테롤, LDL, 말초동맥질환, 만성신장병, 현재 흡연이 각막환과 연관되어 있었습니다1).
Copenhagen City Heart Study(12,745명, 평균 22년·최대 33년 추적)의 전향적 코호트에서는 황색종이 허혈성 심장질환·심근경색·사망을 독립적으로 예측했지만, 각막환은 독립적인 예측 인자로서의 가치가 없었습니다4).
Framingham Heart Study 데이터 분석에서도 각막환은 CVD·CHD의 독립적인 예측 인자가 아닌 것으로 보고되었습니다5).
Lipid Research Clinics 사망률 추적 조사에서 각막환은 30‑49세 고지혈증 남성에서만 CVD 사망과 연관되었습니다(CHD 사망 RR 3.7, CVD 사망 RR 4.0) 6).
아시아인을 대상으로 한 전향적 연구(중앙 추적 기간 10.8년)에서도 각막환은 전통적 위험 인자 보정 후 CVD 발생의 독립적 예측 인자가 아니었습니다7).
40세 미만에서 각막환(젊은 각막환)이 나타난 경우, 가족성 고콜레스테롤혈증을 포함한 이상지질혈증에 대한 검사가 권장됩니다. 공복 시 지질 프로필 검사를 시행하고 이상이 있으면 내과적 검사 및 치료로 연계하는 것이 중요합니다.
4. 진단 및 감별 진단
섹션 제목: “4. 진단 및 감별 진단”노인환(각막궁)은 임상 진단이며, 세극등현미경 검사로 확진합니다. 영상검사나 병리검사는 필요하지 않습니다.
다음 경우에는 추가 검사를 고려합니다.
- 청년환(40세 미만) : 공복 지질 프로필(콜레스테롤, LDL, 중성지방), 리포단백질(a) 측정. 가족성 고콜레스테롤혈증 선별검사.
- 편측성 노인환 : 경동맥 질환 정밀검사(경동맥 초음파 등).
감별 진단
섹션 제목: “감별 진단”- 가성 노인환(pseudogerontoxon) : 재발성 각막윤부 질환에 동반되어 각막윤부 인접부에 발생하는 표층 반흔대. 상윤부각결막염의 병력이 있는 경우에 나타날 수 있습니다.
- 테리엔 각막주변부 변성 : 미세한 황백색 실질 혼탁을 보이나, 진행성 각막앓이(각막 얇아짐)를 동반하는 점에서 다릅니다.
- 슈나이더 각막이영양증 : 20세경부터 노인환 양상의 각막윤부 혼탁을 보입니다. 중심부에도 결정상 혼탁을 동반할 수 있습니다.
노인환은 윤부 혈관에서의 지질 누출로 인한 노화 관련 변화이며, 각막 신생혈관을 동반하지 않습니다. 반면, 지질각막증은 각막 신생혈관에 이차적으로 발생하며, 신생혈관에서의 지질 누출이 원인입니다. 둘 다 지질 침착이라는 공통점이 있지만, 발병 기전과 임상적 의의가 다릅니다.
5. 병태생리
섹션 제목: “5. 병태생리”노화에 따라 각막윤부 혈관의 투과성이 항진되어 LDL이 주변부 각막 실질로 누출·축적된다. 침착물은 주로 Descemet막과 Bowman막 두 층에 집중되며, Descemet막 쪽에 더 많다.
조직학적으로 다음과 같은 특징이 있다.
- 세포 수의 증가, 층판의 단편화는 인정되지 않는다.
- 식작용이나 비정상적인 혈관신생도 관찰되지 않는다.
- 조직 괴사나 위축은 발생하지 않는다.
지질 침착은 각막에 국한되지 않고 섬모체, 섬모체 돌기, 홍채에서도 인정되는 경우가 있다.
일측성 노인환은 반대측 경동맥 협착에 의해 환측으로의 혈류가 감소하여 반대측 눈에만 노인환이 나타나는 현상으로 알려져 있다. 안구 저혈압 및 두개 자율신경 조절 이상과의 연관성도 보고되고 있다.
6. 관리와 예후
섹션 제목: “6. 관리와 예후”노인환(arcus senilis)에 대한 특이적인 안과 치료는 필요하지 않습니다. 시력 장애를 일으키지 않으므로 정기적인 안과 검진에서 경과 관찰합니다.
청년환(arcus juvenilis)의 경우 원인이 되는 이상지질혈증의 내과적 치료가 전신 관리로서 중요하지만, 각막 소견 자체에 대한 치료는 시행하지 않습니다. FH 환자에서는 각막환의 중증도와 관상동맥 플라크 양의 상관관계가 보고되었으며, 가족력·건황색종·콜레스테롤 수치와 함께 전신 평가가 필수입니다8).
예후는 양호하며 시력 및 안구 건강에 영향을 미치지 않습니다.
7. 참고문헌
섹션 제목: “7. 참고문헌”- Wu R, Wang JJ, Tai ES, Wong TY. Cardiovascular risk factors, inflammation, and corneal arcus: the Singapore Malay Eye Study. Am J Ophthalmol. 2010;150(4):581-587.e1.
- Turgeon RD, Barry AR, Pearson GJ. Familial hypercholesterolemia: review of diagnosis, screening, and treatment. Can Fam Physician. 2016;62(1):32-37.
- Ang M, Wong W, Park J, et al. Corneal arcus is a sign of cardiovascular disease, even in low-risk persons. Am J Ophthalmol. 2011;152(5):864-871.e1.
- Christoffersen M, Frikke-Schmidt R, Schnohr P, et al. Xanthelasmata, arcus corneae, and ischaemic vascular disease and death in general population: prospective cohort study. BMJ. 2011;343:d5497.
- Fernandez AB, Keyes MJ, Pencina M, et al. Relation of corneal arcus to cardiovascular disease (from the Framingham Heart Study Data Set). Am J Cardiol. 2009;103(1):64-66.
- Chambless LE, Fuchs FD, Linn S, et al. The association of corneal arcus with coronary heart disease and cardiovascular disease mortality in the Lipid Research Clinics Mortality Follow-up Study. Am J Public Health. 1990;80(10):1200-1204.
- Wong MYZ, Man REK, Gupta P, Lim SH, Lim B, Tham Y-C, et al. Is corneal arcus independently associated with incident cardiovascular disease in Asians? Am J Ophthalmol. 2017;183:99-106. doi:10.1016/j.ajo.2017.09.002.
- Zech LA Jr, Hoeg JM. Correlating corneal arcus with atherosclerosis in familial hypercholesterolemia. Lipids Health Dis. 2008;7:7.
