โรคพยาธิโลอาคือการติดเชื้อปรสิตที่เกิดจากพยาธิ Loa loa ซึ่งมีแมลงวัน Chrysops เป็นพาหะนำโรค
เป็นโรคประจำถิ่นในแอฟริกากลางและตะวันตก มีผู้ป่วยมากกว่า 10 ล้านคน
ลักษณะเด่นคือพยาธิตัวเต็มวัยเคลื่อนที่ใต้เยื่อบุตา เรียกว่า “พยาธิตาชาวแอฟริกัน” พบรอยโรคที่ตาในผู้ป่วย 70% 1)
อาการบวมคาลาบาร์ (อาการบวมใต้ผิวหนังชั่วคราว) เกิดขึ้นในผู้ป่วย 50% 1)
ยาไดเอทิลคาร์บามาซีน (DEC) เป็นยาทางเลือกแรก แต่ในกรณีที่มีไมโครฟิลาเรียในเลือดสูง อาจเสี่ยงต่อโรคสมอง
โรคพยาธิโลอา (loiasis) คือการติดเชื้อที่เกิดจากพยาธิเส้นด้าย Loa loa ซึ่งอาศัยในเนื้อเยื่อใต้ผิวหนังและใต้เยื่อเมือกของมนุษย์ เนื่องจากสามารถมองเห็นพยาธิตัวเต็มวัยเคลื่อนที่ใต้เยื่อบุตา ด้วยตาเปล่า จึงเรียกว่า “พยาธิตาชาวแอฟริกัน” ด้วย
Loa loa ติดเชื้อเฉพาะในมนุษย์และไพรเมต 1) ตัวผู้ยาวประมาณ 3 ซม. ตัวเมียยาว 5-7 ซม. เส้นผ่านศูนย์กลาง 0.4-0.5 มม. 1) พยาธิตัวเต็มวัยสามารถมีชีวิตอยู่ได้นานกว่า 20 ปี และตัวเมียที่โตเต็มวัยจะผลิตไมโครฟิลาเรียได้ 12,000-39,000 ตัวต่อวัน
พาหะนำโรคคือแมลงวันดูดเลือดในสกุล Chrysops แหล่งอาศัยคือป่าและหนองน้ำในแถบเส้นศูนย์สูตรของแอฟริกาตะวันตกและกลาง 1) รวมถึงแองโกลา แคเมอรูน สาธารณรัฐแอฟริกากลาง คองโก กาบอง ไนจีเรีย มีผู้ติดเชื้อมากกว่า 10 ล้านคน และมากกว่า 14 ล้านคนอาศัยอยู่ในพื้นที่เสี่ยงสูง
เดิมถือว่าเป็นโรคไม่ร้ายแรง อย่างไรก็ตาม รายงานล่าสุดชี้ให้เห็นว่าสัดส่วนความเสี่ยงที่เกิดจากประชากรสำหรับการเสียชีวิตที่เกี่ยวข้องกับไมโครฟิลาเรียในเลือดคือ 14.5% ทำให้เกิดข้อสงสัยต่อมุมมองที่ไม่ร้ายแรง
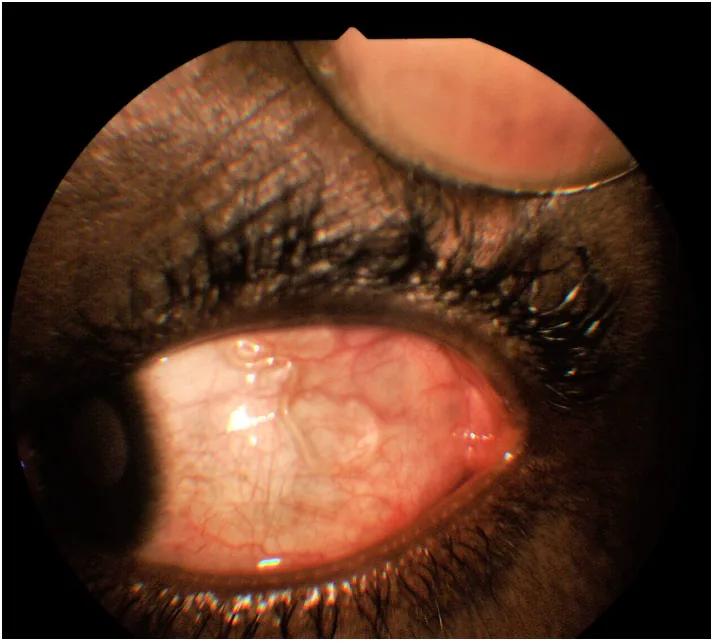
ภาพโรคพยาธิโลอา (พยาธิตาชาวแอฟริกัน) Ogugua Ndubuisi Okonkwo, Adekunle Olubola Hassan, Taofik Alarape, Toyin Akanbi, et al. Removal of adult subconjunctival Loa loa amongst urban dwellers in Nigeria 2018 Nov 14 PLoS Negl Trop Dis. 2018 Nov 14; 12(11):e0006920 Figure 5. PM
CI D: PMC6261630. License: CC BY.
พยาธิตัวโปร่งแสงเคลื่อนผ่านใต้เยื่อบุตา ส่วนลูกนัยน์ตาที่เห็นเส้นเลือดชัดเจน แสดงลักษณะของพยาธิ Loa loa ที่เคลื่อนที่ใต้ผิวเยื่อบุตา โดยตรง
ในผู้ที่อาศัยอยู่ในพื้นที่ระบาดเป็นเวลานาน การติดเชื้อส่วนใหญ่ไม่มีอาการ ในขณะที่นักท่องเที่ยวหรือผู้ที่พักระยะสั้น มักเกิดกลุ่มอาการไวเกินอย่างชัดเจน ได้แก่ eosinophilia, angioedema, อาการคันทั่วตัว และ IgE สูง อาการทางตาที่พบบ่อยคือความรู้สึกมีสิ่งแปลกปลอมและไม่สบายตา หากพยาธิเข้าสู่ภายในตา จะเกิดอาการปวดและกลัวแสง
อาการแสดงทางตา
พยาธิเคลื่อนที่ใต้เยื่อบุตา : สามารถมองเห็นพยาธิตัวเต็มวัยเคลื่อนที่ใต้เยื่อบุตา ส่วนลูกนัยน์ตาได้ด้วยตาเปล่า เป็นลักษณะเฉพาะของโรคนี้ โดยปกติไม่ก่อให้เกิดความเสียหายถาวรต่อเนื้อเยื่อ
หนังตาบวม : เกิดอาการบวมจากการเคลื่อนที่ของพยาธิตัวเต็มวัยรอบดวงตา
เยื่อบุตาอักเสบ 1)
พยาธิในลูกตาภายใน (พบน้อย) : พยาธิเข้าสู่ช่องหน้าลูกตา หรือวุ้นตา พบเยื่อ fibrin, เซลล์/flare ในช่องหน้าลูกตา และตะกอนที่ผนังด้านหลังของกระจกตา การมองเห็น อาจลดลงจาก 6/24 เหลือเพียงรับรู้แสง
อาการแสดงทั่วร่างกาย
Calabar swelling : พบในผู้ป่วย 50%1) เป็นอาการบวมใต้ผิวหนังไม่แดง ขนาด 5-20 ซม. มักเกิดที่แขนขา และหายเองได้ภายในไม่กี่ชั่วโมงถึง 2-4 วัน1) เกิดจากปฏิกิริยาไวเกินต่อการเคลื่อนที่ใต้ผิวหนังของพยาธิตัวเต็มวัย
Eosinophilia : พบ eosinophilia ในเลือดส่วนปลายอย่างชัดเจน1)
อื่นๆ : ปวดข้อ (จากการสะสมของ immune complex)1) , ต่อมน้ำเหลืองอักเสบ1) , พบน้อยคือ meningoencephalitis1) , โรคเส้นประสาทส่วนปลาย1) และพังผืดของกล้ามเนื้อหัวใจ1)
Q
หากเห็นพยาธิในตาควรทำอย่างไร?
A
หากคุณเห็นพยาธิเคลื่อนที่ใต้เยื่อบุตา ควรรีบไปพบจักษุแพทย์ทันทีเพราะพยาธิอาจหายไปอย่างรวดเร็ว โดยปกติสามารถนำพยาธิใต้เยื่อบุตา ออกได้ด้วยการกรีดเยื่อบุตา เล็กน้อยภายใต้ยาชาเฉพาะที่ อย่างไรก็ตาม เนื่องจากไมโครฟิลาเรียยังคงอยู่ในร่างกาย จึงจำเป็นต้องได้รับการรักษาทั่วร่างกายด้วยยาต้านปรสิตหลังการนำพยาธิออก
สาเหตุของโรคโลอาอิซิสคือการติดเชื้อ Loa loa ซึ่งแพร่โดยแมลงวันตัวเมียสกุล Chrysops 1) แมลงวันจะออกหากินมากที่สุดระหว่างเวลา 10.00 น. ถึง 14.00 น. แสดงรูปแบบหากินกลางวัน แหล่งอาศัยคือป่าและหนองน้ำ พบมากที่สุดในฤดูฝน 1) .
เส้นทางการติดเชื้อ:
เมื่อแมลงวันกัด ตัวอ่อนระยะที่สาม (L3) จะเข้าสู่ผิวหนัง
ตัวอ่อนจะไปถึงชั้นหนังแท้และใช้เวลา 150-170 วันในการเจริญเป็นตัวเต็มวัย
ระยะฟักตัว 3-15 เดือน แต่อาจนานถึง 3-4 ปี 1)
การปรากฏของไมโครฟิลาเรียในเวลากลางวัน: ไมโครฟิลาเรียมีปลอกหุ้มและแสดงรูปแบบการปรากฏในเวลากลางวัน (diurnal periodicity) โดยสูงสุดตอนเที่ยง 1) ช่วงเวลานี้สอดคล้องกับเวลาที่แมลงวันออกหากิน
ปัจจัยเสี่ยง:
การเดินทางไปยังพื้นที่ระบาด (ความเสี่ยงเพิ่มขึ้นเมื่อสัมผัสนานกว่า 1 เดือน)
กิจกรรมในป่าและหนองน้ำ
อาการจะเด่นชัดในนักเดินทางระยะสั้นมากกว่าผู้อยู่อาศัยระยะยาว
Q
นักเดินทางติดเชื้อด้วยหรือไม่?
A
ใช่ นักเดินทางไปยังพื้นที่ระบาดก็ติดเชื้อได้เช่นกัน ความเสี่ยงในการติดเชื้อจะเพิ่มขึ้นโดยเฉพาะเมื่อพักอาศัยนานกว่าหนึ่งเดือน นักเดินทางมักมีอาการรุนแรงกว่าเมื่อเทียบกับผู้อยู่อาศัยถาวรในพื้นที่ระบาด และมีแนวโน้มที่จะเกิด “กลุ่มอาการไวเกิน” ซึ่งมีลักษณะเด่นคือ eosinophilia สูง, angioedema และอาการคันทั่วตัว
การวินิจฉัยที่แน่นอนขึ้นอยู่กับการระบุไมโครฟิลาเรียหรือการยืนยันโดยตรงของพยาธิตัวแก่
วิธีการวินิจฉัยที่แน่นอน:
การสังเกตโดยตรงและการนำพยาธิออกจากใต้เยื่อบุตา เพื่อระบุชนิด
การตรวจหาไมโครฟิลาเรียในฟิล์มเลือด (เจาะเลือดตอนเที่ยง เนื่องจากปรากฏในเวลากลางวัน) 1)
อัตราการตรวจพบไมโครฟิลาเรียไม่สูงเสมอไป ในผู้ที่มาจากพื้นที่ไม่ระบาดมักให้ผลลบ 1) เนื่องจากไมโครฟิลาเรียถูกปล่อยเข้าสู่กระแสเลือดส่วนปลายอย่างไม่สม่ำเสมอ อาจต้องเจาะเลือดหลายครั้งในวันต่างๆ 1) .
การตรวจทางซีรั่มวิทยาและอณูชีววิทยา:
การตรวจแอนติเจนรีคอมบิแนนท์ LISXP-1 IgG4: ความจำเพาะสูง
วิธี LAMP (Loop-mediated Isothermal Amplification): ความไวสูงและมีประโยชน์ในการระบุผู้ที่มีความเสี่ยงต่อผลข้างเคียงของยา
การตรวจแอนติบอดี ELISA: ความจำเพาะต่ำ มีปฏิกิริยาข้ามกับพยาธิเส้นด้ายอื่นๆ
การวินิจฉัยแยกโรค จุดที่ใช้แยก โรคพยาธิ Onchocerca อาการคันผิวหนังเด่นชัด, ตาบอดจากแม่น้ำ โรคเท้าช้างน้ำเหลือง ภาวะน้ำเหลืองคั่ง / โรคเท้าช้าง โรคพยาธิหนอนตาตะวันออก พบตัวพยาธิในถุงเยื่อบุตา
การติดเชื้อร่วมกับ O. volvulus มีความสำคัญทางคลินิก เนื่องจากส่งผลโดยตรงต่อการเลือกใช้ยา การวินิจฉัยแยกโรคด้วยการทดสอบเฉพาะสำหรับโรคพยาธิหนอนตาจึงจำเป็น
การรักษาด้วยยาเป็นการรักษาพื้นฐานของโรคพยาธิหนอนตา การนำตัวพยาธิออกเพียงอย่างเดียวไม่สามารถกำจัดไมโครฟิลาเรียในระบบได้
การรักษาด้วยยา
ไดเอทิลคาร์บามาซีน (DEC) : ยาเลือกแรก ขนาด 8-10 มก./กก. วันละ 3 ครั้ง นาน 3 สัปดาห์ มีประสิทธิภาพต่อทั้งพยาธิตัวแก่และไมโครฟิลาเรีย สามารถใช้ป้องกันได้ ห้ามใช้หากไมโครฟิลาเรียในเลือด ≥ 2,500 mf/mL เนื่องจากเสี่ยงต่อโรคสมอง
อัลเบนดาโซล : ใช้เป็นการรักษาก่อนสำหรับผู้ที่มีไมโครฟิลาเรียในเลือดสูง มุ่งเป้าที่พยาธิตัวแก่และค่อยๆ ลดไมโครฟิลาเรียในเลือด ผลข้างเคียงน้อยกว่า DEC
ไอเวอร์เมกติน : ขนาดเดียวลดไมโครฟิลาเรียนานกว่า 1 ปี แต่ไม่มีฤทธิ์ต่อพยาธิตัวแก่ เสี่ยงต่อโรคสมองในผู้ป่วยที่มีภาระสูง รายงานผู้ป่วยรายงานการหายขาดด้วยไอเวอร์เมกติน 200 ไมโครกรัม/กก./สัปดาห์ นาน 3 สัปดาห์ + อัลเบนดาโซล 800 มก./วัน นาน 1 เดือน1)
การรักษาโดยการผ่าตัด
การนำพยาธิออกจากใต้เยื่อบุตา : เมื่อพยาธิปรากฏ ให้จับด้วยคีม หลังจากทำให้ชาและเป็นอัมพาตด้วยการฉีดลิโดเคนที่มีอีพิเนฟรินใต้เยื่อบุตา นำออกผ่านแผลเยื่อบุตา ขนาด ≤ 5 มม.
การล้างช่องหน้าม่านตา ม่านตา สำหรับพยาธิในช่องหน้าม่านตา ร่วมกับการฉีดสเตียรอยด์ และยาปฏิชีวนะใต้เยื่อบุตา หากมีเยื่อไฟบริน จำเป็นต้องตัดออก
การตัดแก้วตา : ทำสำหรับพยาธิในแก้วตา แต่พบน้อยมาก
DEC มีข้อห้ามใช้ในผู้ป่วยที่มีการติดเชื้อร่วมระหว่างโรคเท้าช้างและโรคพยาธิโลอาลัว อาจทำให้เกิดปฏิกิริยา Mazzotti (ไข้ หัวใจเต้นเร็ว ความดันโลหิตต่ำ อักเสบที่ตา) ซึ่งอาจเป็นอันตรายถึงชีวิต ในผู้ที่มีไมโครฟิลาเรียในเลือดสูง (≥2,500 mf/mL) ทั้ง DEC และ ivermectin มีความเสี่ยงต่อโรคสมองและเลือดออกในจอประสาทตา ดังนั้นจึงต้องลดปริมาณไมโครฟิลาเรียด้วยการรักษาล่วงหน้าด้วย albendazole ก่อนให้ยา จำเป็นต้องติดตามปฏิกิริยา Mazzotti เป็นเวลา 3 วันหลังจากเริ่ม DEC
Q
ผลข้างเคียงของยาปลอดภัยหรือไม่?
A
ข้อกังวลหลักของยารักษาคือโรคสมองและเลือดออกในจอประสาทตา ที่เกิดจากไมโครฟิลาเรียตายอย่างรวดเร็วในเลือด ในผู้ป่วยที่มีปริมาณไมโครฟิลาเรียต่ำ (<2,500 mf/mL) ความปลอดภัยของ DEC ค่อนข้างสูง ในกรณีที่มีปริมาณสูง ต้องรักษาล่วงหน้าด้วย albendazole แล้วเปลี่ยนเป็น DEC หรือ ivermectin รายงานผู้ป่วยแสดงให้เห็นว่าการให้ ivermectin + albendazole ในผู้ป่วยที่ตรวจไม่พบไมโครฟิลาเรียสามารถรักษาให้หายได้โดยไม่มีผลข้างเคียงนอกจากอาการคันเล็กน้อย1)
วงจรชีวิตของพยาธิ Loa loa สมบูรณ์ระหว่างแมลงวัน Chrysops และโฮสต์มนุษย์
วงจรการติดเชื้อ :
ตัวอ่อนระยะที่สาม (L3) เข้าสู่ผิวหนังเมื่อแมลงวัน Chrysops กัด
ตัวอ่อนไปถึงชั้นหนังแท้และเจริญเป็นพยาธิตัวเต็มวัยใน 150–170 วัน
พยาธิตัวเต็มวัยอาศัยอยู่ในชั้นหนังแท้และเคลื่อนไหวอย่างกระฉับกระเฉง1)
พยาธิตัวเมียที่โตเต็มวัยผลิตไมโครฟิลาเรียในเนื้อเยื่อเกี่ยวพัน
ไมโครฟิลาเรียอพยพเข้าสู่กระแสเลือดส่วนปลายและแสดงความเป็นช่วงเวลากลางวัน โดยสูงสุดตอนเที่ยง1)
แมลงวัน Chrysops ดูดกินไมโครฟิลาเรียขณะกัด ซึ่งพัฒนาเป็น L3 ภายในแมลงวันและติดเชื้อสู่โฮสต์ถัดไป
กลไกการบวมของ Calabar : เมื่อพยาธิตัวเต็มวัยเคลื่อนที่ใต้ผิวหนัง ระบบภูมิคุ้มกันของโฮสต์จะตอบสนองทำให้เกิดปฏิกิริยาภูมิไวเกินที่อาศัย IgE เป็นสื่อ ปรากฏเป็นอาการบวมน้ำเฉพาะที่ชั่วคราว ซึ่งจะหายไปเองภายในไม่กี่ชั่วโมงถึงไม่กี่วัน1)
กลไกการเกิดรอยโรคที่ตา : พยาธิตัวเต็มวัยเคลื่อนที่ผ่านเนื้อเยื่อรอบตาไปยังใต้เยื่อบุตา 1) การเคลื่อนที่ใต้เยื่อบุตา มักไม่ทำให้เกิดความเสียหายถาวรต่อเนื้อเยื่อ อย่างไรก็ตาม หากเข้าสู่ช่องหน้าหรือวุ้นตา การอักเสบรุนแรงที่เกิดจากพยาธิ (การสร้างเยื่อไฟบริน ม่านตาอักเสบ ) ทำให้สูญเสียการมองเห็น
ภาวะไมโครฟิลาเรเมียและความเสียหายของอวัยวะ : เชื่อว่ากระบวนการอุดตันและการอักเสบของไมโครฟิลาเรียในระบบไหลเวียนโลหิตทำให้เกิดรอยโรคหลอดเลือดจอตา (จอตาอักเสบจากพยาธิตัวกลม Loa) และความเสียหายต่ออวัยวะอื่นๆ กลไกนี้ถูกเสนอเป็นสมมติฐานเพื่ออธิบายความเสี่ยงต่อการเสียชีวิตที่เพิ่มขึ้น (สัดส่วนความเสี่ยงที่เกิดจากประชากร 14.5%)
การวิจัยเกี่ยวกับโรคพยาธิตัวกลม Loa ส่วนใหญ่ก้าวหน้าไปในทิศทางของการปรับปรุงวิธีการวินิจฉัยและการกำหนดกลยุทธ์การรักษาที่ปลอดภัย
การพัฒนาวิธีการวินิจฉัยใหม่ : ได้มีการพัฒนาการทดสอบอิมมูโนโครมาโตกราฟีโดยใช้แอนติเจน LISXP-1 ซึ่งมีความไว 94% และความจำเพาะ 100% เมื่อเทียบกับกลุ่มควบคุม วิธี LAMP มีความไวสูงและมีประโยชน์ในการระบุผู้ที่มีความเสี่ยงต่อผลข้างเคียงหลังการรักษาด้วย ivermectin การทดสอบเหล่านี้อาจช่วยเพิ่มความปลอดภัยของโปรแกรมการให้ยาหมู่ในพื้นที่ระบาด
ความท้าทายของการให้ยาหมู่ : โปรแกรมการให้ยา ivermectin หมู่สำหรับโรคพยาธิตัวกลม Onchocerca ถูกจำกัดในพื้นที่ที่มีการติดเชื้อร่วมกับพยาธิตัวกลม Loa เนื่องจากความเสี่ยงของผลข้างเคียงที่รุนแรง การพัฒนาวิธีการประเมินปริมาณไมโครฟิลาเรียอย่างรวดเร็วกำลังดำเนินการอยู่ และคาดว่าจะทำให้การให้ยาหมู่ปลอดภัย
ความท้าทายในอนาคต :
การพัฒนาวัคซีนป้องกันพยาธิตัวกลม Loa
การอธิบายเพิ่มเติมเกี่ยวกับความสัมพันธ์ระหว่างภาวะไมโครฟิลาเรเมียและความเสี่ยงต่อการเสียชีวิต
การกำหนดโปรโตคอลการให้ยาหมู่ที่ปลอดภัยและมีประสิทธิภาพ
บทความนี้มีวัตถุประสงค์เพื่อให้ข้อมูลแก่บุคลากรทางการแพทย์และผู้เรียน ไม่ได้ใช้แทนการวินิจฉัยหรือการรักษาเฉพาะบุคคล ในการปฏิบัติทางคลินิกจริง โปรดอ้างอิงแนวทางล่าสุดและปรึกษาผู้เชี่ยวชาญหากจำเป็น
Lunardon L, Romagnuolo M, Cusini M, Veraldi S. A Case of Possible Loiasis Contracted in Cameroon and Diagnosed in Milan, Italy, and Review of Cases Published in Dermatological Journals. Case Rep Dermatol. 2021;13:389-393.
Hasnaoui I, Hazil Z, Krichen MA, Hassina S, Akkenour Y, Serghini L, et al. [Ocular Loa loa filariasis]. J Fr Ophtalmol. 2024;47(4):104124. PMID: 38452599.
VAN BOGAERT L, DUBOIS A, JANSSENS PG, RADERM ECKER J, TVERDY G, WANSON M. Encephalitis in loa-loa filariasis. J Neurol Neurosurg Psychiatry. 1955;18(2):103-19. PMID: 14381919.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต