Tipe terbatas intraorbital saraf optik
Bentuk paling sering. Gejala utama adalah penurunan penglihatan unilateral dan proptosis.
Terbatas pada saraf optik intraorbital, observasi adalah dasar. Pada kasus dengan NF1, ada laporan regresi spontan.

Glioma optik (optic nerve glioma / optic pathway glioma) adalah jenis glioma yang terjadi pada saraf optik. Dalam arti sempit, mengacu pada glioma yang terjadi pada saraf optik sebelum kiasma optikum. Dalam arti luas, mencakup glioma yang terjadi di seluruh jalur optik termasuk di belakang kiasma (optic pathway glioma).
Secara histologis, sebagian besar adalah astrositoma piloid jinak (pilocytic astrocytoma, WHO Grade I). Namun, beberapa kasus ganas juga dilaporkan. Sekitar 70% terjadi pada masa kanak-kanak, dan merupakan penyakit langka yang mencakup sekitar 0,5-5% tumor otak anak.
Terdapat hubungan kuat dengan neurofibromatosis tipe 1 (NF1, penyakit von Recklinghausen), dan sekitar 20-30% kasus glioma optik disertai NF1. Sebaliknya, glioma optik adalah tumor paling umum pada lesi orbita pasien NF1.
Tipe terbatas intraorbital saraf optik
Bentuk paling sering. Gejala utama adalah penurunan penglihatan unilateral dan proptosis.
Terbatas pada saraf optik intraorbital, observasi adalah dasar. Pada kasus dengan NF1, ada laporan regresi spontan.
Tipe infiltrasi kiasma optikum
Tipe yang menginfiltrasi kiasma optikum.
Menyebabkan gangguan penglihatan bilateral, dan penanganannya kompleks. Sering terjadi pada usia muda, dan perlu dievaluasi penyebaran ke hipotalamus.
Tipe traktus optikus-hipotalamus
Tipe yang meluas dari belakang kiasma optikum ke hipotalamus.
Dapat disertai kelainan endokrin (seperti gangguan pertumbuhan, pubertas dini). Perawatan memerlukan kolaborasi dengan bedah saraf dan endokrinologi.
Berdasarkan latar belakang genetik, ada tipe terkait NF1 (sekitar 30%) dan tipe sporadik (sekitar 70%). Pada tipe terkait NF1, dapat terjadi bilateral.
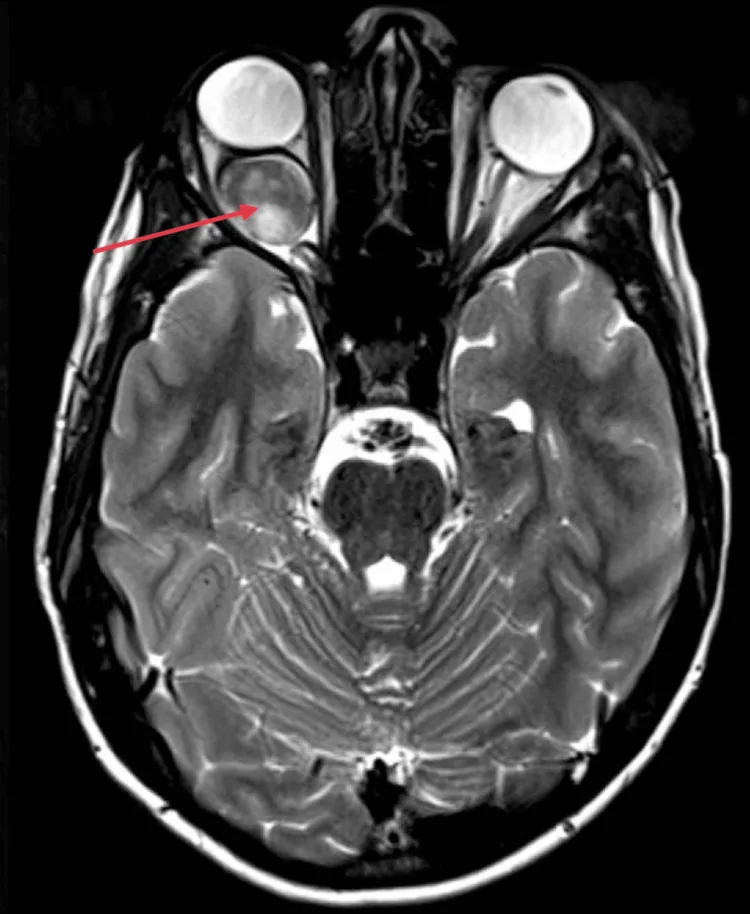
Anak kecil tidak mengeluh tentang penurunan penglihatan sendiri. Oleh karena itu, orang tua atau orang di sekitarnya sering menyadari strabismus (terutama esotropia) dan membawanya ke dokter mata untuk pertama kali.
Penurunan penglihatan monokular tanpa strabismus lebih sulit terdeteksi. Terkadang atrofi saraf optik sudah terjadi pada kunjungan pertama.
Glioma optik bilateral sering terjadi pada kasus onset usia dini. Pertama kali diketahui karena kelainan arah pandangan atau “perilaku tidak melihat”, dan gangguan penglihatan bisa parah.
Proptosis tidak jelas, dan tidak ada nyeri.
Pada glioma optik, anak kecil tidak dapat merasakan atau mengeluhkan penurunan penglihatan, sehingga strabismus (terutama esotropia) sering menjadi gejala awal yang menyebabkan kunjungan ke dokter mata. Penting untuk mempertimbangkan pemeriksaan menyeluruh termasuk pemeriksaan ketajaman penglihatan, fundus, dan pencitraan pada anak yang didiagnosis strabismus, terutama strabismus monokular, dengan mempertimbangkan kemungkinan glioma optik.
Pemeriksaan fundus sering menunjukkan temuan berikut.
Pada kasus dengan NF1 (neurofibromatosis tipe 1), terdapat temuan sistemik berikut.
Temuan CT:
Temuan MRI (diperlukan untuk pemeriksaan lebih lanjut):
Pasien NF1 memiliki risiko tinggi terkena glioma optik, dengan 20–30% dari seluruh kasus glioma optik terkait NF11). Setelah diagnosis NF1, pemantauan mata rutin dianjurkan sebagai skrining glioma optik. Sebaliknya, jika glioma optik ditemukan pada anak, penting untuk memeriksa apakah memenuhi kriteria diagnosis NF1 pada semua kasus.
Berikut adalah item utama kriteria diagnosis NF1 (neurofibromatosis tipe 1)2).
| Temuan | Kriteria |
|---|---|
| Bercak café-au-lait | ≥6 bercak (anak: diameter ≥5 mm, setelah pubertas: diameter ≥15 mm) |
| Neurofibroma | ≥2 neurofibroma (tipe apa pun) atau ≥1 neurofibroma pleksiformis |
| Nodul Lisch iris | ≥2 |
| Lesi tulang yang khas | Displasia sayap sfenoid atau penipisan korteks tulang panjang |
| Glioma optik | ≥1 |
| Bintik-bintik di ketiak atau selangkangan | Ada |
| Keluarga derajat pertama | Seseorang dengan diagnosis pasti NF1 |
Untuk diagnosis pasti NF1, diperlukan pemenuhan dua atau lebih kriteria di atas.
MRI lebih unggul daripada CT dalam mengevaluasi perluasan tumor dan merupakan pemeriksaan wajib untuk evaluasi yang teliti.
| Temuan | Detail |
|---|---|
| Citra berbobot T1 | Menunjukkan sinyal rendah |
| Efek kontras Gd-DTPA | Menunjukkan pembesaran seragam dengan peningkatan kontras yang kuat |
| pembengkokan ke bawah | Khas pada kasus NF1 (pembengkokan saraf optik ke bawah) |
| Evaluasi perluasan intrakranial | Konfirmasi perluasan ke dalam kanal optik → intrakranial, kiasma optikum, dan tumor hipotalamus |
Meningioma Sarung Saraf Optik
Penyakit terpenting dalam diagnosis banding.
Sering pada wanita dewasa, dapat terkait dengan NF2. CT/MRI menunjukkan tram-track sign (tanda rel kereta) yang khas, berguna untuk membedakan dari glioma optik.
Neuritis Optik
Sering onset akut dan disertai nyeri saat gerakan mata.
MRI menunjukkan peningkatan kontras pada saraf optik, tetapi pembengkakan ringan. Sering membaik dengan terapi steroid.
Diagnosis banding lainnya:
Glioma optik menunjukkan pembesaran seragam dan downward kinking, dan dapat dibedakan secara jelas dari tram-track sign pada meningioma sarung optik.
Glioma optik adalah tumor jinak (astrositoma piloid) yang sering terjadi pada anak-anak dan dapat terkait dengan NF1. Pada CT/MRI, ditandai dengan pembesaran seragam saraf optik dan downward kinking. Meningioma sarung optik lebih sering terjadi pada wanita dewasa, dapat terkait dengan NF2, dan pada CT/MRI menunjukkan tram-track sign (kalsifikasi atau kontras di sepanjang perifer saraf optik), yang membedakannya.
Karena tumor bersifat jinak dan sering terjadi pada anak-anak, reseksi bedah atau radioterapi tidak dilakukan secara rutin jika tumor terbatas pada saraf optik intraorbital. Prinsip dasarnya adalah observasi ketat dengan MRI rutin (setiap 3-6 bulan).
Dahulu, pembedahan sering dilakukan, tetapi karena risiko tinggi kebutaan ireversibel, kini kecenderungannya adalah menghindari reseksi bedah. Pada kasus dengan NF1, terdapat laporan regresi spontan, sehingga observasi ketat dilakukan secara khusus.
Jika terjadi penurunan visus atau pembesaran tumor, kemoterapi kombinasi karboplatin dan vinkristin (CV) digunakan sebagai terapi lini pertama standar3)4).
Regimen standar CV (misalnya COG A9952):
Tingkat respons objektif (remisi parsial + stabilisasi) untuk terapi CV dilaporkan sebesar 60-80%4).
Pilihan Terapi Lini Kedua:
Dipertimbangkan pada kasus lanjut yang resisten terhadap kemoterapi. Namun, pada anak-anak, terdapat kekhawatiran risiko kanker sekunder, disfungsi endokrin (karena radiasi dekat hipotalamus), dan dampak pada fungsi kognitif, sehingga cenderung dihindari sebisa mungkin.
Saat ini cenderung menghindari reseksi bedah agresif.
Situasi di mana pembedahan dipertimbangkan:
Temuan histopatologis glioma optik adalah astrositoma pilocytic jinak (pilocytic astrocytoma, WHO Grade I). Ini pada dasarnya berbeda dari glioma ganas tinggi seperti glioblastoma multiforme (WHO Grade IV).
Sel tumor menunjukkan morfologi khas dengan prosesus sel bipolar dan mengandung serat Rosenthal. Berasal dari sel glial (astrosit) saraf optik, menekan dan menggantikan saraf optik dari dalam.
Glioma optik terkait NF1 (neurofibromatosis tipe 1) disebabkan oleh mutasi pada gen NF1 (kromosom 17q11.2).
Pada astrositoma piloid sporadis (tanpa NF1), gen fusi BRAF-KIAA1549 sering ditemukan. Gen fusi ini juga mengaktifkan jalur MAPK dan mendorong pertumbuhan tumor.
Beberapa kasus memiliki mutasi BRAF V600E, dan kasus dengan mutasi ini cenderung memiliki keganasan yang lebih tinggi6).
Sebagian besar glioma optik adalah derajat rendah dan menunjukkan pertumbuhan lambat. Tumor membengkakkan saraf optik dari dalam, menyebabkan saraf optik melengkung (kinking dan downward kinking) di dalam orbita. Pembengkakan seragam dan lengkungan ke bawah pada MRI merupakan poin kunci dalam diagnosis pencitraan.
Kasus terbatas intraorbita:
Kasus infiltrasi kiasma optikum-hipotalamus:
Prognosis hidup:
Prognosis fungsional:
Prognosis penglihatan tidak seragam, karena kasus progresif dan stabil bercampur, sehingga diperlukan evaluasi longitudinal fungsi penglihatan selain ukuran tumor. Fungsi penglihatan dapat memburuk meskipun temuan MRI stabil, dan sebaliknya, kasus NF1 bersamaan dapat menunjukkan regresi spontan. 1, 8, 9)
Efektivitas inhibitor MEK pada glioma derajat rendah terkait NF1 telah dilaporkan.
Dalam uji SPRINT (Fase II), dilaporkan tingkat respons objektif 66% untuk selumetinib pada glioma derajat rendah progresif terkait NF1 (neurofibroma pleksiformis)7). Aplikasinya pada glioma derajat rendah terkait NF1 termasuk glioma optikum sedang dipertimbangkan.
Untuk glioma derajat rendah pada anak dengan mutasi BRAF V600E, terapi kombinasi dabrafenib + trametinib sedang dievaluasi dalam uji klinis6). Pada kasus dengan fusi BRAF-KIAA1549 positif, efektivitas inhibitor BRAF terbatas.
Dengan munculnya inhibitor MEK dan inhibitor BRAF, terjadi pergeseran dari kemoterapi konvensional (regimen CV) ke pengobatan personalisasi berdasarkan profil molekuler8). Di masa depan, pemilihan terapi berdasarkan profil mutasi gen (fusi BRAF, BRAF V600E, mutasi NF1, dll.) mungkin menjadi standar.
Listernick R, Charrow J, Greenwald M, Mets M. Natural history of optic pathway tumors in children with neurofibromatosis type 1: a longitudinal study. J Pediatr. 1994;125(1):63-66.
Ferner RE, Huson SM, Thomas N, et al. Guidelines for the diagnosis and management of individuals with neurofibromatosis 1. J Med Genet. 2007;44(2):81-88.
Gnekow AK, Walker DA, Kandels D, et al. A European randomised controlled trial of the addition of etoposide to standard vincristine and carboplatin induction as part of an 18-month treatment programme for childhood (≤16 years) low grade glioma - A final report. Eur J Cancer. 2017;81:206-225.
Ater JL, Zhou T, Holmes E, et al. Randomized study of two chemotherapy regimens for treatment of low-grade glioma in young children: a report from the Children’s Oncology Group. J Clin Oncol. 2012;30(21):2641-2647.
Lassaletta A, Scheinemann K, Zelcer SM, et al. Phase II weekly vinblastine for chemotherapy-naive children with progressive low-grade glioma: a Canadian Pediatric Brain Tumor Consortium study. J Clin Oncol. 2016;34(29):3537-3543.
Fangusaro J, Onar-Thomas A, Young Poussaint T, et al. Selumetinib in paediatric patients with BRAF-aberrant or neurofibromatosis type 1-associated recurrent, refractory, or progressive low-grade glioma: a multicentre, phase 2 trial. Lancet Oncol. 2019;20(7):1011-1022.
Banerjee A, Jakacki RI, Onar-Thomas A, et al. A phase I trial of the MEK inhibitor selumetinib (AZD6244) in pediatric patients with recurrent or refractory low-grade gliomas: a Pediatric Brain Tumor Consortium (PBTC) study. Neuro Oncol. 2017;19(8):1135-1144.
de Blank PMK, Orne-Ibekwe E, Packer R. International consensus recommendations for visual surveillance in optic pathway gliomas associated with neurofibromatosis type 1. J Neurooncol. 2020;148(3):571-578.
Listernick R, Louis DN, Packer RJ, Gutmann DH. Optic pathway gliomas in children with neurofibromatosis 1: consensus statement from the NF1 Optic Pathway Glioma Task Force. Ann Neurol. 1997;41(2):143-149.