फेनोटाइप 1
वितरण : मैक्युला क्षेत्र में केंद्रित प्रकार।
जटिलता जोखिम : GA की 5 वर्षीय अनुमानित घटना 12.9%, तीनों प्रकारों में सबसे कम।

बेसल लैमिनर ड्रूज़न (BLD) एक रोग अवधारणा है जिसे पहली बार 1977 में गैस द्वारा वर्णित किया गया था, जिसमें फंडस में कई छोटे पीले ड्रूज़न बिखरे हुए देखे गए थे। फ्लोरेसिन एंजियोग्राफी (FA) पर “सितारों से भरा आकाश” पैटर्न विशेषता है। 1)
प्रारंभ में इसे RPE बेसमेंट झिल्ली के गांठदार मोटे होने के रूप में “बेसल लैमिनर ड्रूज़न” नाम दिया गया था, लेकिन बाद के अध्ययनों से पता चला कि जमाव RPE की बेसमेंट झिल्ली और ब्रुच झिल्ली की कोलेजन परत के बीच होता है, यानी सामान्य नरम ड्रूज़न के समान स्थान पर। इस प्रकार, अब “क्यूटिक्युलर ड्रूज़न” नाम की सिफारिश की जाती है। 1)
यह उम्र से संबंधित धब्बेदार अध:पतन (AMD) स्पेक्ट्रम से संबंधित है, लेकिन सामान्य AMD से भिन्न निम्नलिखित विशेषताएं हैं:
हालांकि यह उम्र से संबंधित धब्बेदार अध:पतन स्पेक्ट्रम का हिस्सा है, इसकी अपनी विशिष्ट विशेषताएं हैं जैसे अपेक्षाकृत कम उम्र में शुरुआत, महिलाओं में अधिकता, विशिष्ट “सितारों से भरा आकाश” या “आरी के दांत” जैसी इमेजिंग विशेषताएं, और CFH जीन उत्परिवर्तन के साथ मजबूत संबंध। इसे धब्बेदार अध:पतन का अग्रदूत घाव भी माना जाता है और लंबे समय तक निगरानी में यह धब्बेदार जटिलताओं में बदल सकता है। 1)
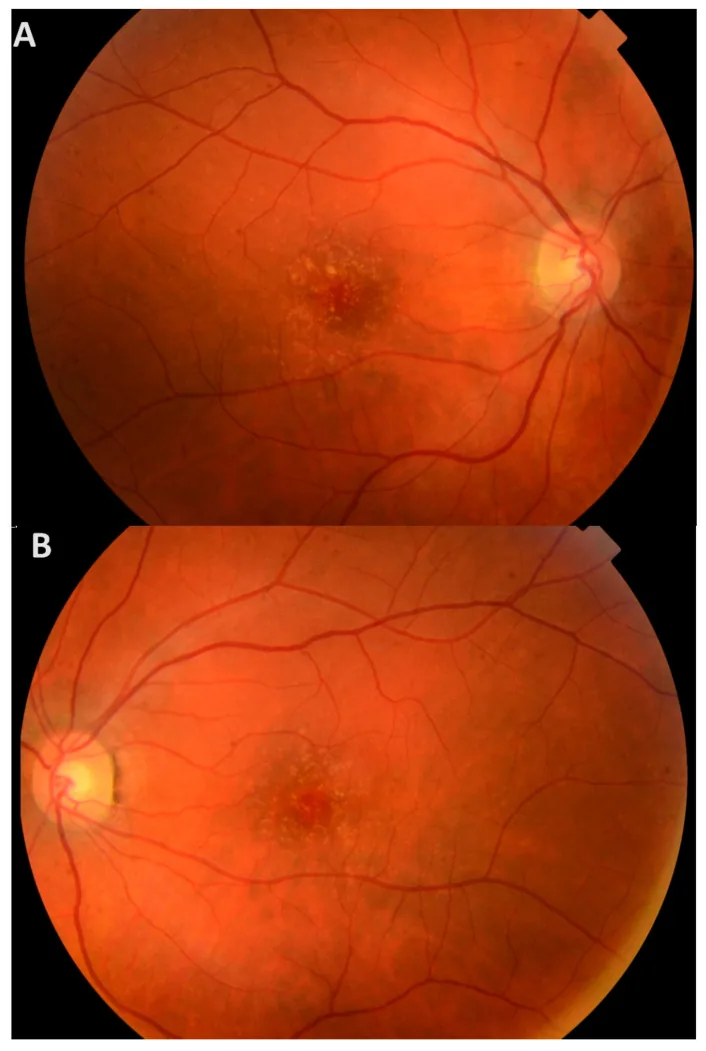
प्रारंभ में व्यक्तिपरक लक्षण दुर्लभ होते हैं और अधिकांश रोगी बुढ़ापे तक लक्षणहीन रहते हैं। भले ही धब्बेदार क्षेत्र में ड्रूज़न मौजूद हों, वे तब तक लक्षणहीन रहते हैं जब तक रेटिना की बाहरी परतों को नुकसान न हो।
लंबे समय तक ड्रूज़न बने रहने पर, RPE की शिथिलता से रेटिना की बाहरी परतों को नुकसान हो सकता है। जब फोविया शामिल होता है, तो निम्नलिखित लक्षण प्रकट होते हैं।
पुतली के फैलाव के तहत फंडस परीक्षण में पूरे रेटिना में कई छोटे पीले ड्रूज़न देखे जाते हैं। वे RPE के नीचे कई कठोर, उभरे हुए पीले-सफेद ड्रूज़न के रूप में पहचाने जाते हैं।
नैदानिक फेनोटाइप को तीन प्रकारों में वर्गीकृत किया गया है। 1)
फेनोटाइप 1
वितरण : मैक्युला क्षेत्र में केंद्रित प्रकार।
जटिलता जोखिम : GA की 5 वर्षीय अनुमानित घटना 12.9%, तीनों प्रकारों में सबसे कम।
फेनोटाइप 2
वितरण : पश्च ध्रुव में बिखरा हुआ, परिधि और नासिका पक्ष की ओर फैलने वाला प्रकार।
जटिलता जोखिम : GA की 5 वर्षीय अनुमानित घटना 38.7%। MNV जोखिम भी अधिक।
फेनोटाइप 3
वितरण : बड़े ड्रूज़न (>200 μm) मिश्रित प्रकार।
जटिलता जोखिम : GA की 5 वर्षीय अनुमानित घटना 43.6%, सबसे अधिक।
मुख्य नैदानिक निष्कर्ष नीचे दिए गए हैं।
OCT में तीन प्रकार वर्गीकृत किए जाते हैं।1)
बेसल लेयर ड्रूज़न का एटियलजि पूरी तरह से स्पष्ट नहीं है। वर्तमान में ज्ञात जोखिम कारक नीचे दिए गए हैं।
आनुवंशिक कारक
लिंग और पारिवारिक इतिहास
प्रणालीगत रोगों से संबंध
CFH जीन उत्परिवर्तन के कारण पूरक वैकल्पिक मार्ग की असामान्यता, आंख (RPE-ब्रुच झिल्ली के बीच) और गुर्दे (ग्लोमेरुलर बेसमेंट झिल्ली) दोनों में समान जमाव बनाती है। विशेष रूप से युवा रोगियों (5-30 वर्ष) में MPGN और एटिपिकल हेमोलिटिक यूरेमिक सिंड्रोम (aHUS) की जांच की सिफारिश की जाती है। 1)
निदान में कई इमेजिंग तौर-तरीकों को संयोजित किया जाता है। फंडस फोटोग्राफी (CFP), SD-OCT, FA, और फंडस ऑटोफ्लोरेसेंस (FAF) में से कम से कम तीन में पुष्टि की सिफारिश की जाती है। 1)
प्रत्येक जांच के विशिष्ट निष्कर्ष नीचे दिए गए हैं।
| जांच विधि | विशिष्ट निष्कर्ष | विशेष टिप्पणी |
|---|---|---|
| फंडस फोटोग्राफी (CFP) | अनेक छोटे पीले ड्रूज़न | पश्च ध्रुव से परिधि तक बिखरे हुए |
| FA | ”तारों भरा आकाश” पैटर्न | धमनी-शिरा चरण में अनेक अतिप्रतिदीप्त बिंदु1) |
| FAF | केंद्रीय निम्न स्वतःप्रतिदीप्ति + अतिप्रतिदीप्त रिम | उपस्थिति में 62%, अनुपस्थिति में 100% सटीक पहचान दर1) |
| SD-OCT | RPE-BL का त्रिकोणीय उभार, “saw-tooth” | 3 प्रकारों में वर्गीकृत1) |
ICG एंजियोग्राफी (ICGA) : प्रारंभिक अतिप्रतिदीप्ति दिखाती है, लेकिन लगभग 50% मामलों में ड्रूज़न का पता नहीं चलता।1)
विभेदक निदान के बिंदु
ड्रूज़न को स्वयं समाप्त करने का कोई स्थापित उपचार नहीं है। पृथक बेसल लेयर ड्रूज़न के लिए उपचार का कोई संकेत नहीं है; नियमित अनुवर्ती कार्रवाई ही आधार है।
जटिलताओं की निम्नलिखित आवृत्तियाँ रिपोर्ट की गई हैं। 1)
जटिलता-विशिष्ट उपचार रणनीतियाँ नीचे दी गई हैं।
CNV के साथ
एंटी-VEGF इंट्राविट्रियल इंजेक्शन : प्रथम-पंक्ति उपचार। रैनिबिज़ुमैब, एफ्लिबरसेप्ट, ब्रोलुसिज़ुमैब आदि का उपयोग।
फोटोडायनामिक थेरेपी (PDT) : एंटी-VEGF अप्रभावी या contraindicated होने पर विचार किया जाता है।
GA के साथ
कोई प्रभावी उपचार नहीं : प्रगति को रोकने का कोई स्थापित तरीका नहीं है।
निरंतर निगरानी : CNV की शुरुआती पहचान के लिए नियमित जांच जारी रखी जाती है।
विटेलिफॉर्म घाव
अनुवर्तन : स्वतः ठीक हो सकता है।
CNV सहित मामले : एंटी-VEGF दवा पर विचार करें।
पूरक आहार के बारे में
बेसल लेयर ड्रूज़न रोगियों में AREDS (Age-Related Eye Disease Study) पूरक की प्रभावशीलता स्थापित नहीं है। सामान्य AREDS नुस्खों के उदाहरण: Ocuvite PreserVision 2 (3 गोलियाँ, तीन बार) या Sante Retax 20+ Vitamin & Mineral (3 गोलियाँ, तीन बार)।
स्व-निगरानी
एम्सलर ग्रिड का उपयोग करके दैनिक निगरानी से मेटामोर्फोप्सिया और केंद्रीय स्कोटोमा में परिवर्तन का शीघ्र पता लगाया जा सकता है।
ड्रूज़न को स्वयं गायब करने का कोई उपचार वर्तमान में मौजूद नहीं है। CNV के साथ होने पर एंटी-VEGF इंट्राविट्रियल इंजेक्शन या फोटोडायनामिक थेरेपी (PDT) का उपयोग किया जाता है। GA का कोई स्थापित उपचार नहीं है, और निरंतर अनुवर्तन महत्वपूर्ण है। विवरण के लिए «मानक उपचार» अनुभाग देखें।
बेसल लेयर ड्रूज़न, RPE बेसमेंट झिल्ली और ब्रुच झिल्ली की आंतरिक कोलेजन परत के बीच जमा होने वाली बहुरूपी सामग्री है। इसके घटकों में झिल्लीदार अवशेष, अनएस्टरीफाइड कोलेस्ट्रॉल और कॉम्प्लीमेंट शामिल हैं।
निर्माण तंत्र
RPE लिपोप्रोटीन के उत्सर्जन का कार्य करता है, लेकिन उम्र बढ़ने के साथ इसका चयापचय बिगड़ जाता है। विकृत बाह्यकोशिकीय मैट्रिक्स जमा हो जाता है, जो ड्रूज़न का आधार बनता है। CFH जीन उत्परिवर्तन (विशेष रूप से Tyr402His) के कारण कॉम्प्लीमेंट कैस्केड का अत्यधिक सक्रियण इस प्रक्रिया को तेज करता है। 1)
ड्रूज़न का जीवन चक्र
क्यूटिकुलर ड्रूज़न गतिशील संरचनाएं हैं जो वृद्धि, संलयन और प्रतिगमन के चक्र से गुजरती हैं। 1)
विटेलिफॉर्म घाव का क्रम
विटेलिफॉर्म घाव निम्नलिखित क्रम में बढ़ता है। 1)
CFH जीन के दुर्लभ वेरिएंट (जैसे p.Arg1210Cys) के वाहकों में कम उम्र में रोग विकसित होने की प्रवृत्ति होती है। माना जाता है कि CFH जीन उत्परिवर्तन के कारण पूरक वैकल्पिक मार्ग का दीर्घकालिक अतिसक्रियण सामान्य AMD की तुलना में पहले ड्रूज़न निर्माण का कारण बनता है। 1)
पूरक मार्ग को लक्षित करने वाले उपचार
चूँकि CFH जीन उत्परिवर्तन के कारण पूरक वैकल्पिक मार्ग की असामान्यता रोग का आधार है, पूरक मार्ग को लक्षित करने वाले यौगिकों पर सक्रिय रूप से शोध किया जा रहा है। प्रणालीगत प्रशासन में दुष्प्रभावों का उच्च जोखिम होता है, इसलिए स्थानीय (अंतःनेत्र) प्रशासन एक आशाजनक दृष्टिकोण के रूप में ध्यान आकर्षित कर रहा है।
मल्टीमॉडल इमेजिंग द्वारा पूर्वानुमान
मल्टीमॉडल इमेजिंग में प्रगति से जटिलताओं के उच्च जोखिम वाले रोगियों की प्रारंभिक पहचान संभव हो रही है। 1) फेनोटाइप वर्गीकरण (1-3) पूर्वानुमान के लिए उपयोगी है, और फेनोटाइप 2 और 3 GA और MNV के उच्च जोखिम वाले समूह हैं, जिनके लिए विशेष रूप से सख्त अनुवर्ती आवश्यक है। 1)
व्यक्तिगत चिकित्सा की संभावना
आनुवंशिक विश्लेषण में प्रगति से CFH जीन सहित AMD से संबंधित जीनों के वेरिएंट पर आधारित व्यक्तिगत चिकित्सा की प्राप्ति की उम्मीद है। विशेष रूप से दुर्लभ वेरिएंट (जैसे p.Arg1210Cys) के वाहक प्रारंभिक जांच और हस्तक्षेप के लक्ष्य हो सकते हैं।