النوع الكامل
انسداد الحجاج: يكون جلد الجبهة والخد متصلاً، مع غياب كامل للشق الجفني.
غياب الزوائد: لا وجود للحواجب والرموش والغدد.
ارتباط صغر العين: يلتحم الجلد السطحي مع القرنية. لا يوجد كيس ملتحمي، وصغر العين شائع جداً. قد توجد أكياس حجاجية.

العين الخفية تعني باللاتينية “العين المخفية”. يشير إلى حالة يغطي فيها جلد الجفن الملتحم مقلة العين والمحجر، مع غياب شق الجفن. يتكون جلد الجبهة بشكل مستمر مع جلد الخد.
معدل الحدوث هو 0.043 لكل 10,000 مولود حي و1.1 لكل 10,000 مولود ميت1). حتى عام 2018، لم يُسجل سوى 55 حالة في الأدبيات الطبية. يبلغ معدل انتشار تشوهات الجفن الإجمالي 0.06%، حيث تكون ثلثا الحالات متفرقة والثلث لها عامل وراثي1).
يُصنف العين الخفية (Cryptophthalmos) إلى ثلاثة أنواع بناءً على الشكل.
يمكن أن يكون أي من الأنواع أحادي الجانب أو ثنائي الجانب، منفردًا أو ضمن متلازمة. العين الخفية هي عين مغطاة بجلد الجفن الملتحم، وقد تظهر منفردة أو كأحد أعراض متلازمة فريزر. إذا لم يتشكل حافة الجفن على الإطلاق، يُشخص على أنه انعدام الجفن أو عين خفية.
يرتبط ارتباطًا وثيقًا بمتلازمة فريزر (Fraser syndrome)، وغالبًا ما يكون وراثيًا جسميًا متنحيًا ناتجًا عن طفرات في جينات FRAS1 وGRIP1 وFREM2. يُلاحظ العين الخفية في 80-93% من حالات متلازمة فريزر.
في جميع الحالات تقريبًا، لا توجد رؤية أو تكون معدومة تمامًا. الهدف من الجراحة هو تحسين المظهر التجميلي وإعادة بناء منطقة العين بشكل أساسي، ونادرًا ما يتم تحسين الرؤية. راجع قسم “طرق العلاج القياسية” للحصول على التفاصيل.
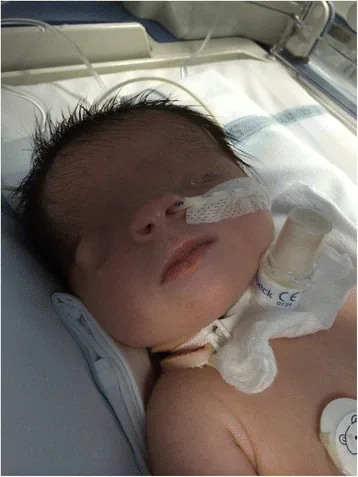
فيما يلي النتائج السريرية الرئيسية حسب النوع.
النوع الكامل
انسداد الحجاج: يكون جلد الجبهة والخد متصلاً، مع غياب كامل للشق الجفني.
غياب الزوائد: لا وجود للحواجب والرموش والغدد.
ارتباط صغر العين: يلتحم الجلد السطحي مع القرنية. لا يوجد كيس ملتحمي، وصغر العين شائع جداً. قد توجد أكياس حجاجية.
النوع غير الكامل والناقص
النوع غير الكامل: تبقى جفون أثرية. طول الشق الجفني حوالي ثلث الطبيعي. يوجد كيس ملتحمي صغير في الجانب الخارجي. العين صغيرة ومغطاة بالجلد تقريباً.
النوع غير الكامل: غياب الجفن العلوي. يلتصق جلد الجبهة بـ 75% من الجزء العلوي من القرنية. القرنية المغطاة تصبح متقرنة ومعتمة، لكن القرنية المكشوفة قد تكون شفافة.
في تقرير حالة، وُجد لدى طفل ذكر في الأسبوع 39 من الحمل عيون مخفية ثنائية الجانب، غياب الحاجبين، اضطراب خط الشعر الأمامي، شق طرف الأنف، أذنان منخفضتان، تباعد العينين، وتشوه شرجي مستقيمي منخفض 1). تم جس كيس مداري متحرك بحجم 1×1 سم في العين اليمنى، بينما كانت العين اليسرى مدفونة بعمق 1). أظهر التصوير المقطعي نمط تلافيف دماغية غير طبيعي في المنطقة القذالية وتقلص في العين اليسرى 1).
سبب العيون المخفية هو طفرات جينية في البروتينات المكونة لمركب FRAS/FREM.
تشمل الآليات المعروفة لحدوث العيوب الخلقية في الجفن عدم اكتمال إغلاق الشقوق الوجهية أثناء المرحلة الجنينية والضغط الناتج عن الحبال السلوية.
يُلاحظ الخفاء في 80-93% من حالات متلازمة فريزر، وتعد طفرات جينات FRAS1 وFREM2 السبب الرئيسي. مركب FRAS/FREM ضروري للحفاظ على التصاق الغشاء القاعدي والظهارة أثناء التطور الجنيني، وتؤدي طفراته إلى عدم انفصال الجفون 1). ومع ذلك، يمكن أن تسبب طفرات FREM2 الخفاء المعزول أيضًا.
يمكن الكشف عنه بواسطة الموجات فوق الصوتية قبل الولادة في حوالي الأسبوع 18 من الحمل. تشمل النتائج غياب شق الجفن واستمرار الجلد من الجبهة إلى الخد. إذا وُجدت ارتفاق الأصابع، وزيادة صدى الرئة، وقلة السائل السلوي، فمن المحتمل أن تكون متلازمة فريزر.
فيما يلي معايير تشخيص متلازمة فريزر.
| التصنيف | العنصر |
|---|---|
| المعيار الرئيسي | العين المخفية، ارتفاق الأصابع، تشوهات الأعضاء التناسلية، تشوهات الأطراف |
| المعيار الثانوي | تشوهات الأذن والأنف، الشفة المشقوقة والحنك المشقوق، شذوذ خط الشعر، تشوهات الكلى |
الفحوصات اللازمة:
يعد فحص لوحة FRAS/FREM مهماً لتأكيد التشخيص1). نظراً لتداخل النمط الظاهري لمتلازمة فريزر ومتلازمة MOTA، قد يكون من الصعب التمييز بناءً على النتائج السريرية فقط دون الفحص الجيني.
يشمل التشخيص التفريقي غياب الجفن الخلقي (في حالة الغياب الجزئي)، وانعدام العينين، وتفاوت حجم العينين.
يختلف هدف العلاج حسب النوع. في النوع الكامل والنوع غير الكامل، يكون الهدف الرئيسي هو إعادة البناء التجميلي، ويكون تشخيص تحسين الرؤية محدودًا للغاية. في النوع غير المكتمل، تكون معالجة خطر التهاب القرنية التعرضي وضعف البصر أمرًا عاجلاً.
النوع الكامل
المرحلة الأولى: بعد شق جلد بقايا العين، يتم إدخال مُشكّل مغطى بطعم مخاطي لإنشاء كيس الملتحمة.
المرحلة الثانية (بعد حوالي عام): يتم إجراء إعادة بناء الجفن مع تعزيز الصفيحة الخلفية وزرع الغشاء المخاطي للحجاج. في حالة فشل الطعم المخاطي، يمكن استخدام القلفة كبديل.
النوع غير الكامل والناقص
النوع غير الكامل: بعد إنشاء كيس الملتحمة (طعم مخاطي + وضع مُشكّل)، يتم إعادة بناء الجفن باستخدام جراحة مشاركة الجفن أو طريقة التبديل. هناك خطر تكرار التصاق الجفن بالقرنية.
النوع غير الكامل: الهدف الرئيسي هو إعادة بناء الجفن العلوي والقبو العلوي. يتم إجراء إعادة بناء أولية باستخدام زرع الصلبة أو السلى.
إذا كان العيب صغيرًا لدى الطفل، يمكن إصلاحه بالخياطة المباشرة. إذا كان كبيرًا، يتم اختيار الجراحة التجميلية باستخدام سديلة جلدية. في حالة الطفل المذكور في التقرير، تم اكتشاف عين كيسية أثرية ملتصقة أثناء فحص العين، ولم يتم إجراء جراحة إضافية1).
يتم إجراؤها على مراحل. في المرحلة الأولى، بعد شق الجلد فوق بقايا العين، يتم إدخال مُشكّل مقوى بطعمة مخاطية لإنشاء كيس الملتحمة. بعد حوالي عام، في المرحلة الثانية، يتم إجراء إعادة بناء الجفن مع تعزيز الصفيحة الخلفية وطعمة مخاطية محجرية. الهدف الأساسي هو تحسين المظهر التجميلي، وتوقعات تحسين الرؤية نادرة جدًا.
لم يتم بعد التوصل إلى إجماع حول الفيزيولوجيا المرضية.
تشمل المضاعفات الثانوية الشائعة المصاحبة لصغر العين: إعتام عدسة العين، وخلع العدسة، والزرق، وانفصال الشبكية.
أبلغ Mwipopo وآخرون (2023) عن حالة من العين الخفية الثنائية من تنزانيا 1). كشف الفحص الجيني عن طفرة FREM2 (مرضية محتملة متغايرة الزيجوت) بالإضافة إلى طفرة CEP85L (صغر الدماغ 10: LIS10). يُظهر LIS10 تباينًا من التأخر العقلي الخفيف إلى النمط الظاهري الشديد. هذه الحالة هي أول تقرير من أفريقيا، وأشير إلى أن عدم الإبلاغ في البلدان منخفضة ومتوسطة الدخل يساهم في التقليل من عدد الحالات.
نظرًا لأن الطفرات الجينية المرتبطة بمركب FRAS/FREM تُظهر أنماطًا ظاهرية متداخلة في متلازمات متعددة، فإن التشخيص السريري وحده غير كافٍ، ويتزايد دور الفحص الجيني 1). كما تزداد الحاجة إلى الفحص الجيني في البلدان منخفضة ومتوسطة الدخل 1).