เมื่ออายุมากขึ้น การมองเห็น ความไวต่อคอนทราสต์ การปรับตัวในที่มืด การมองเห็นสามมิติ และลานสายตาจะลดลงในหลายด้าน ส่งผลต่อกิจวัตรประจำวันและคุณภาพชีวิต
ผู้สูงอายุที่มีความบกพร่องทางการมองเห็น มีความเสี่ยงต่อภาวะเปราะบาง (ความอ่อนแอในผู้สูงอายุ) สูงกว่า 2-3 เท่า 2)
การรวมกันของความไวต่อคอนทราสต์ที่ลดลง ลานสายตาแคบลง และการมองเห็นสามมิติ ที่ลดลง ขัดขวางการรับรู้ความแตกต่างของระดับพื้นผิว ทำให้ความเสี่ยงในการหกล้มเพิ่มขึ้น 3)
มีหลักฐานจากการทดลองแบบสุ่มที่มีกลุ่มควบคุมว่าการผ่าตัดต้อกระจก ในตาข้างแรกช่วยลดความเสี่ยงในการหกล้มได้ประมาณ 34% 3)
การแก้ไขสายตาที่เหมาะสมและการปรับปรุงสภาพแวดล้อมมีส่วนช่วยในการป้องกันภาวะเปราะบาง โดยการส่งเสริมการออกนอกบ้าน การรักษากิจกรรมทางกาย และการมีส่วนร่วมทางสังคม 5)
สายตายาวตามอายุ (ความสามารถในการปรับโฟกัสลดลง) เริ่มต้นประมาณอายุ 40 ปี และสามารถแก้ไขได้ด้วยแว่นอ่านหนังสือหรือเลนส์โปรเกรสซีฟในการประเมินภาวะเปราะบาง การรวมรายการตรวจสอบพื้นฐานของกระทรวงสาธารณสุข แรงงาน และสวัสดิการ เข้ากับการประเมินการทำงานของสายตาทางจักษุวิทยา ช่วยให้เข้าใจการทำงานของชีวิตและการทำงานของสายตาไปพร้อมกันได้ง่ายขึ้น 12)
เมื่ออายุมากขึ้น การมองเห็น ความไวต่อคอนทราสต์ การปรับตัวในที่มืด การมองเห็นสามมิติ และลานสายตาจะลดลง และภาวะที่ส่งผลต่อกิจวัตรประจำวัน คุณภาพชีวิต และความเสี่ยงในการหกล้ม เรียกว่า “การทำงานของสายตาลดลงตามอายุ” การทำงานของสายตาที่ลดลงนี้ไม่ใช่แค่ “มองไม่ชัด” เท่านั้น แต่ยังเป็นสาเหตุหลักประการหนึ่งของการล่มสลายของสุขภาพกาย จิตใจ และสังคมของผู้สูงอายุ (ภาวะเปราะบาง)
ภาวะเปราะบาง (frailty) เป็นแนวคิดที่หมายถึงสภาวะความอ่อนแอในผู้สูงอายุ ในแบบจำลองฟีโนไทป์ที่เสนอโดย Fried และคณะ (เกณฑ์ Fried) สภาวะที่เข้าเกณฑ์ 3 ใน 5 ข้อต่อไปนี้ขึ้นไป ถูกกำหนดให้เป็นภาวะเปราะบาง และ 1-2 ข้อเป็นภาวะก่อนเปราะบาง 1)
น้ำหนักลด : การลดน้ำหนักโดยไม่ได้ตั้งใจ 4.5 กิโลกรัมขึ้นไปต่อปี หรือ 5% ขึ้นไปของน้ำหนักตัวความรู้สึกเหนื่อยล้า : อาการที่รู้สึกได้เอง เช่น “รู้สึกขี้เกียจทำอะไร”การลดลงของกิจกรรมทางกาย : กิจกรรมเช่นการเดินน้อยกว่า 150 กิโลแคลอรีต่อสัปดาห์ความเร็วในการเดินลดลง : ความเร็วในการเดินปกติต่ำกว่า 0.8 เมตร/วินาทีแรงบีบมือลดลง : น้อยกว่า 26 กก. สำหรับผู้ชาย น้อยกว่า 18 กก. สำหรับผู้หญิง
ผู้สูงอายุที่มีความบกพร่องทางการมองเห็น มีความเสี่ยงต่อภาวะเปราะบางสูงกว่าผู้สูงอายุที่มีสุขภาพดี 2-3 เท่า2) การลดลงของการทำงานทางการมองเห็น ไม่ใช่ปัญหาเฉพาะที่ เช่น “มองไม่ชัด” แต่ก่อให้เกิดลูกโซ่ของการหกล้ม การหลีกเลี่ยงการออกนอกบ้าน การแยกตัวทางสังคม และการลดลงของการรู้คิด ซึ่งเป็นประตูสู่ภาวะเปราะบาง
ความชุกของความบกพร่องทางการมองเห็น เพิ่มขึ้นอย่างรวดเร็วในผู้ที่มีอายุมากกว่า 75 ปี ความบกพร่องทางการมองเห็น เป็นปัจจัยเสี่ยงอิสระที่ได้รับการยอมรับสำหรับการหกล้ม3) และข้อมูลจากการทดลองแบบสุ่มที่มีกลุ่มควบคุมแสดงให้เห็นว่าการผ่าตัดต้อกระจก ในตาข้างแรกช่วยลดความเสี่ยงในการหกล้มได้ 34%3)
Q
การมองเห็นที่ลดลงตามอายุเป็นสิ่งที่หลีกเลี่ยงไม่ได้หรือไม่?
A
สายตายาวตามอายุ (ความสามารถในการปรับโฟกัสลดลง) เริ่มต้นประมาณอายุ 40 ปีเนื่องจากการแข็งตัวของเลนส์ตา และการดำเนินไปเป็นสิ่งที่หลีกเลี่ยงไม่ได้ อย่างไรก็ตาม การทำงานของการมองเห็น สามารถชดเชยได้ด้วยแว่นอ่านหนังสือ เลนส์โปรเกรสซีฟ หรือคอนแทคเลนส์มัลติโฟกัส การมองเห็น ที่ลดลงจากต้อกระจก ก็สามารถปรับปรุงได้อย่างมีนัยสำคัญด้วยการสลายต้อกระจก ด้วยคลื่นเสียงความถี่สูงและการใส่เลนส์แก้วตาเทียม ซึ่งคาดว่าจะช่วยลดความเสี่ยงในการหกล้มได้ บ่อยครั้งที่ปัญหาไม่ได้อยู่ที่การลดลงของการทำงานของการมองเห็น เอง แต่อยู่ที่การขาดการแก้ไขหรือการรักษาที่เหมาะสม
การเปลี่ยนแปลงการทำงานของการมองเห็น ตามอายุแบ่งออกเป็น 7 หมวดหมู่หลัก
สายตายาวตามอายุ (ความสามารถในการปรับโฟกัสลดลง)
อ่านตัวอักษรระยะใกล้ได้ยาก : เนื่องจากเลนส์ตาสูญเสียความยืดหยุ่น จึงไม่สามารถโฟกัสในระยะใกล้ได้
ถือสมาร์ทโฟนห่างออกไป : พฤติกรรมการยืดแขนเพื่อมองเห็นชัดในระยะใกล้เพิ่มขึ้น
ความเร็วในการอ่านลดลง : อาการล้าตา เกิดขึ้นได้ง่ายเมื่อทำงานในระยะใกล้เป็นเวลานาน
ความไวคอนทราสต์ลดลงและอาการตาพร่า
สังเกตขั้นบันไดและสิ่งกีดขวางได้ยาก : แยกแยะได้ยากในสภาพแวดล้อมที่มีคอนทราสต์ต่ำ
มองเห็นไม่ชัดในเวลากลางคืนหรือวันที่มีเมฆมาก : แสงกระเจิงและความไวที่ลดลงรวมกันทำให้ความคมชัดของภาพลดลง
ไฟหน้ารถที่สวนมาทำให้ตาพร่า : อาการตาพร่า เพิ่มขึ้นเนื่องจากแสงกระเจิงที่เพิ่มขึ้นจากต้อกระจก
การปรับตัวในที่มืดล่าช้าและการเปลี่ยนแปลงการมองเห็นสี
เดินในที่มืดได้ยาก : การสร้างโรดอปซินในเซลล์รูปแท่ง ช้าลง ทำให้ใช้เวลาในการปรับตัวในที่มืดนานขึ้น
การเปลี่ยนแปลงการมองเห็น สี : การเหลืองของเลนส์ตาทำให้ความไวต่อคลื่นสั้น (สีน้ำเงิน) ลดลง ทำให้แยกสีขาวและสีน้ำเงินได้ยาก
การแคบลงของลานสายตาและการมองเห็นสามมิติลดลง
มองข้ามสิ่งกีดขวางรอบข้าง : ลานสายตาส่วนปลายแคบลงเนื่องจากต้อหิน และอื่นๆ
ประมาณระยะทางได้ยาก : ความแม่นยำของการมองเห็น ด้วยสองตาลดลงทำให้การมองเห็นสามมิติ เสื่อมลง ทำให้ประเมินความสูงของขั้นบันไดได้ยาก
สะดุดบนบันได : การรวมกันของการมองเห็นสามมิติ ลดลงและความไวคอนทราสต์ลดลงเพิ่มความเสี่ยงต่อการหกล้ม
การทำงานของสายตาที่ลดลงไม่ได้ทำให้เกิดภาวะเปราะบางโดยตรง แต่จะนำไปสู่ภาวะเปราะบางทางร่างกายและสังคมผ่านห่วงโซ่ต่อไปนี้
การหกล้มและกระดูกหัก : การทำงานของสายตาที่ลดลงเป็นปัจจัยเสี่ยงอิสระต่อการหกล้ม3) หลีกเลี่ยงการออกนอกบ้าน → กิจกรรมทางกายลดลง → ภาวะกล้ามเนื้อลีบ (มวลกล้ามเนื้อลดลง) : การหลีกเลี่ยงการออกนอกบ้านเนื่องจากสายตาไม่ดีทำให้การเดินและการเคลื่อนไหวลดลง นำไปสู่กล้ามเนื้ออ่อนแรง5) การแยกตัวทางสังคม → ภาวะซึมเศร้าและการรู้คิดลดลง : มีรายงานความสัมพันธ์ที่มีนัยสำคัญระหว่างความบกพร่องทางประสาทสัมผัสทางการมองเห็น และการได้ยินกับภาวะซึมเศร้าและความวิตกกังวล6)
Q
ทำไมการมองเห็นลดลงจึงเพิ่มความเสี่ยงต่อการหกล้ม?
A
บทบาทสำคัญสองประการของการมองเห็น ในการป้องกันการหกล้มคือ การรับรู้สิ่งกีดขวางและการรักษาสมดุล เมื่อความไวต่อคอนทราสต์ลดลง สิ่งกีดขวางที่มีคอนทราสต์ต่ำจะมองเห็นได้ยาก การตีบของลานสายตาทำให้มองไม่เห็นสิ่งกีดขวางรอบข้าง และการมองเห็น แบบสามมิติที่ลดลงทำให้การตัดสินความลึกและความสูงของสิ่งกีดขวางบกพร่อง การรวมกันของความบกพร่องทางการมองเห็น ทั้งสามนี้ทำให้ความเสี่ยงต่อการหกล้มเพิ่มขึ้นอย่างมีนัยสำคัญ
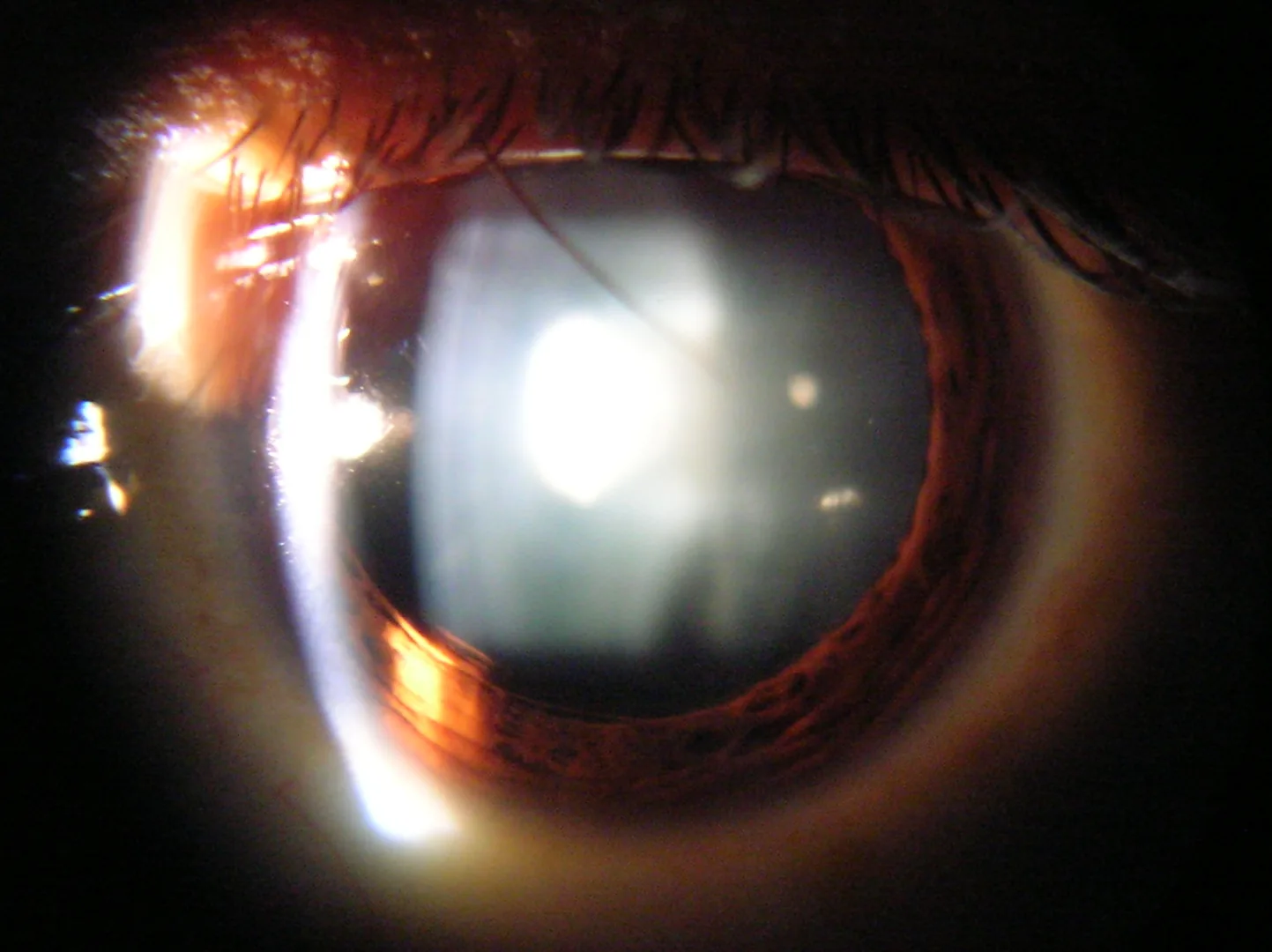
ภาพถ่ายจากกล้องจุลทรรศน์ชนิดกรีด (slit lamp) ต้อกระจกทำให้เลนส์ตาขุ่นมัว เพิ่มการกระจายแสงและแสงจ้า Ahuja R. Slit lamp view of cataract in human eye. 2005. Figure 1. Source ID: commons.wikimedia.org/wiki/File:Slit_lamp_view_of_Cataract_in_Human_Eye.png. License: CC BY-SA 3.0.
ภาพถ่ายส่วนหน้าของดวงตาที่เป็น
ต้อกระจก ด้วยกล้องจุลทรรศน์ชนิดกรีด แสดงให้เห็นความขุ่นสีขาวในนิวเคลียสและคอร์เทกซ์ของเลนส์ และการกระจายแสงเนื่องจากความขุ่น สอดคล้องกับ
ต้อกระจก (การลดลงของความไวต่อคอนทราสต์และการเพิ่มขึ้นของแสงจ้าจากความขุ่นของเลนส์) ที่กล่าวถึงในหัวข้อ “สาเหตุของการเสื่อมสมรรถภาพทาง
การมองเห็น ตามวัย”
การเสื่อมสมรรถภาพทางการมองเห็น ตามวัยเกี่ยวข้องกับการเปลี่ยนแปลงโครงสร้างเฉพาะที่ในดวงตาและการเปลี่ยนแปลงทางระบบประสาททั่วร่างกายตามวัยที่ทำงานร่วมกัน
สาเหตุของสายตายาวตามอายุ : การแข็งตัวของนิวเคลียสเลนส์และการสูญเสียความยืดหยุ่น ร่วมกับการทำงานของกล้ามเนื้อซิลิอารีที่ลดลง ทำให้กำลังการปรับโฟกัสลดลงเป็นเส้นตรงตั้งแต่อายุประมาณ 40 ปี7) ต้อกระจก (ความขุ่น)8) ต้อหิน เซลล์ปมประสาทจอประสาทตา ทำให้ลานสายตาตีบแคบลง ความบกพร่องของลานสายตา ดำเนินไปโดยไม่มีอาการชัดเจน ดังนั้นการตรวจพบตั้งแต่เนิ่นๆ ผ่านการตรวจสุขภาพจึงมีความสำคัญ9) จอประสาทตาเสื่อมตามวัย (AMD )จอประสาทตา (RPE ) และเยื่อบรูค ทำให้การมองเห็น ส่วนกลางลดลงอย่างชัดเจน ในการศึกษาฮิยามะ อุบัติการณ์ใหม่ของ AMD ในระยะเวลา 9 ปีรายงานอยู่ที่ 4.8%10) การปรับตัวในที่มืดช้า : เนื่องจากความหนาแน่นของเซลล์รูปแท่ง ในจอประสาทตา ลดลง และการสร้างโรดอปซิน (สารรับแสง) ใหม่ช้าลงตาแห้ง (การผลิตน้ำตาลดลง)ต่อมไมโบเมียน (MGD ) ตามวัยและการหลั่งน้ำตาที่ลดลงทำให้สมรรถภาพทางการมองเห็น ผันผวน
ความเร็วในการประมวลผลทางการมองเห็น ลดลง : ความสามารถในการประมวลผลข้อมูลของเปลือกสมองลดลงตามอายุ ส่งผลให้เวลาตอบสนองทางการมองเห็น ยาวนานขึ้น15) วงจรอุบาทว์ของภาวะเปราะบาง : ภาวะทุพโภชนาการ → กล้ามเนื้ออ่อนแรง → กิจกรรมทางกายลดลง → ภาวะทุพโภชนาการเพิ่มขึ้น เกิดเป็นวงจรอุบาทว์1) การเสื่อมของสมรรถภาพทางการมองเห็น เป็นตัวกระตุ้นให้เกิดวงจรอุบาทว์นี้
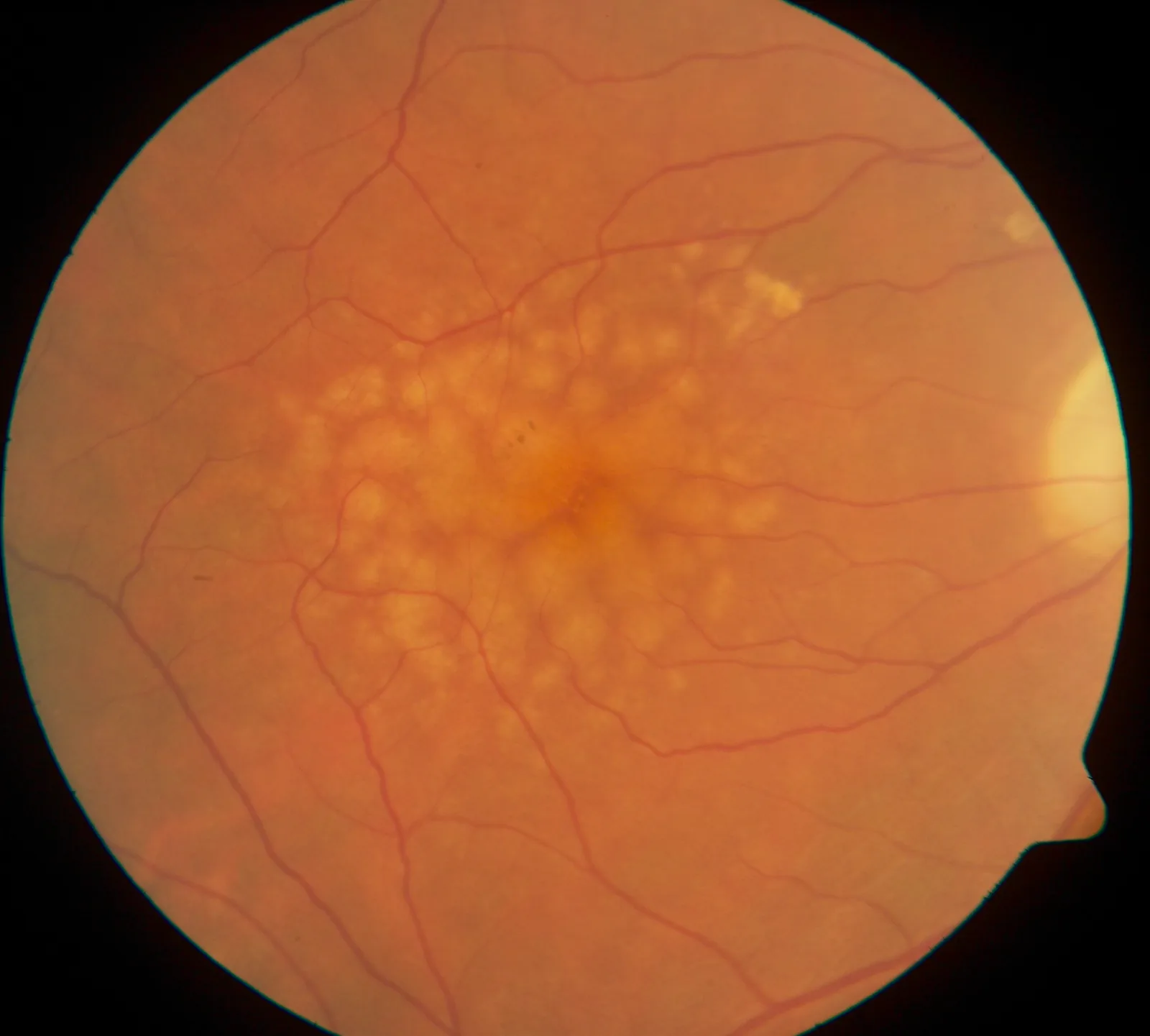
ภาพถ่ายจอประสาทตา พบดรูเซนชนิดอ่อนจำนวนมากกระจายเป็นจุดเล็กๆ สีขาวเหลืองในบริเวณจุดรับภาพ Ipoliker. Fundus image of macular soft drusen, right eye of a 70-year-old male. 2008. Figure 1. Source ID: commons.wikimedia.org/wiki/File:Macular_Soft_Drusen.jpg. License: CC BY-SA 3.0.
ภาพถ่ายจอประสาทตา ข้างขวาของชายอายุ 70 ปี แสดงดรูเซน ชนิดอ่อนสีเหลืองอ่อนถึงขาวจำนวนมากกระจายรอบจุดรับภาพ สอดคล้องกับอาการเริ่มแรกของจอประสาทตา เสื่อมตามอายุ (AMD ) ที่กล่าวถึงในหัวข้อ «การประเมินสมรรถภาพทางการมองเห็น และการคัดกรองภาวะเปราะบาง»
การประเมินการเสื่อมของสมรรถภาพทางการมองเห็น และภาวะเปราะบางดำเนินการโดยผสมผสานการประเมินทางจักษุวิทยาและการประเมินทั่วร่างกาย
รายการประเมิน วิธีการตรวจหลัก วัตถุประสงค์ ความชัดเจนในการมองเห็น (ไกล, กลาง, ใกล้) แผนภูมิวัดสายตา การประเมินพื้นฐานสำหรับสายตายาวตามอายุ ต้อกระจก และ AMD ความไวต่อความแตกต่าง แผนภูมิ Pelli-Robson และอื่นๆ11) การประเมินสมรรถภาพทางการมองเห็น ในชีวิตประจำวันที่ไม่สามารถวัดได้ด้วยแผนภูมิวัดสายตา ลานสายตา เครื่องวัดลานสายตา Humphrey-Goldmann การคัดกรองต้อหิน และโรคทางระบบประสาท แสงจ้า เครื่องวัดแสงจ้า การประเมินแสงกระเจิงจากต้อกระจก การปรับตัวในที่มืด เครื่องวัดการปรับตัวในที่มืด (AdaptDx เป็นต้น) การประเมินการทำงานของเซลล์รูปแท่ง และ AMD ระยะเริ่มต้น การมองเห็นสามมิติ การทดสอบการมองเห็นสามมิติ ด้วยวงแหวน Landolt การประเมินการมองเห็น ด้วยสองตา คุณภาพชีวิตที่เกี่ยวข้องกับการมองเห็น VFQ-2513) การวัดปริมาณผลกระทบต่อการทำงานในชีวิตประจำวัน
แผนภูมิ Pelli-Robson เป็นแผนภูมิที่วัดความคมชัดของตัวอักษรแบบเป็นขั้น และสามารถตรวจพบการลดลงของความไวต่อความคมชัดได้แม้ว่าการทดสอบการมองเห็น จะอยู่ในช่วงปกติ11)
VFQ-25 (แบบสอบถามการทำงานทางการมองเห็น 25 ข้อของสถาบันตาแห่งชาติ) เป็นแบบสอบถามที่ประเมินผลกระทบของการทำงานทางการมองเห็น ต่อชีวิตประจำวันใน 25 ข้อ และใช้กันอย่างแพร่หลายเป็นผลลัพธ์ที่รายงานโดยผู้ป่วยสำหรับโรคตาต่างๆ เช่น ต้อกระจก ต้อหิน และ AMD 13)
รายการตรวจสอบพื้นฐาน ของกระทรวงสาธารณสุข แรงงาน และสวัสดิการ เป็นเครื่องมือคัดกรองเพื่อป้องกันการต้องการการดูแลระยะยาว ประกอบด้วย 25 ข้อที่เกี่ยวข้องกับการเคลื่อนไหว โภชนาการ ช่องปาก การออกไปข้างนอก การหลงลืม ภาวะซึมเศร้า ฯลฯ12) การรวมเข้ากับการประเมินการทำงานทางการมองเห็น ทางจักษุวิทยาจะช่วยให้ตรวจพบการเสื่อมของการทำงานในชีวิตประจำวันที่เกี่ยวข้องกับการมองเห็น ลดลงได้ง่ายขึ้น
Q
จะรู้ได้อย่างไรว่าบุคคลนั้นมีภาวะเปราะบางหรือไม่?
A
แนะนำให้รวมการคัดกรองโดยใช้รายการตรวจสอบพื้นฐานของกระทรวงสาธารณสุข แรงงาน และสวัสดิการ โดยแพทย์ปฐมภูมิ และการประเมินการทำงานทางการมองเห็น (การตรวจวัดสายตา ความไวต่อความคมชัด และลานสายตา) ที่คลินิกจักษุ หากมี 8 ข้อขึ้นไปในรายการตรวจสอบพื้นฐาน ถือว่ามีความเสี่ยงสูงที่จะต้องการการดูแล หากตรวจพบการมองเห็น ลดลง การแทรกแซงเพื่อปรับปรุงการมองเห็น เช่น การผ่าตัดต้อกระจก การแก้ไขสายตาผิดปกติ และการดูแลผู้มีสายตาเลือนราง เป็นขั้นตอนแรกในการป้องกันการหกล้มและภาวะเปราะบาง
การทดลองประเมินความเสี่ยงการหกล้มในผู้สูงอายุ ภาพการประเมินการทำงานของการเดินที่รวมการวัดการทรงตัวและงานด้านความรู้ความเข้าใจ Jeannin S. Expérimentation sur les risques de chute des personnes âgées avec le LBMC. 2022. Figure 1. Source ID: commons.wikimedia.org/wiki/File:Exp%C3%A9rimentation_sur_les_risques_de_chute_des_personnes_%C3%A2g%C3%A9es_avec_le_LBMC.jpg. License: CC BY-SA 4.0.
ภาพจากการทดลองประเมินความเสี่ยงการหกล้มในผู้สูงอายุที่สถาบันชีวกลศาสตร์ LBMC ซึ่งมีการประเมินภารกิจคู่ที่รวมการวัดการทรงตัวและงานด้านความรู้ความเข้าใจพร้อมกัน ซึ่งสอดคล้องกับการลดความเสี่ยงการหกล้มและการประเมินการทำงานทางกายภาพที่กล่าวถึงในหัวข้อ «มาตรการและการป้องกัน (การแก้ไขการทำงานทางการมองเห็น การป้องกันภาวะเปราะบาง)»
โรค/ปัญหา การรักษา/การแทรกแซง ผลการป้องกันภาวะเปราะบาง สายตายาวตามอายุ แว่นอ่านหนังสือ เลนส์โปรเกรสซีฟ คอนแทคเลนส์หลายระยะ การรักษาคุณภาพชีวิตผ่านการอ่านและการรับข้อมูล ต้อกระจก การสลายต้อด้วยคลื่นเสียง ความถี่สูง + การใส่เลนส์แก้วตาเทียม (IOL )ลดความเสี่ยงการหกล้ม 34% ในตาข้างแรก3) ต้อหิน ลดความดันลูกตา (ยาหยอด เลเซอร์ ผ่าตัด)9) ลดความเสี่ยงการหกล้มโดยการรักษาลานสายตา จอประสาทตา เสื่อมตามอายุ (ชนิดเปียก)การฉีดยา anti-VEGF เข้าแก้วตา (ranibizumab, aflibercept ฯลฯ) การรักษาหรือฟื้นฟูการมองเห็น ส่วนกลาง ตาแห้ง น้ำตาเทียม ยาหยอดกรดไฮยาลูโรนิก diquafosol sodium 3% วันละ 6 ครั้ง การทำให้การมองเห็น คงที่ การมองเห็น เลือนรางสำนักงานให้คำปรึกษาท้องถิ่นและสถานที่สนับสนุน14) การประสานงานเพื่อการพึ่งพาตนเองในชีวิตประจำวัน
การปรับปรุงแสงสว่าง : การรักษาความสว่างในห้องและทางเดินให้อยู่ที่ 300 ลักซ์ขึ้นไป ช่วยชดเชยการลดลงของความไวต่อคอนทราสต์และลดความเสี่ยงในการหกล้มเทปคอนทราสต์ : การติดเทปที่จมูก (มุม) ของบันได ช่วยให้ผู้สูงอายุที่มีการตีบแคบของลานสายตาหรือความไวต่อคอนทราสต์ลดลง สามารถรับรู้ความแตกต่างของระดับได้ง่ายขึ้นเสื่อกันลื่น : วางในห้องน้ำ อ่างล้างหน้า และบริเวณที่เปียกชื้น เพื่อลดความเสี่ยงในการหกล้ม
การปรับสภาพแวดล้อมต่อไปนี้เป็นมาตรการป้องกันการหกล้มที่ผู้สูงอายุที่มีความบกพร่องทางการมองเห็น สามารถทำได้ที่บ้าน
เพิ่มความสว่างในทางเดินและบันได (ไฟเซนเซอร์ตรวจจับความเคลื่อนไหวสะดวก)
ติดเทปคอนทราสต์สีเหลืองหรือสีขาวที่จมูกบันได
ติดตั้งราวจับในบริเวณที่มีระดับต่างกัน เช่น ทางเข้าและห้องน้ำ
เก็บสิ่งกีดขวางบนพื้น เช่น ของตกแต่งและสายไฟ
ตรวจสอบค่าเลนส์แว่นตาเป็นประจำ และปรับปรุงหากไม่เหมาะสมอีกต่อไป
การสั่งจ่ายการออกกำลังกายอย่างกระตือรือร้นหลังการแก้ไขสายตามีประสิทธิภาพในการป้องกันภาวะเปราะบาง การเดินและการฝึกการทรงตัว (เช่น ไทชิ โยคะ) มีรายงานว่ามีประสิทธิภาพในการป้องกันการหกล้ม3) การปรับปรุงการทำงานของการมองเห็น ช่วยเพิ่มความถี่ในการออกนอกบ้าน และเมื่อส่งเสริมการมีส่วนร่วมทางสังคม จะนำไปสู่การป้องกันภาวะกล้ามเนื้อลีบ (การลดลงของมวลกล้ามเนื้อ) และการเสื่อมถอยของความรู้ความเข้าใจ5)
Q
ความเสี่ยงในการหกล้มลดลงหลังการผ่าตัดต้อกระจกหรือไม่?
A
ใช่ ลดลง ในการทดลองแบบสุ่มและมีกลุ่มควบคุม (RCT) โดย Harwood และคณะ ความเสี่ยงในการหกล้มลดลง 34% ในผู้หญิงสูงอายุที่ได้รับการผ่าตัดต้อกระจก ตาข้างแรก3) ในการผ่าตัดตาข้างที่สอง RCT โดย Foss และคณะ การทำงานของการมองเห็น และสถานะสุขภาพดีขึ้น แต่อัตราการหกล้มลดลง 32% ไม่มีนัยสำคัญทางสถิติ และถือว่าผลไม่แน่นอน4)
เลนส์ตาจะเกิดการแข็งตัวของนิวเคลียส เปลี่ยนเป็นสีเหลือง และสูญเสียความยืดหยุ่นตามอายุ 8) การแข็งตัวของนิวเคลียสเกิดจากการออกซิเดชันของโปรตีนคริสตัลลินและการสร้างพันธะข้าม ส่งผลให้เกิดการกระเจิงแสงเพิ่มขึ้น (แสงจ้าและความคมชัดลดลง) และสูญเสียความสามารถในการปรับโฟกัส (สายตายาวตามอายุ ) การเปลี่ยนเป็นสีเหลืองทำให้การดูดซับแสงความยาวคลื่นสั้นเพิ่มขึ้น ซึ่งแสดงออกเป็นการมองเห็น สีน้ำเงินลดลง
การทำงานของต่อมไมโบเมียน ที่ลดลง (MGD ) และการฝ่อของต่อมน้ำตาที่เกี่ยวข้องกับอายุทำให้คุณภาพและปริมาณของน้ำตาลดลง 7) ทำให้ชั้นน้ำตาไม่เสถียร ส่งผลให้การมองเห็น ผันผวน ภาวะตาแห้ง พบได้บ่อยในผู้สูงอายุและเป็นสาเหตุหลักของความผันผวนของการมองเห็น
ความหนาแน่นของเซลล์รูปแท่ง (เซลล์รับแสง สำหรับการมองเห็น ในเวลากลางคืนและในที่มืด) ลดลงตามอายุ และความเร็วในการสร้างโรดอปซิน (สารสีที่ใช้ในการมองเห็น ) ก็ช้าลง ส่งผลให้เวลาที่ต้องใช้ในการปรับตัวในที่มืด (การปรับจากที่สว่างไปยังที่มืด) ยาวนานขึ้น ทำให้การเดินในเวลากลางคืนเป็นเรื่องยาก เซลล์รูปกรวย (สำหรับการมองเห็น ในเวลากลางวันและสี) ก็ได้รับผลกระทบจากอายุเช่นกัน โดยความไวต่อคอนทราสต์ความถี่สูงลดลง
ความเร็วในการประมวลผลทางการมองเห็น จากจอประสาทตา ไปยังคอร์เทกซ์การมองเห็น ของสมอง (กลีบท้ายทอย) ลดลงตามอายุ 15) เวลาที่สมองใช้ในการประมวลผลสัญญาณจากตา (เวลาตอบสนองทางการมองเห็น ) ยาวนานขึ้น ทำให้การตอบสนองอย่างรวดเร็วต่อวัตถุที่เคลื่อนไหวเป็นเรื่องยาก ซึ่งสัมพันธ์กับความเสี่ยงในการหกล้ม
วงจรอุบาทว์ของความเปราะบางก่อตัวเป็น “ภาวะทุพโภชนาการ → กล้ามเนื้ออ่อนแรง → กิจกรรมลดลง → ภาวะทุพโภชนาการเพิ่มเติม” 1) การมองเห็น ที่ลดลงเข้ามาแทรกแซงวงจรนี้ผ่านหลายเส้นทาง การลดลงของกิจกรรมทางกายเนื่องจากการหลีกเลี่ยงการออกนอกบ้านนำไปสู่ภาวะกล้ามเนื้อลีบ (มวลกล้ามเนื้อโครงร่างและความแข็งแรงลดลง) เพิ่มความเสี่ยงต่อการหกล้ม กระดูกหัก และต่อมากลายเป็นผู้ป่วยติดเตียง ความบกพร่องทางการมองเห็น ยังเป็นตัวทำนายที่แข็งแกร่งของความเปราะบางทางสังคม 2)
เนื้อหาต่อไปนี้รวมถึงสิ่งที่อยู่ในระยะการวิจัยหรือกำลังพัฒนา บางอย่างอาจยังไม่ใช่การรักษาหรือการตรวจมาตรฐานที่มีอยู่ในสถานพยาบาลทั่วไปในปัจจุบัน ดังนั้นโปรดปรึกษาแพทย์ผู้รักษาก่อนตัดสินใจ
การผ่าตัดต้อกระจก และการทำงานของสมอง : ในการศึกษา cohort ระดับชาติของไต้หวันโดย Tsai และคณะ มีรายงานว่าความเสี่ยงในการเกิดภาวะสมองเสื่อมลดลงอย่างมีนัยสำคัญในผู้สูงอายุที่ได้รับการผ่าตัดต้อกระจก 16) ซึ่งบ่งชี้ว่าการปรับปรุงการมองเห็น อาจมีส่วนช่วยในการปกป้องการทำงานของสมองการประเมินการทำงานของสายตาโดยใช้ AI ช่วย : การวิเคราะห์ภาพถ่ายจอประสาทตา ด้วยการเรียนรู้ของเครื่องและการเรียนรู้เชิงลึกกำลังพัฒนา ช่วยในการตรวจพบ AMD เบาหวานขึ้นจอตา และต้อหิน ได้ตั้งแต่ระยะแรก และเพิ่มประสิทธิภาพในการคัดกรองการเสื่อมของการทำงานของสายตาวิวัฒนาการของเลนส์แก้วตาเทียม แบบหลายจุด : ด้วยเลนส์แบบหลายจุดและเลนส์แบบขยายระยะโฟกัส (EDOF ) สมัยใหม่ ทำให้ผลการแก้ไขสายตายาวตามอายุ หลังการผ่าตัดต้อกระจก ดีขึ้น และการพึ่งพาแว่นตาหลังผ่าตัดลดลงอย่างมากการนำการประเมินทางจักษุวิทยาเข้าสู่การดูแลสุขภาพชุมชนแบบองค์รวม : ได้เริ่มมีความคิดริเริ่มในการบูรณาการการประเมินการทำงานของสายตาเข้ากับกระบวนการประเมินความเปราะบางแบบองค์รวมในผู้สูงอายุ และการเชื่อมโยงระหว่างรายการตรวจสอบพื้นฐานของกระทรวงสาธารณสุข แรงงาน และสวัสดิการ กับการคัดกรองทางจักษุวิทยาได้รับการยอมรับว่าเป็นประเด็นในการดูแลสุขภาพชุมชนแบบองค์รวม12) การพัฒนาระบบการดูแลผู้มีสายตาเลือนราง : ตามข้อมูลจาก Smart Site ของสมาคมจักษุแพทย์ญี่ปุ่น ได้มีการเผยแพร่เอกสารแผ่นพับที่เชื่อมโยงสำนักงานให้คำปรึกษาในท้องถิ่นและสถานดูแลผู้มีสายตาเลือนราง และสามารถใช้เพื่อเชื่อมโยงคลินิกจักษุกับหน่วยงานสนับสนุนในท้องถิ่น14)
Fried LP, Tangen CM, Walston J, et al. Frailty in older adults: evidence for a phenotype. J Gerontol A Biol Sci Med Sci. 2001;56(3):M146-M156.
Swenor BK, Lee MJ, Varadaraj V, et al. Aging with vision loss and its impact on physical, cognitive, psychological, and social outcomes. Annu Rev Vis Sci. 2020;6:161-180.
Harwood RH, Foss AJ, Osborn F, et al. Falls and health status in elderly women following first eye cataract surgery: a randomised controlled trial. Br J Ophthalmol. 2005;89(1):53-59.
Foss AJ, Harwood RH, Osborn F, et al. Falls and health status in elderly women following second eye cataract surgery: a randomised controlled trial. Age Ageing. 2006;35(1):66-71.
Chen SP, Bhattacharya J, Bhattacharya S. Multi-dimensional impact of serious eye disease in older adults. Am J Ophthalmol. 2014;157(3):686-693.
Cosh S, Von Hanno T, Helmer C, et al. The association amongst visual, hearing, and dual sensory loss with depression and anxiety over 6 years: the Tromsø Study. Int J Geriatr Psychiatry. 2018;33(4):598-605.
Andersen GJ. Aging and vision: changes in function and performance from optics to perception. Wiley Interdiscip Rev Cogn Sci. 2012;3(3):403-410.
Asbell PA, Dualan I, Mindel J, et al. Age-related cataract. Lancet. 2005;365(9459):599-609.
日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126(2):85-177.
Yasuda M, Kiyohara Y, Hata Y, et al. Nine-year incidence and risk factors for age-related macular degeneration in a defined Japanese population: the Hisayama Study. Ophthalmology. 2009;116(11):2135-2140.
Pelli DG, Robson JG, Wilkins AJ. The design of a new letter chart for measuring contrast sensitivity. Clin Vis Sci. 1988;2(3):187-199.
厚生労働省. 介護予防マニュアル改訂版. 2012. URL: https://www.mhlw.go.jp/topics/2009/05/tp0501-1.html
Mangione CM, Lee PP, Gutierrez PR, et al. Development of the 25-item National Eye Institute Visual Function Questionnaire. Arch Ophthalmol. 2001;119(7):1050-1058.
日本眼科医会. スマートサイト関連情報. URL: https://www.gankaikai.or.jp/info/detail/SmartSight.html
Owsley C. Aging and vision. Vision Res. 2011;51(13):1610-1622.
Tsai DC, Lin HY, Chen SP. Cataract surgery and the risk of dementia: a nationwide population-based study. Curr Eye Res. 2021;46(1):41-48.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต