眼輪匝肌肌纖維顫搐(良性跳動)
症狀:單眼下眼瞼跳動
特徵:僅眼輪匝肌的侷限部位活動,不會導致睜眼困難
病程:數天至數週內自然消退。去除誘發因素可預期早期改善

眼皮跳動(眼輪匝肌肌纖維顫搐)是眼輪匝肌相對緩慢的、如蟲蠕動的不隨意運動。由顏面神經功能亢進引起,是痙攣性眼病中最常見的情況。多發生於下眼瞼顳側,常伴隨不適感。大多數為良性,透過改善生活習慣可自然痊癒。
另一方面,眼皮跳動也可能隱藏著原發性眼瞼痙攣或偏側面肌痙攣等更嚴重的疾病。這些疾病與眼輪匝肌肌纖維顫搐的病理不同,需要適當的診斷和治療。
眼輪匝肌肌纖維顫搐可發生於任何年齡和性別。原發性眼瞼痙攣的盛行率約為每10萬人16~133人1),多見於中老年女性。偏側面肌痙攣的盛行率約為每10萬人10人2)。原發性眼瞼痙攣為慢性進行性,最初5年內症狀進展,之後多趨於穩定。10%的患者痙攣會緩解,而15%會發展為功能性失明。
眼皮跳動有多種原因,準確的鑑別直接關係到治療方案的選擇。
| 疾病 | 典型表現 | 重要特徵 |
|---|---|---|
| 眼輪匝肌肌纖維顫搐 | 單眼、下眼瞼跳動 | 疲勞、壓力、咖啡因加重。良性。多可自癒 |
| 原發性眼瞼痙攣 | 雙眼、強制性閉眼發作 | 中老年女性。伴有眉毛下垂。慢性進行性 |
| 偏側面肌痙攣 | 單側、從眼瞼擴散到口角 | 同步性痙攣。睡眠中持續 |
| 抽動 | 兒童及青少年 | 隨意性眼瞼上下運動。心因性 |
| 梅傑氏症候群 | 眼瞼痙攣 + 面部及口腔肌張力不全 | 肉毒桿菌毒素治療對象 |
眼輪匝肌肌纖維顫搐發生在單眼眼輪匝肌的侷限部位,與原發性眼瞼痙攣不同,不伴有同步的眉毛下沉。原發性眼瞼痙攣是雙側性的,常伴有頻繁眨眼、畏光和眼乾感。在明亮處、疲勞或閱讀時加重,在暗處、睡眠或按壓眉毛區域(感覺詭計)時減輕。半邊顏面痙攣初期從下眼瞼開始,逐漸擴散到整個表情肌。
眼輪匝肌肌纖維顫搐(良性跳動)
症狀:單眼下眼瞼跳動
特徵:僅眼輪匝肌的侷限部位活動,不會導致睜眼困難
病程:數天至數週內自然消退。去除誘發因素可預期早期改善
原發性眼瞼痙攣(需就診)
症狀:雙眼強制性閉眼發作反覆出現
特徵:伴有眉毛下垂,慢性進行性,自然痊癒罕見
病程:A型肉毒桿菌毒素注射對90%有效。需要定期治療
半邊顏面痙攣(需專科就診)
症狀:從單側眼瞼向口角和表情肌擴散的痙攣
特徵:睡眠中也持續。需要MRI/MRA確認血管壓迫
病程:肉毒桿菌毒素是首選。MVD有望根治
首先看眼科。如果是眼輪匝肌肌纖維顫搐,可以獲得改善生活習慣的建議。如果懷疑眼瞼痙攣或半邊顏面痙攣,可能會被轉診到神經內科或神經外科。特別是對於需要雙眼閉眼發作、痙攣波及口角或透過MRI進行腦部詳細檢查的病例,需要與眼科協作的專業診療體系。
眼輪匝肌肌纖維顫搐是由於顏面神經功能亢進引起的,大多數情況下由一過性誘發因素導致。少數情況下可能存在腦橋病變,但日常遇到的大多數病例是由於生活習慣問題所致。
透過身心休息通常可以緩解,有時也會使用鎮靜藥物。以下自我護理措施是基礎。
多數情況下,透過改善生活習慣,症狀會在數天至數週內自然消退。但如果持續2~3週以上或症狀波及雙眼,建議就診眼科。
咖啡因過量是眼輪匝肌肌束顫動的誘因之一,限制攝取可能改善症狀3)。但原因往往是多方面的,同時處理睡眠不足、壓力、眼疲勞等也很重要。限制咖啡因後1~2週仍無改善或症狀加重時,請就診眼科。
出現以下跡象時,可能不是單純的眼輪匝肌肌束顫動,而是需要更專業診療的疾病。
| 症狀 | 疑似疾病 | 建議處理 |
|---|---|---|
| 雙眼均跳動或出現閉瞼發作 | 良性原發性眼瞼痙攣 | 就診眼科(早期) |
| 眼瞼跳動擴散到嘴角或臉頰 | 半側顏面痙攣 | 眼科→神經外科;需做MRI/MRA |
| 持續2~3週以上 | 眼瞼痙攣/繼發性痙攣 | 眼科就診 |
| 畏光嚴重或睜眼困難 | 原發性眼瞼痙攣 | 眼科就診(早期) |
| 伴有眼睛紅或疼痛 | 反射性眼瞼痙攣(如角膜炎等) | 眼科就診(儘快) |
| 開始服藥後出現 | 藥物性眼瞼痙攣 | 諮詢處方醫師或眼科醫師 |
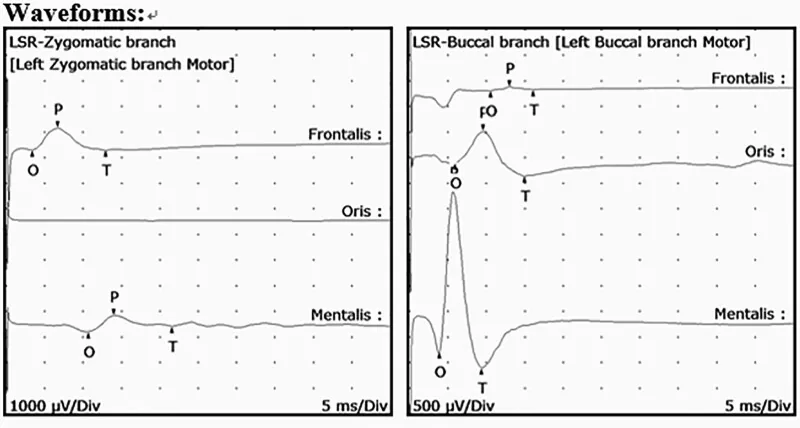
瞬目測試對診斷原發性眼瞼痙攣很有用4)。通過快速瞬目測試(持續10-30秒輕快眨眼)、輕柔瞬目測試(檢查隨意眨眼時眉毛動是否導致眨眼不能)和強力瞬目測試(反覆強力閉眼後檢查睜眼是否困難)三個階段評估嚴重程度。原發性眼瞼痙攣時,快速和輕柔眨眼變得不規則,最終睜眼困難或不能。
診斷半側顏面痙攣時,通過反覆強力閉眼、嘴角側拉等動作確認眼瞼部和口角部出現同步痙攣,並通過MRI/MRA確認後顱窩的壓迫原因(基底動脈、小腦前下動脈、腫瘤、動脈瘤等)。
繼發性眼瞼痙攣包括帕金森病、進行性核上性麻痺等錐體外系疾病,長期使用精神藥物,以及角膜炎、眼瞼炎、內翻、虹膜炎等眼部局部刺激性病變引起的反射性眼瞼痙攣。局部治療是否改善也有助於鑑別。
| 疾病 | 首選治療 | 輔助/手術治療 |
|---|---|---|
| 眼輪匝肌肌纖維顫搐 | 身心休息、改善生活習慣 | 鎮靜藥(罕見) |
| 原發性眼瞼痙攣 | A型肉毒桿菌毒素皮下注射 | 遮光眼鏡、夾鼻眼鏡、顏面神經部分切除術、眼輪匝肌切除術 |
| 半側顏面痙攣 | A型肉毒桿菌毒素注射 | 後顱窩神經血管減壓術(MVD)(根治性) |
| Meige症候群 | A型肉毒桿菌毒素注射 | 深部腦刺激術(研究階段) |
A型肉毒桿菌毒素抑制神經末梢乙醯膽鹼釋放,使過度收縮的眼輪匝肌放鬆。A型肉毒桿菌毒素皮下注射治療原發性眼瞼痙攣的有效率為90%。注射後2-3天開始見效,持續3-4個月,因此需要定期重複注射。少數患者產生A型肉毒桿菌毒素阻斷抗體時,可使用F型毒素,但F型持續時間更短。長期安全性與有效性已廣泛證實5)。
對於半側顏面痙攣,肉毒桿菌毒素治療也是一線選擇,透過定期注射控制症狀。根治性治療方面,後顱窩神經血管減壓術(MVD)效果顯著,可望長期消除症狀6)。
可能使用勞拉西泮、氯硝西泮、苯海索(均為仿單標示外使用)。但效果個體差異大,反應率僅約15%。需要與有經驗的神經內科醫師合作。
當肉毒桿菌毒素無效或效果不佳時,可考慮顏面神經部分切除術(Reynold法)或眼輪匝肌切除術(Anderson法、protractor myectomy)。外科治療是在充分嘗試肉毒桿菌毒素治療後的選擇。
A型肉毒桿菌毒素注射有註冊醫師制度,部分眼科機構可以進行。有些機構可能需要轉診,因此請先諮詢您的眼科醫師。在診斷和評估眼瞼痙攣嚴重程度後,可能會被轉診到能夠進行肉毒桿菌毒素注射的專業機構。
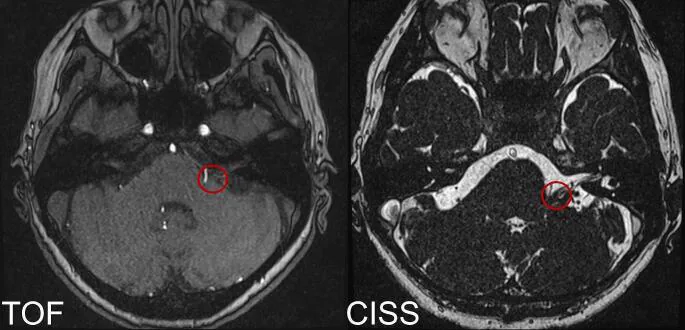
直接原因是顏面神經功能亢進,導致眼輪匝肌局部區域過度放電。雖然有腦橋病變的報告,但日常遇到的大多數病例是由於疲勞、壓力、咖啡因等一過性因素引起。當神經肌肉接頭的過度興奮消退後,症狀會自然消失。
被歸類為局部肌張力不全,推測與基底核功能障礙有關。正常眨眼時,眼瞼前牽肌群(眼輪匝肌、皺眉肌、鼻根肌)和後牽肌群(提上眼瞼肌、額肌)同時受到抑制。而在原發性眼瞼痙攣中,這兩個肌群之間的相互抑制機制喪失。結果,閉瞼肌間歇性或持續性地過度收縮,導致反覆不自主閉眼。也有報告與多巴胺系統功能異常有關7)。
提出了以下三種藥理學假說:
這些假說為藥物治療(勞拉西泮、氯硝西泮、苯海索)的選擇提供了依據。
在後顱窩,基底動脈或小腦前下動脈等血管,罕見情況下腫瘤或動脈瘤壓迫顏面神經或橋腦。這種持續的機械刺激被認為會引起顏面神經異常放電,透過神經內的短路(突觸外傳遞)導致同步性痙攣。透過腦幹影像學檢查(MRI/MRA)識別壓迫血管是診斷的關鍵。
DaxibotulinumtoxinA(注射用DaxibotulinumtoxinA)是一種使用肽賦形劑的新型A型肉毒桿菌毒素製劑,預期持續時間延長(約6個月)。針對頸部肌張力障礙的第二期試驗顯示了劑量依賴性療效8),其在眼瞼痙攣中的應用研究也在進行中。
針對難治性肌張力障礙的深部腦刺激研究正在推進。針對視丘腹口側核(Vo核)的立體定位毀損術(視丘毀損術)在回顧性研究中報告了對包括手部肌張力障礙在內的局部肌張力障礙具有高長期有效率9)。DBS在眼瞼痙攣中的應用目前有限,但作為難治性病例的選擇仍在研究中。
針對半側顏面痙攣的微血管減壓術(MVD)是一種長期成功率高的根治性治療6),內視鏡輔助下的MVD正朝著微創化發展。使用內視鏡可以擴大橋小腦角區域的視野,並提高識別壓迫血管的準確性10)。
眼瞼痙攣和半側顏面痙攣不僅導致視覺功能障礙,還會引起工作困難、社交恐懼、憂鬱症狀等廣泛的生活品質損害。多職種團隊醫療(眼科、神經內科、神經外科、精神科、復健科)的有效性已被指出11),建立支持患者回歸社會和提升日常生活品質的體系是一項挑戰。