
หนังตาหย่อนยาน (Dermatochalasis)
1. ภาวะหนังตาหย่อนยาน (Dermatochalasis) คืออะไร
หัวข้อที่มีชื่อว่า “1. ภาวะหนังตาหย่อนยาน (Dermatochalasis) คืออะไร”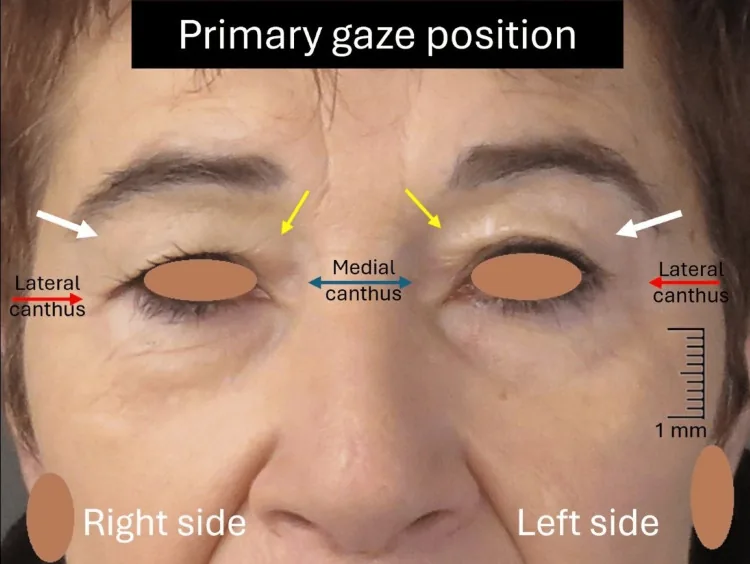
ภาวะหนังตาหย่อนยาน (dermatochalasis) คือโรคที่ผิวหนังส่วนเกินของหนังตาบนห้อยลงมาเกินขอบตา แม้ว่า MRD-1 (ระยะสะท้อนแสงจากกระจกตาถึงขอบหนังตาบน) จะมีค่าตั้งแต่ 3.5 มม. ขึ้นไป กล่าวคือไม่มีภาวะหนังตาตก โรคนี้เรียกอีกอย่างว่า “ผิวหนังหย่อนยาน” 12
ค่า MRD-1 ปกติคือ 3.5–5.5 มม. การที่ค่านี้ยังคงปกติเป็นจุดแยกที่สำคัญจากภาวะหนังตาตก 1
การจำแนกประเภท
หัวข้อที่มีชื่อว่า “การจำแนกประเภท”ภาวะหนังตาหย่อนยานแบ่งออกเป็น 2 ประเภทหลักตามการมีหรือไม่มีภาวะหนังตาตกร่วม
| ประเภท | ลักษณะ | MRD-1 |
|---|---|---|
| ชนิดเดี่ยว | มีผิวหนังส่วนเกินเท่านั้น การทำงานของกล้ามเนื้อลืมตาปกติ | ≥ 3.5 มม. |
| ชนิดร่วมกับหนังตาตก | มีผิวหนังส่วนเกินร่วมกับ MRD-1 ลดลงและการทำงานของกล้ามเนื้อลืมตาลดลง | < 3.5 มม. |
ในผู้สูงอายุ มักพบชนิดที่ร่วมกับหนังตาตกมากกว่าชนิดเดี่ยว เนื่องจากมีผิวหนังส่วนเกินและการทำงานของกล้ามเนื้อลืมตาลดลงร่วมกัน จึงสำคัญที่จะประเมินทั้งสองอย่างอย่างแม่นยำในขณะตรวจ
ระบาดวิทยา
หัวข้อที่มีชื่อว่า “ระบาดวิทยา”พบได้บ่อยในฐานะการเปลี่ยนแปลงตามวัย ผิวหนังเปลือกตาจะบางลงและสูญเสียความยืดหยุ่นตามอายุ เมื่อรวมกับการดึงรั้งจากแรงโน้มถ่วงอย่างต่อเนื่อง ทำให้เกิดผิวหนังส่วนเกิน ในผู้สูงอายุมักพบร่วมกับหนังตาตก ข้อมูลทางระบาดวิทยาโดยละเอียดเกี่ยวกับความชุกและการกระจายตามอายุยังมีจำกัด
ในภาวะหนังตาหย่อนคล้อย MRD-1 จะคงอยู่ที่ 3.5 มม. ขึ้นไป โดยมีเพียงผิวหนังส่วนเกินที่หย่อนคล้อยพาดผ่านขอบเปลือกตา ส่วนหนังตาตกคือภาวะที่ MRD-1 น้อยกว่า 3.5 มม. ซึ่งมีสาเหตุหลักจากการทำงานของกล้ามเนื้อลืมตาลดลง อย่างไรก็ตาม ในผู้สูงอายุมักพบทั้งสองภาวะร่วมกัน การวัด MRD-1 โดยกดคิ้วขณะตรวจจึงมีความสำคัญในการแยกแยะทั้งสองภาวะ
2. อาการหลักและอาการแสดงทางคลินิก
หัวข้อที่มีชื่อว่า “2. อาการหลักและอาการแสดงทางคลินิก”อาการทางหน้าที่
หัวข้อที่มีชื่อว่า “อาการทางหน้าที่”- การแคบลงของลานสายตาส่วนบน: ผิวหนังส่วนเกินที่บดบังบริเวณรูม่านตาทำให้เกิดการบกพร่องของลานสายตา ส่งผลให้มองไม่เห็นขั้นบันไดในชีวิตประจำวัน หรือมีปัญหาในการอ่านหนังสือและการทำงานคอมพิวเตอร์3
- ความรู้สึกหนักของเปลือกตา: น้ำหนักของผิวหนังส่วนเกินทำให้เกิดความเมื่อยล้าเมื่อลืมตา อาการมักแย่ลงเมื่ออ่านหนังสือหรือทำงานเป็นเวลานาน
- อาการปวดบ่าและหน้าผาก: การยกคิ้วชดเชยทำให้กล้ามเนื้อหน้าผากหดตัวต่อเนื่อง ส่งผลให้เกิดอาการปวดบ่า ปวดคอและไหล่ และปวดศีรษะแบบตึงเครียดบริเวณหน้าผาก4
อาการทางผิวหนัง
หัวข้อที่มีชื่อว่า “อาการทางผิวหนัง”- ผิวหนังอักเสบบริเวณหัวตาด้านนอก: ผิวหนังส่วนบนและล่างสัมผัสกันที่หัวตาด้านนอก (canthus ด้านข้าง) ทำให้เกิดการเสียดสีและสภาพแวดล้อมที่ชื้น นำไปสู่ผิวหนังอักเสบเรื้อรัง
- น้ำตาไหลจากหัวตาด้านนอก: การสัมผัสของผิวหนังบริเวณหัวตาด้านนอกขัดขวางการระบายน้ำตา อาจทำให้เกิดภาวะน้ำตาไหล (epiphora)
อาการทางคลินิก
หัวข้อที่มีชื่อว่า “อาการทางคลินิก”- หนังตาบนหย่อนคล้อยเนื่องจากผิวหนังส่วนเกิน: ผิวหนังหย่อนคล้อยลงมาเกินขอบเปลือกตา อาจบดบังรอยพับหนังตาบน
- MRD-1 ยังคงอยู่ ≥ 3.5 มม.: เป็นเกณฑ์ยืนยันว่าไม่ใช่ภาวะหนังตาตกจริง
- การยกคิ้วแบบชดเชย: เนื่องจากความตึงของกล้ามเนื้อหน้าผากทำให้ตำแหน่งคิ้วสูงขึ้น และอาจทำให้ตำแหน่งหนังตาบนที่มองเห็นยังคงปกติ
- รอยย่นที่หน้าผาก: เกิดจากการหดตัวของกล้ามเนื้อหน้าผากเป็นเวลานาน
- การพับของผิวหนังเมื่อมองขึ้นด้านบน: ผิวหนังส่วนเกินอาจพับทับบริเวณรูม่านตาและบดบังลานสายตา
3. การวินิจฉัยและวิธีการตรวจ
หัวข้อที่มีชื่อว่า “3. การวินิจฉัยและวิธีการตรวจ”จุดสำคัญในการตรวจ
หัวข้อที่มีชื่อว่า “จุดสำคัญในการตรวจ”หากมีการยกคิ้วแบบชดเชย ค่า MRD-1 ที่มองเห็นอาจยังคงปกติ ดังนั้นการวัด MRD-1 ในสภาวะปกติเพียงอย่างเดียวอาจไม่สามารถประเมินระดับของผิวหนังส่วนเกินได้อย่างแม่นยำ
การให้ผู้ป่วยมองตรงไปข้างหน้าในขณะที่ใช้มือกดหนังตาบนเบาๆ เพื่อป้องกันการยกคิ้ว จะช่วยให้เห็นระดับของผิวหนังส่วนเกินได้ชัดเจนขึ้น จากนั้นวัด MRD-1 ในสภาวะนี้เพื่อตรวจสอบว่ามีภาวะหนังตาตกร่วมด้วยหรือไม่
ให้ผู้ป่วยมองตรงไปข้างหน้า โดยใช้มือกดเปลือกตาบนเบาๆ เพื่อป้องกันการยกคิ้วชดเชย แล้ววัด MRD-1 หาก MRD-1 ≥ 3.5 มม. และมีผิวหนังส่วนเกินย้อยพาดผ่านขอบเปลือกตา ให้วินิจฉัยเป็นภาวะหนังตาหย่อนจากผิวหนังส่วนเกิน (dermatochalasis) หาก MRD-1 ≤ 2 มม. ให้พิจารณาภาวะหนังตาตกร่วม และประเมินการผ่าตัดแก้ไขหนังตาตกร่วมด้วย
การพิจารณาข้อบ่งชี้ในการผ่าตัดตามค่า MRD-1
หัวข้อที่มีชื่อว่า “การพิจารณาข้อบ่งชี้ในการผ่าตัดตามค่า MRD-1”จากค่า MRD-1 ที่วัดได้ ให้พิจารณาข้อบ่งชี้ในการผ่าตัดและการเลือกวิธีผ่าตัดดังนี้
| ค่า MRD-1 | การวินิจฉัยทางคลินิก | วิธีผ่าตัดที่แนะนำ |
|---|---|---|
| 3–3.5 มม. | ภาวะหนังตาหย่อนจากผิวหนังส่วนเกินเพียงอย่างเดียว | ตัดผิวหนังส่วนเกินเท่านั้น |
| ≤2 มม. | มีโอกาสสูงที่จะมีภาวะหนังตาตกร่วม | พิจารณาผ่าตัดหนังตาตกร่วมด้วย |
การประเมินเพิ่มเติม
หัวข้อที่มีชื่อว่า “การประเมินเพิ่มเติม”- การวัดการทำงานของกล้ามเนื้อลืมตา (levator function: LF): กดคิ้วไว้ แล้ววัดระยะการเคลื่อนของขอบหนังตาจากการมองลงล่างไปมองขึ้นบน ปกติ ≥10 มม. <4 มม. บ่งชี้การทำงานของกล้ามเนื้อลืมตาลดลงอย่างรุนแรง
- การประเมินการกีดขวางลานสายตาส่วนบน: การยืนยันว่าผิวหนังส่วนเกินเป็นสาเหตุที่ชัดเจนของการกีดขวางลานสายตามีประโยชน์ต่อการตัดสินใจผ่าตัด
4. การวินิจฉัยแยกโรค
หัวข้อที่มีชื่อว่า “4. การวินิจฉัยแยกโรค”โรคหลักที่ควรแยกจากภาวะหนังตาหย่อนยาน (dermatochalasis) มีดังนี้
- หนังตาตก (จากเอ็นยึดหรือแต่กำเนิด เป็นต้น) : MRD-1 น้อยกว่า 3.5 มม. และพบการทำงานของกล้ามเนื้อลืมตาลดลง การที่รอยแยกเปลือกตาแคบแม้ไม่มีผิวหนังส่วนเกินเป็นจุดแตกต่างจากภาวะผิวหนังหย่อนคล้อย หนังตาตกจากเอ็นยึดตามวัยเป็นสาเหตุที่พบบ่อยที่สุดของหนังตาตกที่เกิดขึ้นภายหลังในผู้สูงอายุ โดยมีลักษณะเด่นคือแนวรอยพับเปลือกตาสูงขึ้น หายไป หรือร่องลึกของเปลือกตาบน
- ภาวะหนังตาตกเทียม (pseudo-ptosis) : MRD-1 ปกติ แต่มีความรู้สึกว่าหนังตาตกเนื่องจากผิวหนังหย่อนคล้อย ซึ่งมีความทับซ้อนทางแนวคิดกับภาวะผิวหนังหย่อนคล้อย
- ภาวะคิ้วตก (brow ptosis) : ภาวะที่ตำแหน่งคิ้วต่ำลงทำให้ผิวหนังส่วนเกินของเปลือกตาบนดูมากขึ้น การประเมินตำแหน่งคิ้วช่วยในการแยกแยะ
5. การรักษามาตรฐาน
หัวข้อที่มีชื่อว่า “5. การรักษามาตรฐาน”5-1. ข้อบ่งชี้ในการผ่าตัด
หัวข้อที่มีชื่อว่า “5-1. ข้อบ่งชี้ในการผ่าตัด”การผ่าตัดมีข้อบ่งชี้เมื่อมีปัญหาการทำงานจากผิวหนังส่วนเกิน (การมองเห็นด้านบนแคบลง) โปรดดู การตัดสินใจผ่าตัดตาม MRD-1 เพื่อเลือกวิธีการผ่าตัด
หลังการผ่าตัด อาจมีอาการบวมของเปลือกตาและมีลักษณะคล้ายหนังตาตกชั่วคราว ดังนั้น หากมีภาวะหนังตาตกร่วมด้วยแม้เพียงเล็กน้อยก่อนการผ่าตัด ควรพิจารณาทำการผ่าตัดแก้ไขหนังตาตกร่วมด้วยหลังจากปรึกษาหารือกับผู้ป่วย
5-2. การตัดผิวหนังบริเวณขอบเปลือกตา (standard blepharoplasty)
หัวข้อที่มีชื่อว่า “5-2. การตัดผิวหนังบริเวณขอบเปลือกตา (standard blepharoplasty)”เป็นวิธีการมาตรฐานที่ตัดผิวหนังส่วนเกินออกจากแนวรอยพับเปลือกตา12
ข้อดี:
- ในกรณีที่มีหนังตาตกร่วมด้วย สามารถเข้าถึง aponeurosis ของกล้ามเนื้อ levator และกล้ามเนื้อ Müller ผ่านทางแผลผ่าตัดเดียวกัน
- สามารถทำการผ่าตัดเลื่อนกล้ามเนื้อ levator ไปข้างหน้าพร้อมกันได้ จึงสามารถรักษาผิวหนังหย่อนคล้อยและหนังตาตกได้ในการผ่าตัดครั้งเดียว
- มีข้อดีด้านความสวยงามคือสามารถสร้างรอยพับเปลือกตาใหม่ได้
ข้อเสีย:
- ในกรณีของเปลือกตาบนที่มีชั้นหน้าและผิวหนังหนา หลังการผ่าตัดมักจะเหลือรอยพับหนังตาที่หนาและดูบวม
5-3. การตัดผิวหนังใต้คิ้ว (brow-scar blepharoplasty)
หัวข้อที่มีชื่อว่า “5-3. การตัดผิวหนังใต้คิ้ว (brow-scar blepharoplasty)”เป็นเทคนิคที่กรีดตามขอบล่างของคิ้วและตัดผิวหนังส่วนเกินออก5 ในคนเอเชีย มีรายงานว่าการตัดผิวหนังส่วนเกินผ่านรอยกรีดใต้คิ้ว (subbrow incision) สามารถจัดการกับผิวหนังส่วนเกินรูปทรงกระโปรงด้านนอกได้อย่างมีประสิทธิภาพ ขณะที่ลดการเปลี่ยนแปลงทางความสวยงาม5
ข้อดี:
- สามารถรักษาผิวหนังบางบริเวณใกล้ขอบเปลือกตาไว้ได้ ทำให้การเปลี่ยนแปลงทางความสวยงามหลังผ่าตัดน้อย
- เป็นเทคนิคที่ได้เปรียบเป็นพิเศษสำหรับเปลือกตาบนที่มีผิวหนังหนา
- แผลเป็นใต้คิ้วจะถูกซ่อนโดยคิ้ว จึงเกิดปัญหาทางความสวยงามหลังผ่าตัดได้น้อย
ทางเลือกในการผ่าตัดสองระยะ:
ในกรณีหนังตาบนที่มีความหนามาก การผ่าตัดแบบสองขั้นตอนโดยเริ่มจากการตัดผิวหนังใต้คิ้วก่อน แล้วจึงตัดผิวหนังบริเวณรอยพับหนังตาภายหลัง อาจมีประสิทธิภาพ การลดความหนาของผิวหนังในขั้นแรกแล้วสร้างรอยพับหนังตาในขั้นที่สองจะให้ผลลัพธ์ทางความงามที่เป็นธรรมชาติมากขึ้น
5-4. สรุปการเลือกวิธีการผ่าตัด
หัวข้อที่มีชื่อว่า “5-4. สรุปการเลือกวิธีการผ่าตัด”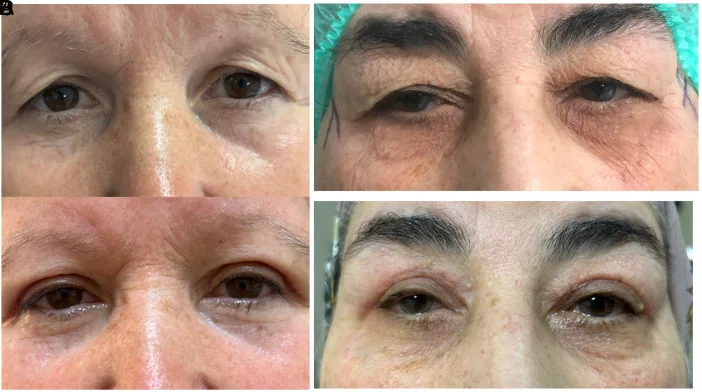
| วิธีการผ่าตัด | ข้อบ่งชี้หลัก | ข้อดี | ข้อเสีย |
|---|---|---|---|
| การตัดผิวหนังบริเวณขอบเปลือกตา (standard blepharoplasty) | กรณีที่มีหนังตาตกร่วมด้วย หรือต้องการสร้างรอยพับเปลือกตา | สามารถเข้าถึงเอ็นกล้ามเนื้อ levator และกล้ามเนื้อ Müller สร้างรอยพับเปลือกตา | ในผู้ที่มีผิวหนังหนา หลังผ่าตัดอาจยังคงมีอาการบวมหรือตาตกหลุม |
| การตัดผิวหนังใต้คิ้ว (brow-scar blepharoplasty) | กรณีที่มีผิวหนังหนา หรือต้องการให้การเปลี่ยนแปลงรูปลักษณ์น้อยที่สุด | คงผิวหนังบางบริเวณใกล้ขอบเปลือกตา การเปลี่ยนแปลงหลังผ่าตัดน้อย | เกิดแผลเป็นใต้คิ้ว การผ่าตัดกล้ามเนื้อ levator ทำได้ยาก |
ข้อควรระวัง: หนังตาตกชั่วคราวหลังผ่าตัด
หลังผ่าตัด อาจมีอาการหนังตาตกชั่วคราวเนื่องจากเปลือกตาบวม หากมีภาวะหนังตาตกเล็กน้อยอยู่ก่อนแล้ว การตัดผิวหนังเพียงอย่างเดียวอาจไม่เพียงพอ ควรปรึกษาผู้ป่วยเกี่ยวกับการผ่าตัดหนังตาตกร่วมด้วยก่อนการผ่าตัด
มี 2 วิธีหลัก ได้แก่ การตัดผิวหนังบริเวณขอบเปลือกตา (standard blepharoplasty) และการตัดผิวหนังใต้คิ้ว (brow-scar blepharoplasty) ในกรณีที่มีหนังตาตกร่วมด้วย การตัดบริเวณขอบเปลือกตาสามารถเข้าถึงเอ็นกล้ามเนื้อ levator และทำการผ่าตัดหนังตาตกพร้อมกันได้ สำหรับผู้ที่มีผิวหนังหนา การตัดใต้คิ้วจะให้ผลลัพธ์ทางความงามที่ดีกว่าและทำให้การเปลี่ยนแปลงรูปลักษณ์หลังผ่าตัดน้อยลง
เนื่องจากสาเหตุหลักคือการเปลี่ยนแปลงตามวัย ผิวหนังอาจหย่อนคล้อยอีกครั้งในระยะเวลาหลายปี อย่างไรก็ตาม การผ่าตัดมักให้ผลดีทั้งด้านการทำงานและความงาม และไม่จำเป็นต้องผ่าตัดซ้ำบ่อยครั้ง
6. พยาธิสรีรวิทยาและกลไกการเกิดโรคโดยละเอียด
หัวข้อที่มีชื่อว่า “6. พยาธิสรีรวิทยาและกลไกการเกิดโรคโดยละเอียด”การเปลี่ยนแปลงของผิวหนังเปลือกตาตามวัย
หัวข้อที่มีชื่อว่า “การเปลี่ยนแปลงของผิวหนังเปลือกตาตามวัย”ผิวหนังเปลือกตาได้รับผลกระทบจากอายุและรังสีอัลตราไวโอเลต ทำให้เกิดการเปลี่ยนแปลงดังต่อไปนี้
- ผิวหนังบางลง: ทั้งชั้นหนังแท้และหนังกำพร้าบางลง ทำให้ความยืดหยุ่นและแรงตึงลดลง
- การเสื่อมของเส้นใยอีลาสติน: เส้นใยอีลาสตินในชั้นหนังแท้แตกและเสื่อมสภาพ ทำให้ความยืดหยุ่นของผิวหนังสูญเสียไป
- การเสื่อมของเส้นใยคอลลาเจน: การเสื่อมและการจัดเรียงใหม่ของเส้นใยคอลลาเจนทำให้ความแข็งแรงในการดึงของผิวหนังลดลง
- การเสื่อมของกล้ามเนื้อ orbicularis oculi: การฝ่อและการเสื่อมของกล้ามเนื้อ orbicularis oculi ทำให้การรองรับเปลือกตาลดลง
- ปริมาณน้ำในผิวหนังลดลง: การทำงานของเกราะป้องกันผิวหนังลดลงพร้อมกับปริมาณน้ำที่ลดลง ทำให้ผิวหนังแข็งและเปราะมากขึ้น
เมื่อการเปลี่ยนแปลงเหล่านี้ดำเนินไปอย่างซับซ้อน จะปรากฏเป็นผิวหนังหย่อนคล้อยและริ้วรอย
การเปลี่ยนแปลงของเนื้อเยื่อเบ้าตา
หัวข้อที่มีชื่อว่า “การเปลี่ยนแปลงของเนื้อเยื่อเบ้าตา”ควบคู่ไปกับการเปลี่ยนแปลงของเปลือกตา เนื้อเยื่อเบ้าตาก็เกิดการเปลี่ยนแปลงตามวัยเช่นกัน
- การหย่อนของผนังกั้นเบ้าตา: การหย่อนของเนื้อเยื่อผนังกั้นเบ้าตา (orbital septum) ทำให้โครงสร้างรองรับของเปลือกตาบนอ่อนแอลง
- การฝ่อของไขมันเบ้าตา: เมื่อเนื้อเยื่อไขมันเบ้าตาฝ่อลง จะทำให้เกิดภาวะตาลึก (sunken eye) และเกิดร่องระหว่างขอบบนของเบ้าตากับลูกตา
- การยื่นออกมาข้างหน้าของไขมันเบ้าตา (herniation ของไขมัน): ในบางกรณี การหย่อนของผนังกั้นเบ้าตาทำให้ไขมันเบ้าตายื่นออกมาข้างหน้า และอาจทำให้เปลือกตาบนโป่งนูน
กลไกการชดเชยและผลเสีย
หัวข้อที่มีชื่อว่า “กลไกการชดเชยและผลเสีย”เพื่อชดเชยการบดบังลานสายตาจากผิวหนังส่วนเกิน กล้ามเนื้อหน้าผากจะยกคิ้วขึ้นโดยอัตโนมัติ กลไกการชดเชยนี้ช่วยรักษาลานสายตาในระยะสั้น แต่ในระยะยาวจะก่อให้เกิดปัญหาดังต่อไปนี้
- การเกิดริ้วรอยที่หน้าผาก: การหดตัวของกล้ามเนื้อหน้าผากอย่างต่อเนื่องทำให้เกิดริ้วรอยลึก
- อาการปวดไหล่และคอ: การเกร็งตัวมากเกินไปของกล้ามเนื้อหน้าผากทำให้กล้ามเนื้อคอและไหล่ตึง
- อาการปวดศีรษะแบบตึงเครียดที่หน้าผาก: ความตึงของกล้ามเนื้อบริเวณหน้าผากเป็นสาเหตุของอาการปวดศีรษะเรื้อรัง
หากมีการยกคิ้วแบบชดเชย MRD-1 ที่ปรากฏจะยังคงปกติ ดังนั้นจึงจำเป็นต้องประเมินในสภาวะที่ขจัดการชดเชยออกไปในระหว่างการตรวจ
7. การพยากรณ์โรคและแนวทางดำเนินโรค
หัวข้อที่มีชื่อว่า “7. การพยากรณ์โรคและแนวทางดำเนินโรค”ผลลัพธ์หลังการผ่าตัด
หัวข้อที่มีชื่อว่า “ผลลัพธ์หลังการผ่าตัด”โดยทั่วไปการปรับปรุงด้านความสวยงามและการทำงานหลังการผ่าตัดเป็นไปด้วยดี
- การมองเห็นที่ดีขึ้น: การตัดผิวหนังส่วนเกินออกช่วยเพิ่มขอบเขตการมองเห็นด้านบน ทำให้กิจวัตรประจำวันดีขึ้น3
- การลดลงของผิวหนังอักเสบบริเวณหัวตา : เมื่อการสัมผัสของผิวหนังถูกขจัดออกไป ผิวหนังอักเสบบริเวณหัวตาจะดีขึ้น
- การลดลงของอาการปวดบ่าและปวดหน้าผาก : เมื่อไม่จำเป็นต้องยกคิ้วชดเชย ความตึงของกล้ามเนื้อหน้าผากจะลดลง ส่งผลให้อาการปวดบ่าและปวดหน้าผากดีขึ้น4
- การเพิ่มขึ้นของความไวต่อคอนทราสต์และคุณภาพการมองเห็น : มีรายงานการปรับปรุงความไวต่อคอนทราสต์อย่างมีนัยสำคัญ โดยเฉพาะในผู้สูงอายุ แม้ไม่มีการเปลี่ยนแปลงของค่าสายตา (decimal visual acuity) คุณภาพการมองเห็นอาจดีขึ้นในบางกรณี6
การดำเนินโรคในระยะยาว
หัวข้อที่มีชื่อว่า “การดำเนินโรคในระยะยาว”เนื่องจากสาเหตุหลักคือการเปลี่ยนแปลงตามวัย หลังการผ่าตัด ผิวหนังอาจค่อยๆ หย่อนคล้อยอีกครั้งในระดับปี อย่างไรก็ตาม การกลับเป็นซ้ำที่ก่อให้เกิดปัญหาทางคลินิกนั้นพบได้ค่อนข้างน้อย
ในกรณีที่มีภาวะหนังตาตกร่วมด้วยและไม่ได้ทำการผ่าตัดแก้ไขหนังตาตก หลังการตัดผิวหนังออก อาจมีการดีขึ้นชั่วคราวแล้วอาการหนังตาตกจะปรากฏชัดขึ้น การประเมินภาวะหนังตาตกร่วมก่อนผ่าตัดอย่างแม่นยำและการเลือกวิธีการผ่าตัดที่เหมาะสมเป็นสิ่งสำคัญสำหรับผลลัพธ์ระยะยาวที่ดี
8. เอกสารอ้างอิง
หัวข้อที่มีชื่อว่า “8. เอกสารอ้างอิง”Footnotes
หัวข้อที่มีชื่อว่า “Footnotes”-
Patel BC, Malhotra R. Upper Eyelid Blepharoplasty. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024. [Updated 2023 Jul 24]. NBK537078. https://www.ncbi.nlm.nih.gov/books/NBK537078/ ↩ ↩2 ↩3
-
Bhattacharjee K, Misra DK, Deori N. Updates on upper eyelid blepharoplasty. Indian J Ophthalmol. 2017;65(7):551-558. doi: 10.4103/ijo.IJO_540_17. PMID: 28724810. PMCID: PMC5549405. https://pubmed.ncbi.nlm.nih.gov/28724810/ ↩ ↩2
-
Altin Ekin M, Karadeniz Ugurlu S. Prospective analysis of visual function changes in patients with dermatochalasis after upper eyelid blepharoplasty. Eur J Ophthalmol. 2020;30(5):978-984. doi: 10.1177/1120672119857501. PMID: 31203659. https://pubmed.ncbi.nlm.nih.gov/31203659/ ↩ ↩2
-
Simsek IB. Association of upper eyelid ptosis repair and blepharoplasty with headache-related quality of life. JAMA Facial Plast Surg. 2017;19(4):293-297. doi: 10.1001/jamafacial.2016.2120. PMID: 28253391. PMCID: PMC5815105. https://pubmed.ncbi.nlm.nih.gov/28253391/ ↩ ↩2
-
Lee D, Law V. Subbrow blepharoplasty for upper eyelid rejuvenation in Asians. Aesthet Surg J. 2009;29(4):284-288. doi: 10.1016/j.asj.2009.02.008. PMID: 19717059. https://pubmed.ncbi.nlm.nih.gov/19717059/ ↩ ↩2
-
Nalcı H, Hoşal MB, Gündüz ÖU. Effects of upper eyelid blepharoplasty on contrast sensitivity in dermatochalasis patients. Turk J Ophthalmol. 2020;50(3):151-155. doi: 10.4274/tjo.galenos.2019.95871. PMID: 32631001. PMCID: PMC7338742. https://pubmed.ncbi.nlm.nih.gov/32631001/ ↩
