保存的治療(軽度〜中等度)
用手整復:清潔な綿棒または湿らせた無菌綿棒で結膜を愛護的に還納する。
圧迫包帯(パッチング):整復後に再脱出を防ぐ目的で眼部圧迫包帯を施行する。24〜48時間の装着が基本。
点眼薬:抗菌薬点眼(感染予防)、ステロイド点眼(炎症・浮腫の抑制)、人工涙液(露出結膜・角膜の乾燥防止)を組み合わせて使用する。

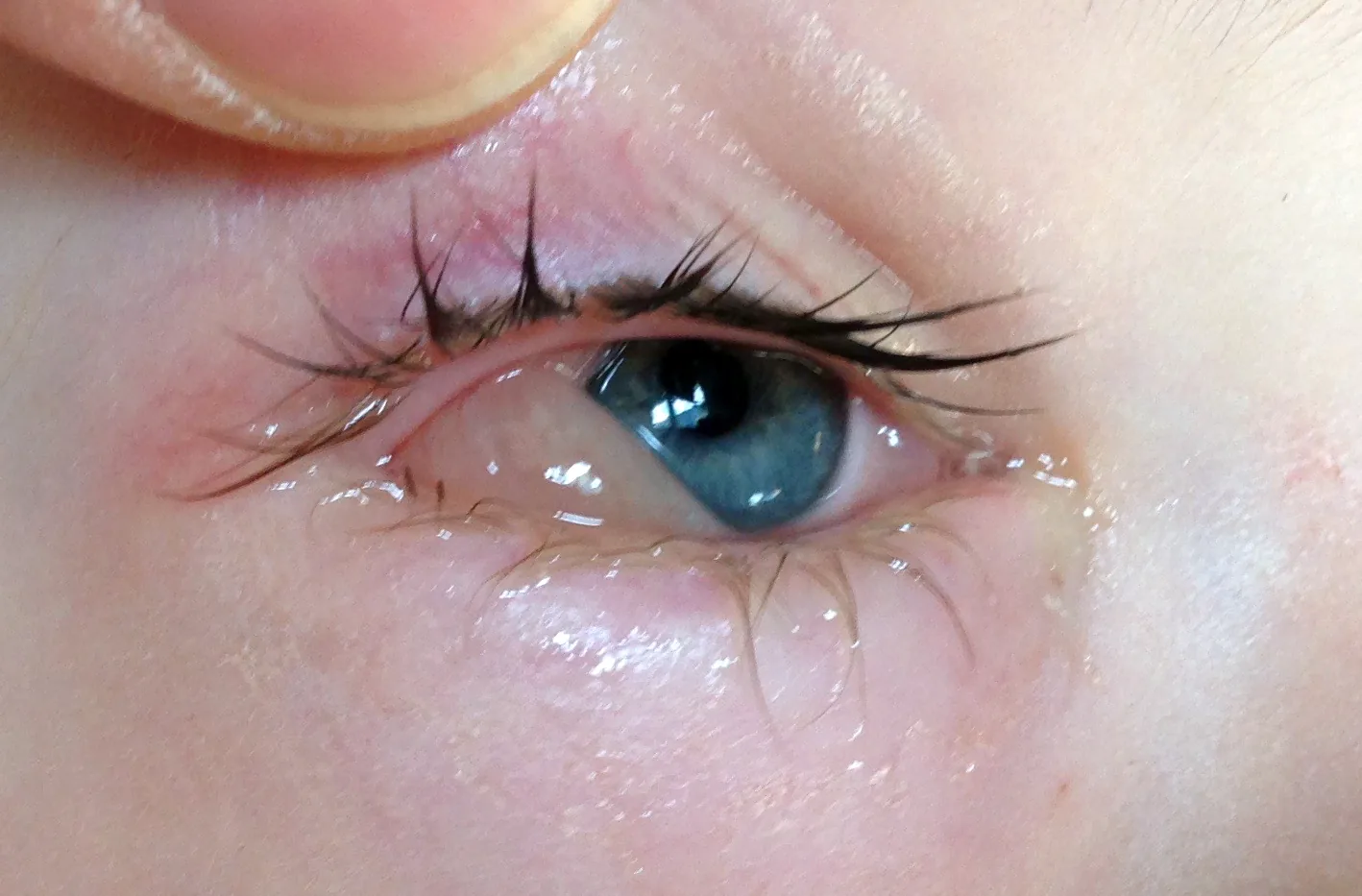
結膜脱(Conjunctival Prolapse)とは、球結膜または円蓋部結膜が正常位置を逸脱し、眼瞼縁の外に脱出した状態をいう。
正常では球結膜はTenon囊および強膜表面に緩く付着しており、眼瞼裂の内側に収まっている。何らかの原因でこの付着が損なわれ、あるいは結膜組織が弛緩・過剰になると、眼瞼縁を超えて突出した状態となる。
発症様式により急性型と慢性型に大別される。急性型は眼外傷・手術を契機として発症し、突然に結膜が脱出する。慢性型は加齢性の結膜弛緩が高度に進行した場合(結膜弛緩症の重症型)に生じ、徐々に悪化する経過をとる。
比較的まれな病態であるが、眼外傷後の救急処置や術後の経過観察において遭遇することがある。早期の正確な診断と原因評価が管理の鍵となる。
結膜浮腫(chemosis)は、アレルギー反応・感染・外傷などにより結膜組織内に液体が貯留し、結膜が半透明にぶよぶよと膨れた状態をいう。圧迫すると凹む点が特徴である。一方、結膜脱は結膜組織そのものが物理的に眼瞼縁の外へ脱出した状態であり、より固形感がある。重度のchemosisが増悪して結膜脱に進展することもある。両者の鑑別には、結膜の透明感・圧迫による変形の有無・脱出組織の可動性などを評価する。
| 分類 | 主な原因 | 特徴 |
|---|---|---|
| 外傷後結膜脱 | 穿孔性外傷・鈍的外傷 | 急性発症、眼球穿孔の除外が最優先 |
| 術後結膜脱 | 斜視手術・翼状片手術・緑内障濾過手術・眼窩手術 | 術後早期〜数日以内に発症 |
| 結膜弛緩症重症型 | 加齢性結膜弛緩(conjunctivochalasis) | 慢性・緩徐な経過、両眼性が多い |
結膜脱の可能性がある。清潔な手で無理に押し込もうとせず、できるだけ早く眼科を受診することが重要である。特に外傷後に生じた場合は、眼球の穿孔(眼の中への貫通)を伴っている可能性があるため、緊急受診が必要となる。受診までの間は、結膜を乾燥させないよう清潔な湿らせたガーゼで軽く覆う程度にとどめる。
正確な有病率・発症率に関するデータは乏しい。比較的まれな病態として眼形成外科・救急眼科の領域で報告されている。
外傷後結膜脱は、穿孔性眼外傷・鈍的眼外傷に合併して生じる。眼球破裂(globe rupture)では球結膜の断裂が生じ、眼内容物とともに結膜が脱出することがある。爆発物・交通外傷・スポーツ外傷など、高エネルギー外傷後に認められることが多い。
術後結膜脱は以下の手術後に発症しうる。
結膜弛緩症重症型は、加齢に伴い結膜組織とTenon囊の付着が弛緩し、過剰な結膜皺壁が形成された状態が高度になると眼瞼外への脱出に至る。高齢者・ドライアイ合併例・慢性的な眼瞼刺激(睡眠時の眼瞼摩擦等)がリスク因子となる。
**甲状腺眼症(Graves眼症)**など眼球突出を来す疾患では、眼窩内圧上昇と眼球前方偏位により結膜が眼瞼外へ押し出されることがある。この場合はchemosisと結膜脱の両者が合併することが多い。
視診により結膜組織が眼瞼縁の外に脱出しているか否かを確認する。診察では以下を評価する。
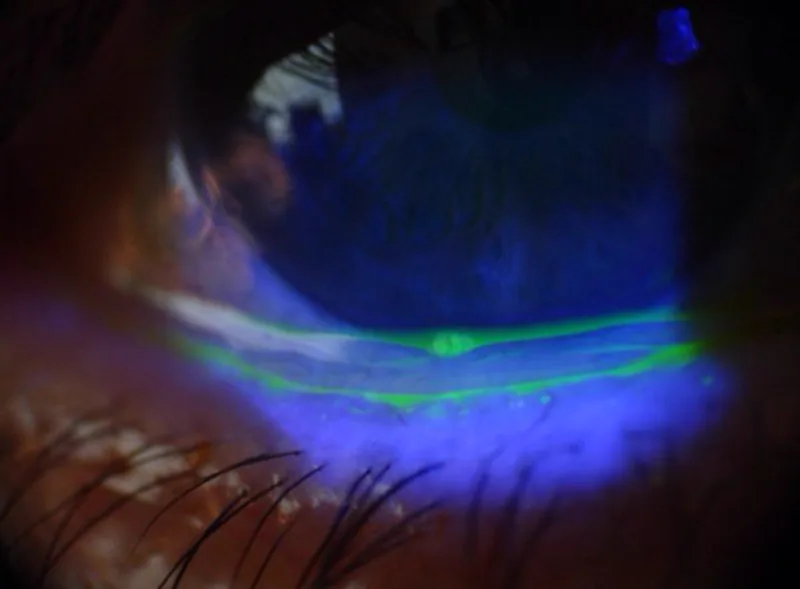
フルオレセイン染色で露出した結膜や角膜の上皮障害の程度を評価する。細隙灯顕微鏡による前眼部詳細評価が基本となる。
| 鑑別疾患 | 特徴 | 鑑別ポイント |
|---|---|---|
| 結膜浮腫(chemosis) | 結膜内液体貯留による半透明の膨隆 | 圧迫で凹む、透明感あり、眼瞼内に収まる |
| 結膜下出血 | 出血による結膜膨隆 | 赤色・鮮明、眼瞼内に収まることが多い |
| 翼状片 | 鼻側結膜の増殖 | 角膜への侵入を伴う、慢性経過 |
| 結膜リンパ腫・腫瘍 | 結膜の腫瘤性病変 | 進行性、生検が確定診断 |
| 眼球脱出(globe luxation) | 眼球全体が眼窩外に脱出 | 視神経牽引を伴う緊急事態 |
保存的治療(軽度〜中等度)
用手整復:清潔な綿棒または湿らせた無菌綿棒で結膜を愛護的に還納する。
圧迫包帯(パッチング):整復後に再脱出を防ぐ目的で眼部圧迫包帯を施行する。24〜48時間の装着が基本。
点眼薬:抗菌薬点眼(感染予防)、ステロイド点眼(炎症・浮腫の抑制)、人工涙液(露出結膜・角膜の乾燥防止)を組み合わせて使用する。
手術的治療(重度・再発性)
点眼処方例:
圧迫包帯は一般的に24〜48時間の装着とし、再評価を行う。軽度であれば圧迫包帯除去後に自然整復が維持されることがある。
以下の場合に手術的治療を検討する。
球結膜は眼球表面(角膜輪部から円蓋部まで)を覆う薄い粘膜組織であり、その深層はTenon囊(眼球筋膜)を介して強膜に緩く付着している。円蓋部(fornix)では眼瞼結膜に移行し、眼瞼を裏打ちする構造となる。正常では眼瞼裂内に収まり、眼瞼縁の外に脱出することはない。
外傷・手術後: 眼外傷や手術操作により結膜の連続性が断たれると、Tenon囊および強膜表面との付着が失われる。眼瞼の開閉運動や眼球運動により結膜縁が眼瞼外へ引き出され、脱出が生じる。特に穿孔性外傷後は眼内圧の急激な変化が結膜・Tenon囊の断裂を助長する。
眼窩内圧上昇: 甲状腺眼症における眼窩脂肪・外眼筋の浮腫・線維化、眼窩腫瘍による眼窩内圧上昇が眼球を前方に押し出す。眼球前方偏位により眼瞼が眼球を完全に覆えなくなり、結膜が眼瞼縁から脱出する。
加齢性結膜弛緩: 加齢に伴いTenon囊・結膜実質内のコラーゲン・エラスチンが変性し、結膜とTenon囊の付着が緩む。過剰な結膜組織(弛緩した皺壁)が形成され、重力や眼瞼の物理的圧力により眼瞼外へ脱出する。睡眠時の眼瞼摩擦がこの過程を促進するとされる。
Tenon囊の脆弱化: 結膜の主要な支持構造であるTenon囊が手術・炎症・加齢で脆弱化すると、結膜を正常位置に保持できなくなる。緑内障濾過手術後のようにTenon囊の広範な剥離が行われた症例では、術後の結膜弛緩・脱出リスクが高まる。
脱出した結膜は空気に直接さらされ、乾燥・上皮障害が生じる。眼瞼による機械的刺激(挟み込み)が繰り返されると充血・浮腫が増悪する。長時間放置すると脱出結膜の壊死に至ることがあり、不可逆的な組織損傷となるため早期対応が求められる。
結膜弛緩症に対する術式の比較: 重度結膜弛緩症に対する術式として、結膜焼灼術(熱凝固)・結膜切除縫合術・結膜固定術(Tenon囊固定を含む)の比較が報告されている。Meller & Tsengの文献レビューでは、結膜弛緩症の病態生理としてコラーゲン線維の過剰産生・結膜上皮のメタロプロテアーゼ活性亢進が関与する可能性が示唆されている1)。
重度chemosisに対する圧迫縫合法: 甲状腺眼症や眼窩手術後の重度chemosis・結膜脱に対して、眼瞼への一時的圧迫縫合(temporary tarsorrhaphy または conjunctival suturing)が有効との報告がある。涙液量・眼瞼機能への影響を含む長期成績の評価が課題とされる2)。
眼窩減圧術後の結膜管理: 甲状腺眼症に対する眼窩減圧術後の結膜弛緩・脱出の予防において、術中の結膜固定手技の工夫が報告されている。標準的な予防プロトコルの確立が今後の課題である。
標準的分類・治療アルゴリズムの確立: 結膜脱の統一された重症度分類・治療アルゴリズムは現時点で確立されていない。眼形成外科領域での多施設共同研究による標準化が求められている。