炎症性瘢痕

涙小管閉塞
1. 涙小管閉塞とは
Section titled “1. 涙小管閉塞とは”涙小管閉塞は、涙小管(上涙小管または下涙小管。垂直部約2mm+水平部約8mm=合計約10mm)もしくは総涙小管(上下涙小管合流部から涙囊入口部)が閉塞した状態である。原因としては炎症性瘢痕および術後性の癒着などが主な要因となる。
上下一方の涙小管閉塞では、多くの場合に流涙症は示さない。一方、総涙小管閉塞や両側涙小管閉塞では、涙液の鼻涙管への排出が妨げられるため流涙(epiphora)が顕著となる。閉塞部位の範囲と瘢痕の程度により予後が大きく左右される。
涙小管の解剖学的特徴として、上涙小管・下涙小管はそれぞれ眼瞼の内側端から鼻側へ走行し、Horner筋を迂回して総涙小管で合流したのち涙囊に開口する。この解剖経路の理解が診断・治療戦略に直結する。
EKC(流行性角結膜炎)後にも続発することが報告されており1)、また抗癌剤関連涙道閉塞の約60%に涙点および涙小管障害がみられることが多施設研究で示されている2)。
2. 主な症状と臨床分類
Section titled “2. 主な症状と臨床分類”主な症状は以下のとおりである。
- 流涙(epiphora): 総涙小管閉塞や両側涙小管閉塞で顕著。片側涙小管閉塞のみであれば流涙を示さないことが多い。
- 眼脂: 涙液の停滞に伴う二次感染や炎症によって生じる。
- 涙洗時の逆流・抵抗感: 診断的意義が高い。
矢部・鈴木分類による重症度評価
Section titled “矢部・鈴木分類による重症度評価”涙小管閉塞の重症度分類として矢部・鈴木分類1)が用いられる。
| Grade | ブジー挿入長 | 上下涙点間交通 | 臨床的意義 |
|---|---|---|---|
| Grade 1 | ≥11mm | あり | 総涙小管閉塞と同義。内視鏡下穿破術が比較的適応しやすい |
| Grade 2 | ≥7〜8mm | なし | Grade 1より近位側に閉塞。穿破難易度が上がる |
| Grade 3 | <7〜8mm | なし | より近位側に閉塞。穿破困難例が多い |
Grade 2・3はGrade 1に比べて治療難易度が格段に高く、皮膚切開法やCDCRへの移行が必要となる場合がある。
原因による分類
Section titled “原因による分類”術後性
眼瞼手術後:内眼角部の瘢痕が涙小管を圧迫・閉塞
涙道手術後:涙点・涙小管の手術操作後に癒着が生じることがある
薬剤性
S-1(テガフール製剤、ティーエスワン®):活性代謝物5-FUが涙道粘膜を直接障害。重症化しやすい
緑内障点眼薬の長期使用:防腐剤(BAK)等による慢性刺激が関与
外傷・感染後
薬剤性涙小管閉塞の特徴
Section titled “薬剤性涙小管閉塞の特徴”S-1(テガフール・ギメラシル・オテラシルカリウム配合剤)による涙道閉塞は重症化することが多い。抗癌剤関連涙道閉塞のうち涙点・涙小管障害は約60%を占め2)、流涙症状の発現から時間が経過するほど難治性となる。投与中止後も閉塞が進行しうる点に注意が必要である。
S-1による涙道閉塞は重症化しやすいため、流涙が生じた時点で早期に眼科を受診し、チューブ挿入術を検討することが推奨される。抗癌剤使用中はチューブを抜去すると再閉塞しやすいため、使用継続中はチューブ留置を継続することが望ましい。主治医(腫瘍内科)と眼科との連携が重要である。
涙小管閉塞の詳細な有病率データは限られているが、以下の疾患・状況との関連が報告されている。
SJS後の涙道障害では涙小管閉塞を来たしやすく、高度な瘢痕性閉塞は治療困難例となりやすい。EKC(流行性角結膜炎)後の後天性涙道閉塞は東アジアで比較的多く報告されている1)。
S-1使用患者における涙道障害については多施設研究が報告されている2)。また、涙道閉塞に対してDCR(涙囊鼻腔吻合術)を行う際の涙囊生検では、肉芽形成・反応性リンパ過形成が5.9%、腫瘍が1.4%(うち悪性が69%)に認められたとされる3)。このことから、流涙・涙道閉塞の鑑別として腫瘍性病変を除外することが重要である。
4. 診断と検査方法
Section titled “4. 診断と検査方法”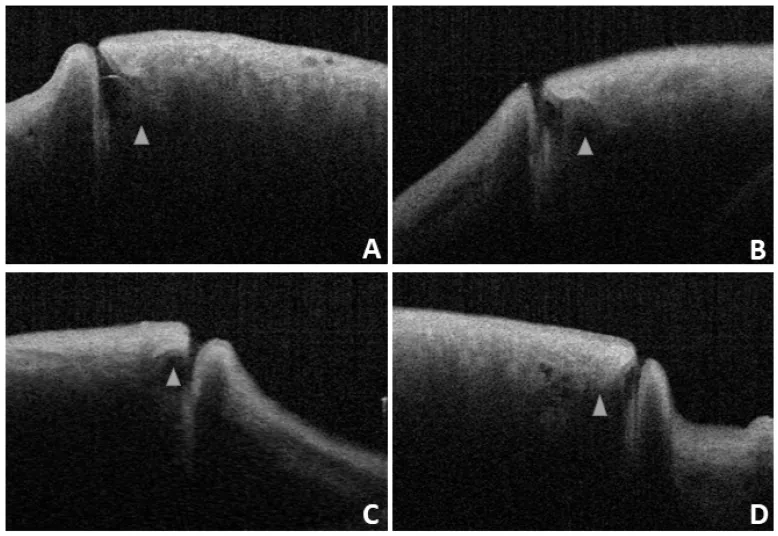
上下各涙点からの通水の有無を確認する。通水検査は閉塞部位推定の第一歩となるが、実際の涙道内視鏡所見との一致率は約70%とされる1)。通水時の逆流・抵抗感の有無が診断の手がかりとなる。
ブジー挿入検査
Section titled “ブジー挿入検査”涙小管の長さ(約10mm)を念頭に、ブジーの挿入長から閉塞範囲を推測する。総涙小管閉塞の症例に金属ブジーを挿入すると、涙囊の直前で膜様抵抗の感触が得られる。金属ブジーは誤道形成を生じやすいため、特に慎重に扱わなければならない。
涙道内視鏡検査
Section titled “涙道内視鏡検査”2018年に保険収載された涙道内視鏡検査1)は、閉塞部位の直接観察が可能であり診断上きわめて有用である。閉塞部の線維化の程度・粘膜の炎症所見も確認できる。総涙小管か鼻涙管かだけでなく、鼻涙管内の詳細な部位まで分類可能である1)。
使用されるスコープの仕様は以下のとおりである。
- 外径0.9mm(観察画素数10,000素子)
- 外径0.7mm(3,000素子、操作性優先)
- 2020年改良型:焦点深度1.5〜7mmに向上
- ベントタイプ(先端から10mmで上方27°屈曲)が主に使用される
涙囊造影・CT/MRI
Section titled “涙囊造影・CT/MRI”涙囊造影は閉塞部位と涙囊の状態確認に有用であるが、造影剤が閉塞部まで到達しているかの判断に迷うことがある1)。CT/MRIは涙道外病変の除外および骨性閉塞の確認に併用が推奨される1, 4)。
| 疾患 | ブジー所見 | 通水所見 | 特徴的所見 |
|---|---|---|---|
| 涙小管閉塞 | 10mm以下で抵抗 | 逆流 | 矢部・鈴木分類でGrade判定 |
| 涙点閉塞 | 涙点に挿入不可 | 施行不可 | 涙乳頭の確認・閉鎖所見 |
| 鼻涙管閉塞 | 涙囊まで到達可能 | 逆流 | 涙囊部膨隆・圧迫で逆流 |
| 涙小管炎 | 涙小管で抵抗 | 膿性逆流 | 菌石・Actinomyces感染 |
5. 標準的な治療法
Section titled “5. 標準的な治療法”涙小管閉塞の治療は矢部・鈴木分類のGradeおよび閉塞の状況に応じて段階的に選択する。
Grade 1(総涙小管閉塞)
DEP / SEP による内視鏡下穿破術が第一選択
シリコンチューブを留置し2〜10か月後に抜去。術後平均878.3日のKaplan-Meier生存率は94%
Grade 2・3(より近位の閉塞)
DEP/SEP を試みる。穿破困難な場合は金属ブジー拡張または皮膚切開法へ移行
閉塞距離が長いほど難易度が上がる。眼瞼水腫発生時は手術中止
上下涙小管とも開放不能
5-1. チューブ挿入術(基本術式)
Section titled “5-1. チューブ挿入術(基本術式)”麻酔
4%リドカイン塩酸塩液を用いた涙道内麻酔を行う。効果が不十分な場合は2%リドカインによる滑車下神経ブロック(三叉神経第一枝分枝)および眼窩内浸潤麻酔を追加する1)。
手技
涙点拡張針で十分に涙小管を拡張したのち、ヌンチャク型シリコンチューブまたはカテーテルタイプのチューブを挿入する。挿入の際は閉塞部位の感触を慎重に確かめながら少しずつ先端を進め、無理な押し込みは行わない。あらかじめ狭窄した涙道をブジーで拡大処置することもある。金属ブジーは誤道形成を生じやすく特に慎重に扱わなければならない。
挿入したチューブは1〜2か月留置したのち抜去する(Grade 1では2〜10か月と長期になる場合がある1))。チューブ留置期間が9か月以上に及ぶ場合はチーズワイヤリング(涙点への圧迫切離)の合併が報告されているため1)、長期留置には注意を要する。
5-2. 涙道内視鏡下穿破法(DEP / SEP / SGI)
Section titled “5-2. 涙道内視鏡下穿破法(DEP / SEP / SGI)”涙道内視鏡を利用した穿破術により、直視下での安全な閉塞部穿破が可能となる1)。
- DEP(direct endoscopic probing): 涙道内視鏡プローブそのものをブジーとして閉塞部穿破に用いる1)。
- SEP(sheath-guided endoscopic probing): テフロン製涙道シース先端で穿破する方法。管腔を観察しながら穿破できる1)。
- SGI(sheath-guided intubation): シースをガイドとしてチューブを鼻腔へ誘導する。盲目的挿入による粘膜下誤挿入(約22%)を有意に減少させる1)。
- G-SGI: 鼻腔内操作を不要とするSGIの変法1)。
Grade 1の治療成績: 術後平均878.3日のKaplan-Meier生存率は94%1)であり、良好な予後が期待できる。涙小管閉塞における再閉塞率は約0〜18.2%と報告される1)。
5-3. Grade 2・3への対応(特殊例)
Section titled “5-3. Grade 2・3への対応(特殊例)”DEP/SEPで穿破可能であれば同様にチューブ挿入を行う。閉塞距離が長い場合、涙道内視鏡下では白い壁のような画像が続く。強い力で押し込むべきではなく、シースを残した状態で細いブジーで突いて凹みやピットを契機に穿破を試みる。
涙道内視鏡画面が黄色味を帯びる場合は粘膜下の眼窩脂肪が透見されている状態であり、眼瞼水腫を生じるリスクがある。眼瞼水腫が発生した場合は手術を中止する。片側のみ開放できた場合は片側用涙管チューブを留置する。
抗癌剤使用中の症例では、チューブを抜去すると再閉塞しやすいため、使用継続中はチューブ留置を維持することが望ましい2)。
5-4. 皮膚切開法(涙点から穿通不能な総涙小管閉塞)
Section titled “5-4. 皮膚切開法(涙点から穿通不能な総涙小管閉塞)”涙点からの穿通が不可能な総涙小管閉塞症では、皮膚切開によるアプローチを行う。
- 前涙囊稜に沿った約15〜20mmの皮膚切開を置く
- 涙囊部眼輪筋を剥離して涙囊を切開する
- 総涙点の位置は内眼角腱の高さを目安とする
- 涙点から直ブジーを挿入し、顕微鏡直視下に総涙点の位置を確認しながら閉塞部を穿孔する
- ナイロン糸を通したシリコンチューブを上下涙小管内にリング状に留置する
5-5. CDCR(結膜涙囊鼻腔吻合術)
Section titled “5-5. CDCR(結膜涙囊鼻腔吻合術)”上下涙小管がともに開放不能な症例に対して、CDCRが適応となる。
Jones tube法
Jones tubeは涙小管を完全にバイパスして結膜囊から鼻腔へ涙液を排出するガラス製チューブである。87%の患者が治療効果を実感したとの報告がある5)。生涯にわたる留置が必要であり、位置ずれの整復や汚れによる交換が生じることがある。なお、Jones tubeは国内では未承認であるため使用に制限がある(2023年時点)1)。国内でのJones tube使用は1969年に中川らによって初めて報告された5)。
Jones tubeは涙小管を完全にバイパスして結膜囊から鼻腔へ涙液を排出するガラス製チューブである。上下涙小管がともに開放不能な症例(CDCR適応例)に使用される。87%の患者が治療効果を実感したとの報告がある。生涯留置が必要であり、位置ずれや汚れによる整復・交換が必要になることがある。国内では未承認であるため使用に制限がある(2023年時点)。
結膜有茎弁法
成功率は75%と報告されている5)。網膜剝離手術用シリコーンスポンジを一時的に留置する方法であるが、手技が煩雑であり眼球外転障害の可能性がある。
鼻内法CDCR
結膜有茎弁を使用した鼻内法も報告されている5)。鼻外法と同様に外転障害のリスクがある。
5-6. 涙囊移動術(結膜涙囊吻合術)
Section titled “5-6. 涙囊移動術(結膜涙囊吻合術)”近年報告された術式で、閉塞した涙小管の代替として涙囊・鼻涙管を利用し、涙囊を結膜囊に直接吻合する方法である6)。術後1年の11例全例で流涙症状の改善が確認され、合併症を認めなかったとされる6)。CDCRに代わる選択肢として期待されているが、長期成績の蓄積が待たれる。
| 治療法 | 適応 | 成功率 | 備考 |
|---|---|---|---|
| DEP/SEP+チューブ(Grade 1) | 総涙小管閉塞 | 94%(平均878日) | 留置期間2〜10か月1) |
| 皮膚切開法 | 涙点から穿通不能な総涙小管閉塞 | データなし | 顕微鏡直視下の手技 |
| CDCR(Jones tube) | 上下涙小管とも開放不能 | 87%5) | 生涯留置が必要。国内未承認 |
| CDCR(結膜有茎弁) | 同上 | 75%5) | 外転障害リスクあり |
| 涙囊移動術 | 同上 | 100%(11例)6) | 長期成績の蓄積待ち |
涙小管閉塞の再閉塞率は約0〜18.2%と報告されている。Grade 1ではKaplan-Meier生存率が94%(平均観察878.3日)と良好であるが、一度開通しても再閉塞が生じることがある。原因疾患(SJSなど)の活動性が継続する場合や閉塞距離が長い場合はリスクが高い。術後3,000日の生存率は64%との報告もあり、長期での再発リスクを念頭に置いた経過観察が必要である。
6. 病態生理学・詳細な発症機序
Section titled “6. 病態生理学・詳細な発症機序”涙小管の組織学的特徴
Section titled “涙小管の組織学的特徴”涙小管の内腔は非角化重層扁平上皮で被覆されており、涙液成分の通過・防御に機能する。涙小管は垂直部(約2mm)と水平部(約8mm)からなり、両者を合計した長さは約10mmである。上下涙小管はHorner筋(内眼角腱後脚)を経由して総涙小管(長さ約2〜5mm)に合流し、涙囊に開口する。
炎症・瘢痕性閉塞の機序
Section titled “炎症・瘢痕性閉塞の機序”炎症や外傷が涙小管に及ぶと、以下の過程で閉塞が形成される。
- 上皮細胞の損傷・脱落が生じる
- 線維芽細胞が活性化し、コラーゲン産生が亢進する
- 管腔内での線維化・瘢痕形成が進行する
- 管腔が狭窄し、最終的に完全閉塞に至る
瘢痕の範囲が広い場合や炎症の程度が高度な場合は、外科的再建が困難となる。
薬剤性(S-1)閉塞の機序
Section titled “薬剤性(S-1)閉塞の機序”テガフール(S-1の主成分)は体内で5-FU(フルオロウラシル)に代謝される。5-FUは涙液中に分泌され、涙道粘膜の上皮細胞に直接障害を与えることで涙小管閉塞を引き起こす。投与量・投与期間に応じてリスクが高まり、流涙症状発現後も閉塞が進行しうる点が特徴である。
総涙小管閉塞の解剖学的背景
Section titled “総涙小管閉塞の解剖学的背景”総涙小管は内眼角腱の高さで皮膚側からアプローチ可能な位置にある。この解剖学的関係が皮膚切開法による穿破術の理論的基盤となっている。閉塞距離が長い・瘢痕が高度な場合は外科的再建がきわめて困難であり、CDCRや涙囊移動術などのバイパス手術が選択肢となる。
7. 最新の研究と今後の展望
Section titled “7. 最新の研究と今後の展望”涙囊移動術の可能性
Section titled “涙囊移動術の可能性”涙囊移動術は近年報告された術式であり6)、CDCRに代わる選択肢として期待されている。術後1年では11例全例で流涙の改善が認められ、合併症報告はなかった。長期成績の蓄積により、CDCRとの比較検討が今後の課題となる。
涙道内視鏡の技術的進歩
Section titled “涙道内視鏡の技術的進歩”涙道内視鏡は2002年の初期型(6,000素子)から2012年(10,000素子)、2020年(焦点深度1.5〜7mmに改良)と継続的に改良されており、より詳細な閉塞部観察が可能となっている。SGI・G-SGIの普及により粘膜下誤挿入リスクが低減しており1)、今後の手技の標準化が期待される。
また、涙道内視鏡所見に基づく最適なチューブ抜去時期の決定方法の確立が、術後成績の向上につながると考えられる1)。
長期成績と再発リスク
Section titled “長期成績と再発リスク”チューブ抜去後3,000日の生存率は64%との報告がある6)。長期フォローアップの必要性が示唆されており、術後の定期的な涙道通水検査による経過観察が重要である。
8. 参考文献
Section titled “8. 参考文献”- AlQahtani AH, Jadoon MF, Martel JR. Canalicular Obstruction: Diagnosis and Management. Middle East Afr J Ophthalmol. 2016;23(3):302-311. doi:10.4103/0974-9233.192043. PMID:27483497. https://pubmed.ncbi.nlm.nih.gov/27483497/
- Lee H, et al. Dacryoendoscopic Findings of Patients with Lacrimal Drainage Disorders Associated with Cancer Treatment. Korean J Ophthalmol. 2022. doi:10.3341/kjo.2022.0051. https://www.ekjo.org/journal/view.php?doi=10.3341/kjo.2022.0051
- Koturović Z, Knežević M, Rašić DM. Clinical significance of routine lacrimal sac biopsy during dacryocystorhinostomy: a comprehensive review of literature. Bosn J Basic Med Sci. 2017;17(1):1-8. doi:10.17305/bjbms.2016.1424. https://doi.org/10.17305/bjbms.2016.1424
- 辻英貴. 涙道にみられる腫瘍の診断と治療. 眼科手術. 2022;35(2):247-251.
- Kim DH, et al. Long-term outcomes of endoscopic endonasal conjunctivodacryocystorhinostomy with Jones tube. J Craniomaxillofac Surg. 2015;43(1):7-10. doi:10.1016/j.jcms.2014.10.001. PMID:25459376. https://pubmed.ncbi.nlm.nih.gov/25459376/
- Sugimoto M. Dacryoendoscopy as a frontier technology for lacrimal drainage disorders. Jpn J Ophthalmol. 2025. doi:10.1007/s10384-025-01255-7. https://doi.org/10.1007/s10384-025-01255-7
