
涙道内視鏡検査(Lacrimal Endoscopy)
1. 涙道内視鏡検査とは
Section titled “1. 涙道内視鏡検査とは”涙道内視鏡検査(dacryoendoscopy / lacrimal endoscopy)は、外径0.7〜0.9 mmの細径光学内視鏡を涙点から挿入し、涙道内腔(涙小管・総涙小管・涙囊・鼻涙管)を直接観察する検査法である。涙道内の病変や閉塞の程度、術後の涙道粘膜の状態などの情報を得ることができる1)。
2002年に鈴木らにより国内で開発が報告され1)、その後改良が重ねられた。2018年に保険収載され、涙道診療の標準ツールとして外来・手術室双方で広く用いられている。
機器の種類と特徴
Section titled “機器の種類と特徴”国内使用可能な機器はファイバーテック社製と町田製作所社製の2種類がある。先端から10 mmのところで上方に27°屈曲したベントタイプが主流であり、症例に応じてストレートタイプやダブルベントタイプも用いられる。
観察画素数は開発当初(2002年)6,000であったが、2012年には外径を0.9 mmに保ったまま10,000に改良された。2020年には先端レンズの改良により観察距離が1.5〜7 mmとなり、焦点深度が飛躍的に向上した1)。
2018年に保険収載された。それ以前は自費診療での実施にとどまる施設が多かったが、収載以降は涙道閉塞の確定診断や術前評価の標準的手段として広く普及している。
2. 機器仕様
Section titled “2. 機器仕様”涙道内視鏡には標準型と小径型があり、それぞれ用途が異なる。
| 仕様項目 | 標準型 | 小径型 |
|---|---|---|
| 先端外径 | 0.9 mm | 0.7 mm |
| 観察画素数 | 10,000 | 3,000 |
| 主な用途 | 精細観察・閉塞部位確定 | 操作性重視・狭小涙道 |
標準型(外径0.9 mm)は観察画素数が高く、粘膜の微細構造・血管走行・腫瘤形態を詳細に描出できる。小径型(外径0.7 mm)は先端径が細く、涙点が狭い症例や変形涙小管での操作性に優れる。
内視鏡には通水チャンネルと光源が搭載されており、観察しながら生理食塩液を注入・吸引することができる。ベントタイプは先端から10 mmの位置で上方27°の屈曲があり、涙囊から鼻涙管への方向転換を自然な操作で行える。
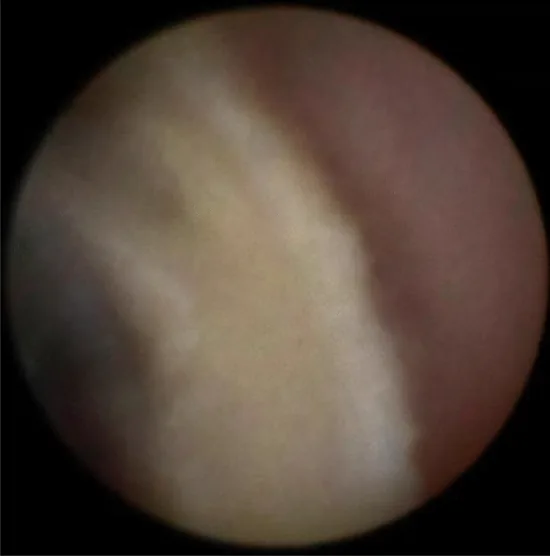
涙道内視鏡は涙道内の観察に優れるが、涙道周囲組織との解剖学的関係の把握には適しない。そのため必要に応じてCT・MRIと組み合わせて使用する1)。
主な適応場面を以下に示す。
- 涙道閉塞の閉塞部位・程度の確認 — 通水検査との一致率は70%前後1)。通水検査で閉塞が疑われた症例で確定診断に用いる
- 涙道内腫瘤の早期発見 — 悪性黒色腫・乳頭腫・肉芽腫の観察。DCR施行時の病理検査で腫瘍が1.4%に検出され、うち69%が悪性であった1)
- 涙小管炎における涙道結石の確認と摘出確認 — 白色塊状の結石を直視下で確認できる
- 涙囊結石の診断 — 鼻涙管閉塞症例の7.5%に涙囊結石の合併が報告されている1)
- 術後経過観察・術後不良例の原因検索 — 涙管チューブ留置術後の粘膜状態や再閉塞機序の確認
- 涙点プラグ迷入の診断 — 涙小管内への迷入・転位を直接確認できる
通水検査は手技が簡便で外来で即時実施できる一方、閉塞部位の推定精度は涙道内視鏡所見との一致率が70%前後にとどまる1)。涙道内視鏡は涙道内腔を直接観察し、閉塞の正確な部位・程度・粘膜状態・腫瘤の有無を評価できる。この2検査は補完的な関係にあり、通水検査で閉塞が示唆された場合に涙道内視鏡で精密評価するという流れが一般的である。
4. 検査手順(術前準備・麻酔・挿入手技)
Section titled “4. 検査手順(術前準備・麻酔・挿入手技)”術前検査・問診
Section titled “術前検査・問診”問診では副鼻腔炎治療歴、流行性角結膜炎(EKC)罹患歴、顔面外傷歴、薬剤投与(TS-1等のフッ化ピリミジン系抗癌薬・レバミド点眼)、プール利用の有無などを確認する。これらは涙道疾患の原因推定に役立つ1)。
術前検査の流れを以下に示す。
- 問診 — 上記項目を確認
- 細隙灯顕微鏡検査 — 涙液の性状・涙点形態・結膜・角膜を評価
- 涙囊周辺の触診 — 腫脹・硬結・圧痛の有無を確認
- 涙囊洗浄(通水検査) — 閉塞の有無・程度を事前評価
- 採血 — 肝腎機能・血算・出血凝固系(手術処置を行う場合)
心血管系疾患がある場合は全身状態を個別に確認し、施行可否を判断する。
成人では局所麻酔で施行可能である。
- 基本麻酔(観察のみ): オキシブプロカイン塩酸塩点眼 + 4%リドカイン点眼 + 涙道内への4%リドカイン注入による涙道粘膜麻酔1)
- 追加麻酔(閉塞開放・チューブ挿入時): 2%リドカインを使用した滑車下神経(三叉神経第一枝分枝)ブロック + 眼窩内組織への浸潤麻酔を追加する1)
滑車下神経麻酔は長さ19 mmの針を用いる場合、針を1/2〜2/3程度挿入するのが目安となる。眼窩内へのエピネフリン添加薬剤は眼動脈狭窄リスクがあるため使用しない1)。
乳幼児では全身麻酔が選択されることが多い。
仰臥位で頭部が水平になるよう調整する。鼻尖部が上を向き、顎が上がっていない状態を維持する。不適切な頭位は涙道内視鏡の無理な操作につながり、損傷リスクを高める1)。
涙点拡張・内視鏡挿入
Section titled “涙点拡張・内視鏡挿入”- 涙点拡張: 内視鏡の外径φ0.9 mmに対し、拡張径φ1.0 mm程度が目安。涙点拡張子を用いて無理なく拡張する
- 眼瞼牽引: 眼瞼を外側へしっかり牽引し、涙小管の水平部を直線化する。直線化が不十分だと涙小管側壁に先端が当たり、偽の抵抗が生じる
- 涙小管への挿入: 涙小管は涙点から垂直に約2 mm走行後、ほぼ直角に屈曲して涙囊側へ向かう。この解剖を意識して挿入する。上涙点からはほぼ真っすぐに涙囊へ到達できる
- 涙囊内の観察: 総涙小管を越えて涙囊へ到達すると、涙囊内壁の血管走行(橙赤色粘膜)が視認できる
- 鼻涙管の探索: 先端が足側に向くよう転回させ、鼻涙管の入口を探す。Hasner弁は鼻側に開口していることが多い
5. 正常・異常所見
Section titled “5. 正常・異常所見”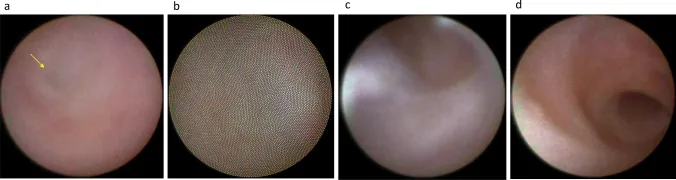
正常涙道内視鏡所見
Section titled “正常涙道内視鏡所見”各部位の正常所見を把握しておくことが異常所見の認識に不可欠である。
- 涙小管: 白色系の反射が強い粘膜。炎症・線維化のない白色光沢を示す
- 涙囊: 血管走行が視認できる橙赤色の粘膜。血管パターンが正常に見える
- 鼻涙管: 屈曲した管腔が続き、Hasner弁が鼻側に開口
- 涙道粘膜全体: 炎症所見なし、腫瘤なし、結石なし
代表的異常所見
Section titled “代表的異常所見”| 所見 | 臨床的意義 |
|---|---|
| 粘膜の白色線維化 | 閉塞部位の確定(鼻涙管下部 vs 総涙小管)に有用 |
| 隆起性病変 | 乳頭腫・肉芽腫・悪性腫瘍の疑い — 生検適応を検討 |
| 白色塊状物(結石) | 涙小管炎・涙囊結石の確認 — 摘出確認にも使用 |
| 粘膜発赤・炎症所見 | 活動性涙道炎の診断 |
| 黒色〜灰色病変 | 悪性黒色腫の疑い — 自動露出により灰色に描出されることに注意 |
黒い被写体を涙道内視鏡で観察した場合、カメラの自動露出モードにより黒でなく灰色に描出される。悪性黒色腫の観察時はこの点に留意し、色調のみで良悪性を判断しない1)。
6. 治療への応用(DEP・SEP・SGI)
Section titled “6. 治療への応用(DEP・SEP・SGI)”涙道内視鏡は検査のみならず、経内視鏡的閉塞開放術(内視鏡下涙道形成術)にも使用できる点が特徴的である。
- DEP(direct endoscopic probing): プローブ先端自体をブジーとして使用し、閉塞部を穿破する方法。最もシンプルな術式
- SEP(sheath-guided endoscopic probing): テフロン製シースを外筒として使用し、内視鏡誘導下に閉塞を穿破する方法。シースが閉塞部位を固定するため穿通の安定性が高い
- SGI(sheath-guided intubation): SEP後にシースを残したまま、そのシース内に涙管チューブを挿入して鼻腔側へ誘導する術式。従来法では22%に生じていた粘膜下誤挿入(仮道形成)を大幅に低減できる1)
これらの術式を使い分けることで、閉塞の程度・部位・粘膜状態に応じた涙道形成術が可能となる。涙管チューブ留置術を涙道内視鏡と組み合わせることで、術後の通水確認・粘膜状態評価まで一連の処置として完結できる。
7. 消毒・合併症・注意事項
Section titled “7. 消毒・合併症・注意事項”消毒・感染管理
Section titled “消毒・感染管理”涙道は鼻腔と連続しているため完全な無菌状態の確保は困難であるが、可能な限り減菌に努める1)。
- 眼瞼周囲のポビドンヨード消毒
- ヨード製剤点眼
- 内視鏡本体は使用前後に適切な消毒・滅菌処理を行う
機器管理上の注意
Section titled “機器管理上の注意”涙道内視鏡のプローブ根部(接続部付近)は破損しやすい部位であり、取り扱いに注意が必要である1)。屈曲・過度なねじりは断線につながるため、挿入・抜去時は無理な操作を避ける。
麻酔に関する注意
Section titled “麻酔に関する注意”- 眼窩内エピネフリン添加薬剤: 眼動脈狭窄リスクがあるため使用を控える1)
- 滑車下神経麻酔の合併症: 球後出血のリスクがある。完全な回避は不可能なため、施術前に患者に説明し同意を得る1)
- 乳幼児: 局所麻酔での体動制御が困難なため、全身麻酔下での施行が基本となる
鑑別・解釈上の注意
Section titled “鑑別・解釈上の注意”- 黒色病変は自動露出により灰色に描出されるため、色調だけで悪性を否定しない1)
- 涙道内視鏡は涙道内腔の評価には優れるが、涙道周囲(眼窩内・副鼻腔)の構造把握にはCT・MRIと組み合わせる1)
- 通水検査との一致率は70%前後であり、通水検査が「良好」でも内視鏡上は粘膜変化を呈していることがある1)
8. 参考文献
Section titled “8. 参考文献”- 日本涙道・涙液学会涙道内視鏡診療の手引き作成委員会. 涙道内視鏡診療の手引き. 日本眼科学会雑誌. 2023;127(10):896-917.
