
涙道通水検査(Lacrimal Irrigation Test)
1. 涙道通水検査とは
Section titled “1. 涙道通水検査とは”涙道通水検査(lacrimal irrigation test / lacrimal syringing)は、涙点から涙管洗浄針を装着した注射器で生理食塩液を注入し、涙道の通過障害の有無と閉塞部位を推定する機能検査である。鼻腔・咽頭への流入(患者の自覚)、涙点からの逆流の有無、逆流液の性状(漿液性・膿性)を観察することで閉塞の有無と部位を評価する。
点眼麻酔後に涙小管の垂直部と水平部の解剖を意識して挿入することが正確な評価につながる。操作が簡便で外来処置として広く普及しており、流涙症・眼脂を訴える患者の初期評価において不可欠な検査に位置づけられる。
涙道通水検査は以下の状況で積極的に実施する。再発性の結膜炎・角膜炎の背景に涙道閉塞が潜んでいることも多く、見逃しを防ぐため普段から積極的に施行することが勧められている。
- 流涙症(epiphora)—— 主訴として最も多い
- 慢性・再発性眼脂
- 再発性結膜炎・角膜炎(涙道閉塞性疾患の除外)
- 涙囊炎(涙囊部腫脹・内眼角部発赤)疑い
- 涙管チューブ抜去後の通水確認
流涙症(涙があふれる)・慢性的な眼脂(目やに)・再発性の結膜炎・角膜炎の患者に対して行う。涙道閉塞が見逃されると慢性感染の原因となるため、これらの症状では積極的に検査を行うことが重要である。また涙管チューブ抜去後の通水確認にも使用する。
2. 検査前の確認事項
Section titled “2. 検査前の確認事項”薬剤使用歴の確認
Section titled “薬剤使用歴の確認”以下の薬剤は涙道障害を引き起こすことがあり、検査前に必ず確認する。
- TS-1(テガフール・ギメラシル・オテラシルカリウム)をはじめとするフッ化ピリミジン系抗癌薬:涙道閉塞を引き起こす。進行すると治療が難しいため、涙洗針挿入時に強い抵抗を感じた場合は早めに涙管チューブを留置し、閉塞の進行を予防する
- レバミド点眼(レバミピド):ドライアイに対して使用されるが、涙道内で固化し涙石症の原因となることがある
前眼部所見の確認
Section titled “前眼部所見の確認”通水検査の前に以下を評価する。
- 涙液の性状: 漿液性・透明であれば正常。粘調・膿性であれば涙囊炎・涙道閉塞の可能性が高い
- Krehbiel flow: 細隙灯顕微鏡で瞬目後に涙液が涙点から涙小管へ流れる様子を観察する。涙道閉塞があれば吸収が起きない
- 涙点の形態: 涙点狭窄・閉塞は、感染・慢性結膜炎・アレルギー・白内障術後・緑内障点眼薬が原因となる
- 涙小管炎: 特に見逃されやすい疾患であり、涙点圧迫で分泌物が確認される場合は積極的に疑う
- ドライアイ・結膜弛緩症・眼瞼異常: 分泌性流涙や導涙障害との鑑別のために確認する
3. 検査手順(体位・器具・手技)
Section titled “3. 検査手順(体位・器具・手技)”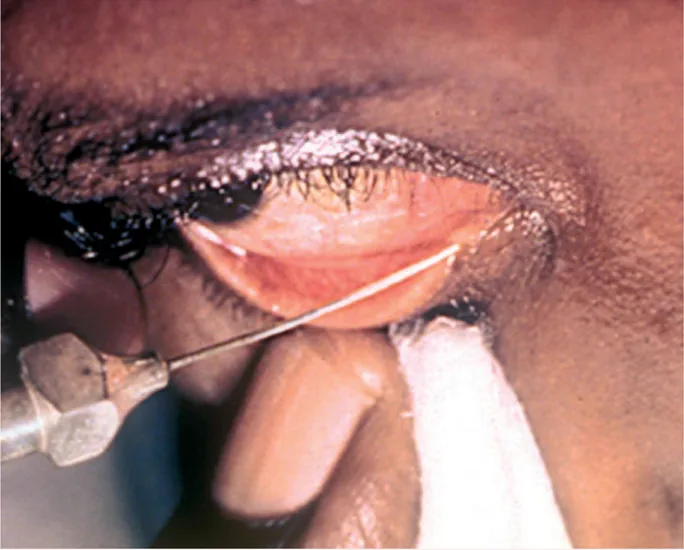
体位・セッティング
Section titled “体位・セッティング”処置用ベッドで患者を仰臥位にする。仰臥位により頭部が安定し、手技が簡便となり観察もしやすい。処置眼の外側の皮膚にカット綿を貼付しておくと、逆流してきた洗浄液を繰り返し拭き取る手間が省けて便利である。
スタッフに以下を事前に準備させることで処置時間を短縮できる:
- カット綿の貼付
- 0.4%オキシブプロカイン点眼液による点眼麻酔(多くの症例でこれで十分)
涙洗針の選択
Section titled “涙洗針の選択”| 種類 | 特徴 | 推奨 |
|---|---|---|
| 直線タイプ | 鼻涙管まで挿入可能 | 熟練者以外は避けることが望ましい(盲目的侵襲のリスク) |
| 曲がりタイプ | 先端から屈曲部まで約8mm | 通常症例で推奨 |
洗浄液は生理食塩液を使用することが多い。ポビドンヨードとの混合液(16倍希釈)を使用すれば殺菌効果の付加が期待できる。シリンジは2.5mLが扱いやすく、抵抗も鋭敏に感知できる(5mLと比較して)。
手技のコツ(番号付き手順)
Section titled “手技のコツ(番号付き手順)”- 涙点の同定: 上下の涙点を確認し、通常は下涙点から施行する
- 眼瞼の牽引: シリンジを持つ手の反対の手で眼瞼を外側へしっかり牽引し、涙小管を直線化する。直線化が不十分なまま針を進めると、涙小管側壁に先端が当たり閉塞と誤認することがある
- 涙洗針の挿入: 涙小管は涙点から垂直に約2mm走行した後、ほぼ直角にカーブして涙囊側へ向かう。この解剖を意識して涙洗針を挿入する
- 屈曲部まで進める: 曲がりタイプ涙洗針では先端から屈曲部まで(約8mm)進め、涙囊手前の総涙小管付近まで到達させる
- 加圧・評価: 徐々に圧を強めながらシリンジを押す。抵抗の有無、逆流の有無と逆流涙点(同側か対側か)、逆流物の性状(漿液性・膿性)を評価する
- 患者確認: 鼻腔内・咽頭への洗浄液の流入を自覚したか確認する
0.4%オキシブプロカイン点眼液による点眼麻酔を行うため、多くの症例では施行中の不快感は最小限である。涙洗針の挿入時にわずかな圧迫感を感じることがあるが、強い痛みが生じることは通常ない。検査前に十分な点眼麻酔を行うことが重要である。
4. 結果の解釈
Section titled “4. 結果の解釈”通水所見から閉塞部位を以下の5パターンで推定する。
| 所見 | 解釈 |
|---|---|
| 鼻腔・咽頭への流入(患者が自覚) | 通水良好(正常) |
| 抵抗なし・同側涙点から逆流 | 上下涙道間交通あり、総涙小管より遠位(涙囊・鼻涙管)の閉塞 |
| 強い抵抗・同側涙点から逆流 | 涙小管もしくは総涙小管の閉塞 |
| 膿性逆流液 | 涙囊炎(慢性涙囊炎)を伴う鼻涙管閉塞 |
| 対側涙点から逆流 | 涙囊・鼻涙管閉塞、上下涙小管は開通 |
通水検査による閉塞部位の推定と、涙道内視鏡手術時の実際の所見が一致する確率は70%前後であり、決して高くはない1)。確定的な閉塞部位診断には涙道内視鏡検査が必要な場合がある。
5. 補助検査法
Section titled “5. 補助検査法”色素残留テスト
Section titled “色素残留テスト”小児など体動が制御できず涙道洗浄が困難な場合に有用な補助検査。
- フルオレセイン染色を行った15分後に、結膜囊内の蛍光色素の残留・眼瞼への流出の有無を評価する
- 先天鼻涙管閉塞症に対する感度は約95%とされている
- 成人においても通水検査と併用することで、機能性流涙の診断に活用できる
Micro-Reflux test
Section titled “Micro-Reflux test”涙囊炎を疑う際に行う診断補助法。涙囊部を圧迫したときに膿が逆流すれば涙囊炎と診断できる。フルオレセイン染色液を使用して涙道閉塞を同時に診断する方法でもある。
涙道造影検査
Section titled “涙道造影検査”通水検査での閉塞確認後、閉塞部位の詳細な解剖学的評価に用いる。造影剤の注入と撮影を組み合わせるが、造影剤到達位置の判断が難しい場合もあり、涙道内視鏡と組み合わせる場合がある1)。
6. 先天鼻涙管閉塞における通水検査の位置づけ
Section titled “6. 先天鼻涙管閉塞における通水検査の位置づけ”先天鼻涙管閉塞(congenital nasolacrimal duct obstruction)は乳幼児の流涙症・眼脂の最多原因であり、通水検査は保存的治療から外科的治療への移行判断に用いられる2)。
先天鼻涙管閉塞診療ガイドラインの推奨2)は以下のとおりである。
- CQ1 涙囊マッサージ(Crigler法): 実施を弱く提案。鼻涙管下端の閉塞膜を内圧上昇で開通させる目的で行う
- CQ2 抗菌薬局所投与: 必要時のみの投与を弱く提案。感染徴候(眼脂・結膜充血)がある場合に限定して使用する
- CQ3 外科的介入(プロービング): 片側性先天鼻涙管閉塞では生後6〜9カ月頃に局所麻酔下でのプロービングを弱く提案する。生後1年以内の自然治癒率が高いため、それまでの経過観察が原則
- 初回プロービング不成功例への再プロービング: 行わないことを弱く提案。不成功例には涙道内視鏡下の涙管チューブ留置を検討する
通水検査は閉塞の確認手段として、生後6〜15カ月での外科的介入の適否判断において活用される。
生後1年以内に約90%が自然治癒するとされており、まず保存的治療(涙囊マッサージ・抗菌薬点眼)を優先する。片側性で生後6〜9カ月を過ぎても改善がない場合、局所麻酔下でのプロービングを選択する。両側性や複雑例では全身麻酔下での涙道内視鏡手術が検討される2)。
7. 特殊症例への対応
Section titled “7. 特殊症例への対応”排菌目的の涙道洗浄(姑息的治療)
Section titled “排菌目的の涙道洗浄(姑息的治療)”涙囊炎を伴う鼻涙管閉塞に対しては、涙管チューブ挿入術や涙囊鼻腔吻合術(DCR)などの根治的治療が適切である。しかし手術が困難な状況(全身状態不良・患者拒否など)では、定期的な涙道洗浄による姑息的排菌を行うことがある。逆流してくる洗浄液がきれいになるまで繰り返し洗浄することが重要である。洗浄後に抗菌眼軟膏を涙道内に注入する方法も行われている。
抗癌薬関連涙道閉塞
Section titled “抗癌薬関連涙道閉塞”TS-1(テガフール・ギメラシル・オテラシルカリウム)をはじめとするフッ化ピリミジン系抗癌薬は涙道閉塞を引き起こすことが知られている。涙洗針挿入時に抵抗が強い場合は早めに涙管チューブを留置することで閉塞の進行を予防できる。TS-1投与中の患者では定期的な涙道洗浄とモニタリングが望ましい。
レバミド点眼関連涙石症
Section titled “レバミド点眼関連涙石症”ドライアイに対して用いられるレバミドナトリウム(レバミド)点眼液は、涙道内で固化して涙石症の原因となることがある。流涙症・眼脂を訴えるレバミド点眼使用中の患者では涙石の存在を念頭に置いて通水検査を施行する。強い抵抗を感じた場合は涙道内視鏡での確認が有用である。
涙管チューブ抜去後の評価
Section titled “涙管チューブ抜去後の評価”涙管チューブ留置術後の抜去前後に通水検査を行い、開通状態を確認する。抜去後に再閉塞が生じる症例があるため、抜去後1〜3カ月の経過観察期間中に定期的な通水検査を行うことが勧められる。
8. 参考文献
Section titled “8. 参考文献”- 日本涙道・涙液学会涙道内視鏡診療の手引き作成委員会. 涙道内視鏡診療の手引き. 日本眼科学会雑誌. 2023;127(10):896-917.
- 先天鼻涙管閉塞診療ガイドライン作成委員会. 先天鼻涙管閉塞診療ガイドライン. 日本眼科学会雑誌. 2022;126(11):991-1021.
