結膜囊拘縮型

義眼床萎縮(眼球摘出後のくぼみ)
ひとめでわかるポイント
Section titled “ひとめでわかるポイント”1. 義眼床萎縮とは
Section titled “1. 義眼床萎縮とは”義眼床萎縮(Anophthalmic Socket Syndrome / Post-enucleation Socket Syndrome)は、眼球摘出術(enucleation)または眼球内容除去術(evisceration)後に義眼床が萎縮・陥凹する病態である。眼窩脂肪の再分布、眼瞼下垂、上眼瞼溝の深化(deep superior sulcus deformity)、下眼瞼偏位、兎眼を特徴とする。整容面の障害に加え、義眼保持困難という機能的問題をもたらす。
眼球の平均容積は約7.2ml(直径24mmの球)であり、眼窩全容積は約24mlと計測される1)。眼球摘出後の容積欠損は7.0〜9.0ml(平均7.9ml)に達する1)。この容積欠損を義眼台(orbital implant)と義眼(ocular prosthesis)で補填するが、補填が不十分な場合または経年的に義眼台・眼窩組織が萎縮した場合に義眼床陥凹が生じる。
Post-enucleation socket syndrome(PESS)は眼球摘出後の複合的な変化として定義され、義眼保持困難・整容面の不良を含む2)。
2. 主な症状と臨床所見
Section titled “2. 主な症状と臨床所見”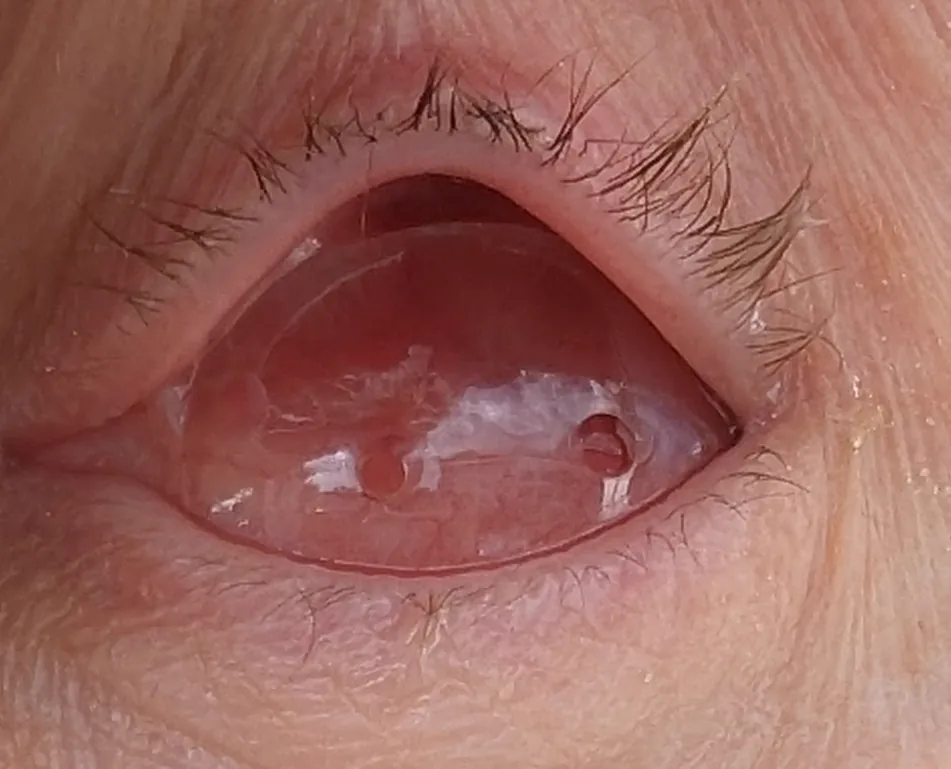
義眼床陥凹の病態は以下の3型に分類される。
| 型 | 主な問題 | 第一選択の対応 |
|---|---|---|
| 結膜囊拘縮型 | 結膜囊が狭く義眼が入らない | 結膜囊拡大術(全層植皮) |
| 眼窩陥凹型 | 眼窩容積が不足している | 底上げ術(DFG・骨移植・人工材料) |
| 混合型 | 両者の組み合わせ | 段階的対応(拡大術→底上げ術) |
眼窩陥凹型
主病態:眼窩容積の不足により眼窩部が後退・陥凹する。
対応:自家組織(真皮脂肪・腸骨・肋軟骨)または人工材料(ハイドロキシアパタイト・シリコーン)による底上げが適応となる。
混合型
主病態:結膜囊拘縮と眼窩陥凹の両方が存在する。
対応:まず結膜囊拡大術を行い、その後に眼窩底上げ術を段階的に行うことが多い。
放射線照射後(網膜芽細胞腫等の悪性腫瘍術後)は眼窩組織の瘢痕化が加わり、陥凹が特に強くなる。小児例では顔面の非対称・眼窩発育不全が加わる。
結膜囊の拘縮(義眼の収まる空間が狭い)、眼窩の陥凹(底上げが不十分)、またはその両方が原因となる。眼科(眼形成外科)を受診し、結膜囊の広さと眼窩容積を評価してもらうことが重要である。
3. 疫学・リスク因子
Section titled “3. 疫学・リスク因子”義眼床萎縮は眼球摘出術・眼球内容除去術後の長期合併症として発生する。発症率や進行速度はさまざまな因子に影響される。
義眼台の種類と露出リスク:多孔質ポリエチレン(MEDPOR)・ハイドロキシアパタイトを用いた眼球摘出後で1.5〜21.6%、眼球内容除去後で0〜3.3%に義眼台露出が生じる3)。義眼台の露出や移動は二次的な眼窩容積変化をもたらし、陥凹を悪化させる。
小児例:眼窩骨の正常発育には眼球の存在が必要であり、幼少期の眼球摘出は眼窩発育不全をきたす。5歳までに眼窩容積は成人の約80%に達するため6)、この時期の対応が特に重要である。
放射線照射後:眼窩組織の線維化・血管障害により萎縮が加速する。成長期の小児に照射した場合、顔面骨の発育不全も加わる。
義眼台なし・義眼台脱出:義眼台を挿入していない場合や義眼台が脱出した場合は、眼窩脂肪の萎縮・再分布が進行し陥凹が顕著になる。
4. 診断と評価
Section titled “4. 診断と評価”眼窩部の陥凹、眼瞼下垂、上眼瞼溝の深化、下眼瞼偏位、兎眼の有無と程度を評価する。
Hertel眼球突出計
Section titled “Hertel眼球突出計”健側眼と義眼側の位置差を計測し、陥凹量を客観的に数値化する。
結膜囊の評価
Section titled “結膜囊の評価”- 結膜囊の広さ(横幅・縦幅)
- 結膜囊の深さ(上・下円蓋の深さ)
- 結膜の可動性・瘢痕の程度
5. 標準的な治療法
Section titled “5. 標準的な治療法”治療は病態の分類(結膜囊拘縮型・眼窩陥凹型・混合型)に応じて選択する。
結膜囊拡大術
Section titled “結膜囊拡大術”結膜囊が拘縮・狭小化して義眼が収まらない場合に適応となる。
手技:
- 結膜囊を頭側・尾側・左右(四方向)に剥離し、空間を十分確保する
- 鼠径部または下腹部から採取した全層植皮片を薄い義眼に裏返しに巻いて挿入する
- 植皮片が義眼ごと結膜囊内に収まるように留置する
- 結膜囊の下円蓋は眼窩下縁骨膜に深くしっかりと固定する(固定不十分では義眼が飛び出しやすくなる)
義眼台(Orbital Implant)の種類と選択
Section titled “義眼台(Orbital Implant)の種類と選択”| 種類 | 特徴 | 露出リスク |
|---|---|---|
| 多孔質ポリエチレン(MEDPOR) | 血管侵入・組織統合良好 | 中程度 |
| ハイドロキシアパタイト | 骨伝導性あり・安定性高い | 表層で露出リスク |
| シリコーン球 | 低コスト・加工容易 | やや高め |
| 真皮脂肪(DFG) | 自家組織・異物反応なし | 低い |
義眼台の露出が生じた場合は、真皮脂肪移植によるサルベージが有効である4)。
真皮脂肪移植(Dermis Fat Graft: DFG)
Section titled “真皮脂肪移植(Dermis Fat Graft: DFG)”DFGは自家組織を用いた眼窩再建法であり、異物反応がなく義眼台露出のリスクが低い優れた手術法である4)。
グラフト構成:
- 真皮ボタン(直径20〜25mm)
- 脂肪部分(厚さ20〜35mm)
採取部位(無毛部位が望ましい):
- 臀部(最多)
- 大腿内側
- 腹部
- 鼠径部
グラフトサイズは眼球容積の10〜30%大きめに設定する。過大では圧迫壊死、過小では萎縮・陥凹再発をきたす。
手技の要点:
DFGの成績5):
| 指標 | Primary DFG | Secondary DFG |
|---|---|---|
| 良好な眼瞼位置 | 83.3% | 37.5% |
| 脂肪萎縮率 | 5〜10% | 20〜40% |
| 義眼動き良好 | 83.3% | 100% |
| 合併症率(全体) | 58.8%(大半は軽症・自然軽快) | — |
Primary DFG(眼球摘出と同時)のほうがSecondary DFG(二次的再建)より眼瞼位置の予後が良好である5)。
義眼床陥凹修正材料(底上げ)の比較
Section titled “義眼床陥凹修正材料(底上げ)の比較”| 素材 | 利点 | 欠点 |
|---|---|---|
| 真皮脂肪 | 自家組織・露出リスク低・再移植可能 | 経年的な萎縮リスク |
| 腸骨ブロック | 骨性萎縮に適合・強固 | 一部再吸収・ドナーサイト合併症 |
| 肋軟骨 | 自家組織・整形しやすい | 胸部に瘢痕を残す |
| ハイドロキシアパタイト | 骨伝導性・安定性 | 異物・表層露出リスク |
| シリコーンブロック | 安価・加工容易 | 移動・異物反応リスク |
| マイクロサージャリー皮弁 | 大量組織移植可能 | 高侵襲・長時間手術 |
眼窩骨性萎縮に対しては腸骨ブロックまたは粉砕腸骨の移植が適している。それほど高度でない陥凹であれば、真皮脂肪移植が採取も比較的容易で義眼床も軟らかく良い適応となる。
採取部位の選択:腸骨稜・鼠径部に瘢痕を残す場合でも、皮膚切開部を考慮すれば下着や水着で隠すことができる位置に設定可能である。
結膜囊拡大術
真皮脂肪移植(DFG)
骨移植・人工材料
適応:骨性萎縮が著しい高度陥凹。
素材選択:腸骨(骨性萎縮)・ハイドロキシアパタイト(安定性)・シリコーンブロック(低コスト・奥深く挿入が重要)。
注意:シリコーンは奥深くに挿入しないと移動・露出リスクがある。
真皮脂肪移植は再萎縮時に再移植が可能である。ただし手術を繰り返すと結膜囊の瘢痕化が進む場合がある。素材の選択は眼形成外科専門医と相談する。
6. 病態生理学・詳細な発症機序
Section titled “6. 病態生理学・詳細な発症機序”眼窩容積変化と義眼台の役割
Section titled “眼窩容積変化と義眼台の役割”眼球摘出後の容積欠損は7.0〜9.0ml(平均7.9ml)に達する1)。義眼台を挿入することで容積の多くを補填するが、義眼台のみでは眼窩全体を補填することはできず、義眼(義眼床上の外部プロテーゼ)で残余欠損を補う。義眼台が不十分・脱出・移動した場合、または経年的に眼窩脂肪が萎縮した場合に陥凹が生じる。
放射線照射による萎縮機序
Section titled “放射線照射による萎縮機序”眼窩への放射線照射は眼窩組織の線維化・血管障害を引き起こす。線維化した組織は弾性を失い、収縮することで義眼床全体が縮小する。小児への照射では眼窩骨の成長障害も加わり、成人後に顕著な顔面非対称をきたす。
小児における眼窩発育
Section titled “小児における眼窩発育”眼窩骨の正常発育には眼球の存在が必要である。眼球が消失すると眼窩の機械的刺激が失われ、眼窩骨の発育が遅延する。5歳までに眼窩容積は成人の約80%に達するため6)、この時期に眼窩容積を維持するための義眼台・義眼管理が特に重要である。成長に伴い定期的に義眼・義眼台のサイズ調整が必要となる。
義眼台露出の機序
Section titled “義眼台露出の機序”義眼台上の結膜・テノン囊が菲薄化・壊死することで露出が生じる。多孔質素材は血管侵入により組織統合を促進するが、表層組織が薄い場合や手術操作による血行障害があれば露出リスクが残る。真皮脂肪移植は自家組織で血流が保たれるため露出リスクが最も低い4)。
義眼床陥凹の経時的変化
Section titled “義眼床陥凹の経時的変化”摘出直後から脂肪萎縮は始まり、義眼台なしの場合は特に急速に陥凹が進む。義眼台があっても、老化・重力・義眼の重量による圧迫で徐々に陥凹が進行する。放射線照射後や成長期ではこの変化がさらに加速する。
7. 最新の研究と今後の展望
Section titled “7. 最新の研究と今後の展望”DFGの長期成績:34例のケースシリーズ(Jovanovic et al.)では合併症率58.8%が報告されたが、大半は軽症で自然軽快するものであった4)。義眼台露出に対するDFGによるサルベージは67.7%の症例で適応となり、有効な救済手段となっている4)。
5-フルオロウラシル(5-FU)注射:重度拘縮ソケットの前処置として抗代謝薬を使用し、瘢痕組織を軟化させてからDFGを行うアプローチが報告されている7)。
慢性疼痛への応用:義眼床の慢性疼痛に対して義眼台を抜去しDFGへ交換することで疼痛改善が得られるとの報告がある8)。
膨張性ハイドロゲルインプラント(HEMA):小児の眼窩発育促進を目的として、段階的に拡張するHEMAインプラントの応用が研究されている。
今後の課題:DFGの長期萎縮率の予測因子の同定、最適グラフトサイズの標準化、義眼台素材ごとの長期成績比較(RCT)が求められている。
8. 参考文献
Section titled “8. 参考文献”- Schmitzer S, Simionescu C, Alexandrescu C, et al. The anophthalmic socket - reconstruction options. J Med Life. 2014;7 Spec No. 4:23-29.
- Aggarwal H, Singh K, Kumar P, et al. A multidisciplinary approach for management of postenucleation socket syndrome with dermis fat graft and ocular prosthesis: a clinical report. J Prosthodont. 2013;22:657-660.
- Custer PL, Kennedy RH, Woog JJ, et al. Orbital implants in enucleation surgery: a report by the American Academy of Ophthalmology. Ophthalmology. 2003;110:2054-2061.
- Jovanovic N, Carniciu AL, Russell WW, Jarocki A, Kahana A. Reconstruction of the orbit and anophthalmic socket using the dermis fat graft: a major review. Ophthalmic Plast Reconstr Surg.
- Nentwich MM, Schebitz-Walter K, Hirneiss C, et al. Dermis fat grafts as primary and secondary orbital implants. Orbit. 2014;33:33-38.
- Bentley RP, Sgouros S, Natarajan K, et al. Normal changes in orbital volume during childhood. J Neurosurg. 2002;96:742-746.
- Priel A, Oh SR, Whipple KM, et al. Use of antimetabolites in the reconstruction of severe anophthalmic socket contraction. Ophthalmic Plast Reconstr Surg. 2012;28:409-412.
- Shams PN, Bohman E, Baker MS, et al. Chronic anophthalmic socket pain treated by implant removal and dermis fat graft. Br J Ophthalmol. 2015;99:1692-1696.
