眼窩リンパ腫は眼付属器(眼窩 ・涙腺・眼瞼・結膜 )に発生するリンパ腫で、成人眼窩悪性腫瘍の中で最多を占める。
大部分がB細胞性非ホジキンリンパ腫であり、最多組織型は粘膜関連リンパ組織(MALT)リンパ腫(眼窩・結膜原発の70〜80%)である。
多くは無痛性・緩徐進行で、眼球突出 や眼瞼腫脹で気づかれることが多い。
確定診断には切開生検が必須であり、画像所見のみでは診断できない。
低悪性度(粘膜関連リンパ組織型等)の眼窩限局例には放射線治療30Gy、高悪性度(びまん性大細胞型B細胞リンパ腫等)にはR-CHOP化学療法が標準治療となる。
甲状腺眼症 や特発性眼窩炎症との鑑別が重要であり、ステロイド への反応性のみで悪性リンパ腫を否定してはならない。粘膜関連リンパ組織リンパ腫の眼窩限局例(IE期)の5年生存率は約95%と予後良好だが、4年後に35%が全身性リンパ腫へ進展しうる。
眼窩リンパ腫は、眼付属器(眼窩・涙腺・眼瞼・結膜)に発生するリンパ腫の総称であり、眼付属器リンパ腫とも呼ばれる。眼窩腫瘍 全体の6〜8%、眼付属器病変の10〜15%を占める。日本では原発性眼窩腫瘍の中でリンパ増殖性疾患が最多であり、眼窩腫瘍全体の50〜60%を占める。成人の眼窩悪性腫瘍の約55%がリンパ腫である6) 。
疫学・分類
発生率 :米国では約1.14/百万人/年3) 好発年齢 :中年〜高齢者(60歳代以降)。びまん性大細胞型B細胞リンパ腫は70歳代にピーク2) 性別 :女性にやや多い(男女比1:2.5の報告あり)。アジア・太平洋系で高頻度原発性 vs 二次性 :原発性73%、二次性27%3) 部位別頻度 :眼窩43〜74%、結膜20〜33%、涙腺26%、眼瞼9%3) 4)
組織型
大部分がB細胞性非ホジキンリンパ腫(80%)であり、T細胞14%、ナチュラルキラー細胞6%がこれに続く。最多組織型は粘膜関連リンパ組織リンパ腫(眼窩・結膜原発の70〜80%、眼窩B細胞リンパ腫の59%)であり5) 、次いでびまん性大細胞型B細胞リンパ腫(diffuse large B-cell lymphoma, DLBCL、8〜13%)2) 、濾胞性リンパ腫、マントル細胞リンパ腫と続く。
Q 眼窩リンパ腫は良性か悪性か?
A 悪性腫瘍に分類される。ただし組織型によって悪性度は大きく異なる。粘膜関連リンパ組織リンパ腫は低悪性度で予後良好(5年生存率約95%)だが、びまん性大細胞型B細胞リンパ腫は高悪性度で急速に進行し予後不良である。
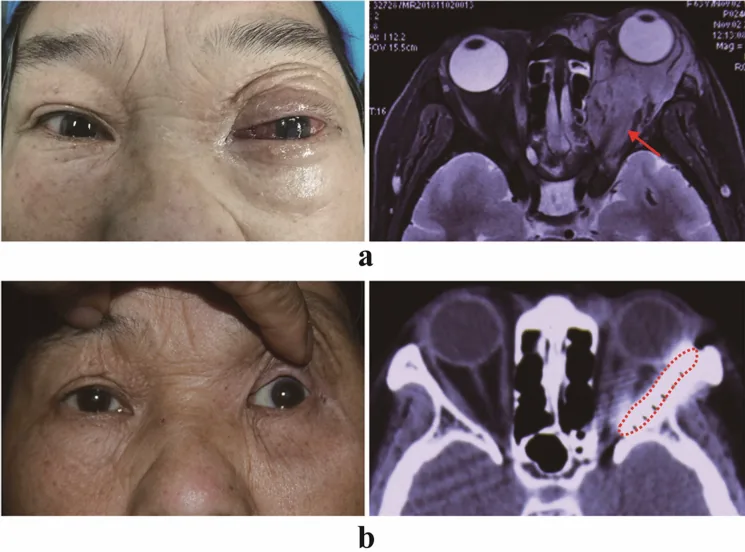
???????????? Nan Ma et al. Surgical resection and orbital iodine-125 brachytherapy for orbital malignancy: a novel treatment for orbital lymphoma. International Ophthalmology. 2023 Mar 12; 43(6):1945. Figure 3. PMCID: PMC10202966. License: CC BY.
????????????????????????????CT????????????????????????????????????????????????????????????
多くは無症状または緩徐進行で、偶発的に発見されることも少なくない。
眼球突出 :最多の自覚症状。眼球が前方に押し出される眼瞼腫脹・腫瘤 :無痛性腫瘤として気づかれることが最多(67%)4) 眼球運動制限・複視 :腫瘤が外眼筋 を圧迫・浸潤した場合に生じる視力 低下視神経 や眼球への圧迫が進行した場合に出現異物感・流涙 :結膜病変や涙道閉塞 に伴う
粘膜関連リンパ組織リンパ腫では緩徐・無痛性に進行し、眼球運動障害 や視機能障害も軽微なことが多い。びまん性大細胞型B細胞リンパ腫では比較的急速に進行し、1か月で発症する例もある2) 。B症状(発熱・寝汗・体重減少)は約1/3の患者に出現する2) 。
低悪性度(粘膜関連リンパ組織型等)
緩徐な進行 :無痛性で数か月〜数年をかけて増大する。
moldingパターン :眼球・外眼筋・視神経の隙間を鋳型のように埋める均質な腫瘤。境界は比較的明瞭。
サーモンピンク色腫瘤 :結膜に生じた病変では、鮭肉色(salmon patch)の軟らかい腫瘤を呈する。
涙腺病変 :S字型眼瞼変形と硬い腫瘤を触知する。
両側性 :25%に認める1) 。
高悪性度(びまん性大細胞型B細胞リンパ腫等)
急速な進行 :炎症所見を伴い、急激な眼球突出が数週間で完成することがある。
不均一な腫瘤 :骨破壊を伴う不均一な腫瘤外観を呈することがある。
眼球突出 :眼球突出計(Hertel法)で測定。高悪性度では著明4) (眼球突出54%4) )。
角膜 合併症2) 。
Q 眼窩リンパ腫はどのような症状で気づくことが多いのか?
A 無痛性腫瘤(67%)と眼球突出(54%)が最多である4) 。多くは無症状で緩徐に進行するため、美容目的の手術時に偶発的に発見される例もある3) 。眼球運動制限(39%)が加わると複視を訴えることもある。
眼窩リンパ腫の発症には「感染・炎症・変異(IMM)モデル」が提唱されている。慢性的な抗原刺激がリンパ組織の持続的な増殖を引き起こし、最終的に悪性化するというモデルである。
感染・病原体
Chlamydia psittaci :粘膜関連リンパ組織リンパ腫との関連が報告されている5) Helicobacter pylori、ヒトヘルペスウイルス、HIV、Toxoplasma gondii :関与が示唆されているが議論あり免疫不全 :加齢・HIV/AIDS・免疫抑制薬による免疫低下6)
自己免疫・炎症
シェーグレン症候群 5) 慢性炎症性眼窩症 :長期間のステロイド治療後にリンパ腫と判明する例がある8) 甲状腺眼症との関連 :甲状腺眼症とリンパ腫の共存例あり。甲状腺眼症診断からの中央値17.5年後に眼窩リンパ腫を発症した報告がある1)
遺伝子・分子機序
NF -κB経路の異常活性化5) TNFおよびIL-10の遺伝子多型 がびまん性大細胞型B細胞リンパ腫発症に関与粘膜関連リンパ組織型→びまん性大細胞型B細胞リンパ腫への組織学的形質転換 :粘膜関連リンパ組織リンパ腫の8%以上で発生7)
Q 眼窩リンパ腫に予防法はあるのか?
A 特異的な予防法は確立されていない。発症には感染・慢性炎症・遺伝子変異などの複合的要因が関与しており、単一のリスク要因は同定されていない。
臨床所見・画像所見のみでは確定診断は不可能であり、切開生検(open biopsy)が必須 である。生検検体は以下の目的で分割処理する。
ホルマリン固定 :通常の病理組織学的検索細胞培養液(RP MI等) :フローサイトメトリー用凍結保存 :遺伝子検査(PCR法・サザンブロット法)用染色体検査用 :必要に応じて
CT :骨破壊を伴わず周囲組織の形態に沿う均質な腫瘤が典型像。高悪性度では骨破壊・不均一な腫瘤を呈するMRI :T1強調像で等〜低信号、T2強調像で等〜高信号、均一な造影増強。MRIはmoldingパターンの評価に優れる。推奨撮像法はT2強調STIR法とT1ガドリニウム造影+脂肪抑制法。悪性リンパ腫は特発性眼窩炎症と比較して境界がむしろ明瞭な傾向がある
主要組織型の病理学的特徴は以下の通りである。
粘膜関連リンパ組織リンパ腫 :濾胞辺縁帯分布、centrocyte-like(CCL)細胞、monocytoid B細胞、形質細胞分化(Dutcher body)、follicular colonization、リンパ上皮病変びまん性大細胞型B細胞リンパ腫 :大型腫瘍細胞、強い異型性、多数の核分裂像
主要組織型の免疫組織化学プロファイルを以下に示す。
マーカー 粘膜関連リンパ組織リンパ腫 びまん性大細胞型B細胞リンパ腫(活性化B細胞型) CD20 陽性 陽性 BCL2 陽性 陽性 MNDA 陽性5) — MUM-1 — 陽性2) CD5 陰性5) — CD10 陰性5) 陰性(活性化B細胞型) CyclinD1 陰性5) —
びまん性大細胞型B細胞リンパ腫は胚中心B細胞型と活性化B細胞型のサブタイプ分類が予後と関連する2) 。
フローサイトメトリー :腫瘍細胞の細胞系列・分化度を短時間で判定遺伝子再構成検索 :PCR法またはサザンプロット法で単クローン性を証明し、悪性度を確定する
Ann Arbor分類 :I期(眼窩限局)〜IV期(播種性)TNM分類 (AJCC第8版):腫瘍の大きさ・進展度・リンパ節・遠隔転移で分類2) 5) 全身検索 :PET/CT、ガリウム67シンチ、全身CT、骨髄穿刺、消化管内視鏡(粘膜関連リンパ組織型は胃にも好発)、血液検査(可溶性IL-2受容体、β2マイクログロブリン、乳酸脱水素酵素)
最も重要な鑑別はIgG4関連眼疾患 1) 、眼窩蜂巣織炎6) 、転移性腫瘍との鑑別を要する。
Q 画像検査だけで眼窩リンパ腫と診断できるのか?
A できない。CT・MRIはmoldingパターンや腫瘤の均質性評価に有用だが、確定診断には切開生検が必須である。画像所見はあくまでも疑診の根拠であり、病理組織学的診断なしに治療を開始してはならない。
治療方針は病理組織学的悪性度と臨床病期(staging)の組み合わせで決定する。高悪性度リンパ腫や全身病変を有する症例では、血液腫瘍内科への紹介が不可欠である。
低悪性度リンパ腫(MALTリンパ腫等)の眼窩限局例(Stage I)に対する第一選択治療である。
標準線量 :低悪性度に対し30Gy、中等度以上に対し40Gy程度NCCN(米国総合がん情報ネットワーク)ガイドライン :限局性の粘膜関連リンパ組織リンパ腫に対し24Gy/16分割を推奨5) 局所制御率 :90%以上5) 4年後の全身進展率 :約35%4)
放射線治療の合併症として、白内障 (3〜4年後)、網膜 症、角膜上皮 症が知られる。30Gy超では放射線白内障・放射線網膜症 ・放射線視神経症 のリスクが増加する。
R-CHOP療法
適応 :低悪性度の全身病変例(III期以上)、高悪性度(びまん性大細胞型B細胞リンパ腫等)全例。
レジメン :リツキシマブ 375mg/m²(day1 iv)、シクロホスファミド 750mg/m²(day1 iv)、ドキソルビシン 50mg/m²(day1 iv)、ビンクリスチン 1.4mg/m²(最大2mg、day1 iv)、プレドニゾン 100mg(day1〜5 po)。21日ごと6サイクル8) 。
R-ベンダムスチン
適応 :R-CHOPが不適切な高齢者。
レジメン :リツキシマブ 375mg/m²+ベンダムスチン 90mg/m²(day2)、28日ごと。高齢者への良好な成績と忍容性が報告されている7) 。
リツキシマブ (抗CD20モノクローナル抗体):アポトーシス 誘導・補体 介在性細胞溶解・抗体依存性細胞毒性の3機序で腫瘍細胞を傷害する2) 二次性眼窩リンパ腫(慢性リンパ性白血病/小リンパ球性リンパ腫等)において単剤で奏効した報告がある3)
確定診断のための生検が主たる目的である。全切除は重要な眼窩構造を損傷するリスクがあり、通常は適応としない。
悪性度 病期 推奨治療 低悪性度(粘膜関連リンパ組織型等) 眼窩限局(I期) 放射線治療30Gy(経過観察も選択肢) 低悪性度 全身病変(III期以上) CHOP療法またはR-CHOP療法 高悪性度(びまん性大細胞型B細胞リンパ腫等) 全病期 化学療法(R-CHOP等)±放射線
Q 眼窩リンパ腫の治療で視力は保てるのか?
A 限局性の粘膜関連リンパ組織リンパ腫の放射線治療では局所制御率90%以上であり、多くの症例で視機能を温存できる5) 。ただし30Gyを超える照射では放射線白内障などの合併症リスクが高まる。びまん性大細胞型B細胞リンパ腫など高悪性度では腫瘍の急速進行・眼球突出による角膜損傷が視力を脅かすことがある2) 。
眼付属器リンパ腫の発症には「感染→炎症→変異」の3段階モデル(IMMモデル)が提唱されている。慢性的な抗原刺激によりリンパ組織が持続増殖し、最終的に遺伝子変異を蓄積して悪性化する。
主要組織型の細胞起源は以下の通りである。
粘膜関連リンパ組織リンパ腫(節外性辺縁帯リンパ腫) :粘膜関連リンパ組織のメモリーB細胞由来濾胞性リンパ腫 :胚中心B細胞由来マントル細胞リンパ腫 :マントル帯のナイーブB細胞由来
粘膜関連リンパ組織リンパ腫の特徴的な病理所見として以下が挙げられる。
セントロサイト様細胞 :小型で核の切れ込みを持つB細胞が腫瘍の主体を構成濾胞コロニー化 :腫瘍細胞が反応性胚中心を置換する現象リンパ上皮病変 :腫瘍細胞が上皮内に浸潤する所見ダッチャー小体 :核内偽封入体を伴う形質細胞分化の所見ホーミング :腫瘍細胞が上皮・粘膜部位に付着する特性があり、両側性病変を引き起こす
粘膜関連リンパ組織リンパ腫の8%以上でびまん性大細胞型B細胞リンパ腫への形質転換が発生する7) 。Ki67高増殖指数を示す領域で大型腫瘍細胞への転換が確認される。形質転換後は予後が著しく悪化するため、フォローアップ中の増悪・急速な進行には生検による組織確認が必要である。
NF-κB経路の異常活性化 :GNL3L(G protein nucleolar 3 like)が介在し、B細胞の増殖・生存を促進5) IL-27RA経路 :腫瘍微小環境への関与が示唆される5) 炎症性サイトカイン :IL-6・TNF-αなどがB細胞活性化・生存を促進代謝リプログラミング :糖解系・脂質合成の亢進が腫瘍の免疫抵抗に寄与5)
緩徐進行性の眼付属器リンパ腫に対する低線量放射線治療(2Gy×2分割=4Gy)が中等度線量放射線治療の代替として検討されている。合併症リスクの軽減が期待されるが、局所制御率については引き続き検討が必要である。
Chlamydia psittaci関連の粘膜関連リンパ組織リンパ腫に対し、抗菌薬(ドキシサイクリン 等)による腫瘍退縮の報告がある。ただし、地理的にChlamydia psittaciの関与度が異なるため、効果は地域差が大きい5) 。
Wang et al.(2026)は、粘膜関連リンパ組織リンパ腫の発症機序におけるNF-κB経路(GNL3L介在)、IL-27RA経路、p53経路を新たな治療標的として報告した5) 。代謝リプログラミング(糖解系・脂質合成亢進)も免疫抵抗に寄与する新規治療標的として注目されている。
Sharif MW, Mungara S, Bajaj K, et al. Orbital lymphoma masquerading as euthyroid orbitopathy. Cureus. 2023;15(2):e34885.
Balasubaramaniam D, Singh S, A Qamarruddin F, et al. Bilateral large orbital lymphoma with proptosis. Cureus. 2023;15(3):e36548.
Anderson DL, Gruizinga BA, Dean HC, et al. Incidental diagnosis of four lid orbital lymphoma during a blepharoplasty. Plast Reconstr Surg Glob Open. 2024;12:e5870.
Urrutia YA, Fezza T, Kosek K, et al. Case series of orbital lymphoma: cardinal presentations. Plast Reconstr Surg Glob Open. 2024;12:e5913.
Wang YF, Chen HC, Lin FC, et al. Atypical orbital mucosa-associated lymphoid tissue lymphoma involving the inferior rectus in a young adult: a case report and literature review. Medicine. 2026;105(4):e47240.
Chaurasiya BD, Agrawal G, Chaudhary S, et al. Orbital lymphoma masquerading as orbital cellulitis. Case Rep Ophthalmol Med. 2021;2021:8832783.
Huang CH, Kung WH, Chang CH, et al. Bilateral lacrimal glands and paranasal sinus diffuse large B-cell lymphoma following lung mucosa-associated lymphoid tissue lymphoma in one patient. Taiwan J Ophthalmol. 2022;12:101-105.
Tahri S, Alaoui H, Bachir H, et al. Chronic inflammatory orbitopathy hiding orbital lymphoma. Cureus. 2022;14(3):e23040.
記事の全文をコピーして、お好みのAIに貼り付けて質問できます
下のAIを開いて、チャット欄に貼り付け(ペースト) してください