二次性(大多数)
外傷:直接的外傷より血腫形成などの間接的影響が多い。
手術:脳神経外科手術後に生じる。
後交通動脈瘤:後天的動眼神経麻痺の主要原因の一つ。
海綿静脈洞血栓症(CST):小児でも報告あり2)。
髄膜瘤:動眼神経槽の髄膜瘤による圧迫。特発性頭蓋内圧亢進症(IIH)との関連が示唆される1)。
腫瘍:傍鞍部腫瘍など。
発症時期:急性麻痺の数週〜数か月後に出現。

動眼神経共同運動(oculomotor synkinesis)は、第3脳神経(動眼神経)の異常再生(aberrant regeneration)または誤方向再生(misdirection)とも呼ばれる。動眼神経の発火により、本来の支配筋以外の筋が逆説的に同時収縮する状態である。「共同運動(synkinesis)」とは、随意運動に伴って生じる不随意な筋収縮を指す。
動眼神経は下斜筋・内直筋・上直筋・下直筋・瞳孔括約筋・上眼瞼挙筋を支配する。核は中脳被蓋部にあり、腹側へ走行して後大脳動脈と上小脳動脈の間を通り、海綿静脈洞外側壁へ入る。副交感神経線維は神経最表層の背内側を走行し、上眼窩裂で上枝と下枝に分かれる。
急性動眼神経損傷後の異常再生発生率は約15%と報告されている1)。先天動眼神経麻痺では61〜93%で異所性再生がみられる。
1928年のネコ坐骨神経実験と、1935年のBielschowsky の記述により、「再生神経線維が誤った鞘の中へ成長する」現象が確立された。
通常は起こらない。虚血性動眼神経麻痺はニューラプラキシア(軸索連続性を保つ伝導ブロック)であり、異常再生の前提となる神経断裂(ニューロトメーシス)を伴わないためである。詳細は「病態生理学」の項を参照。
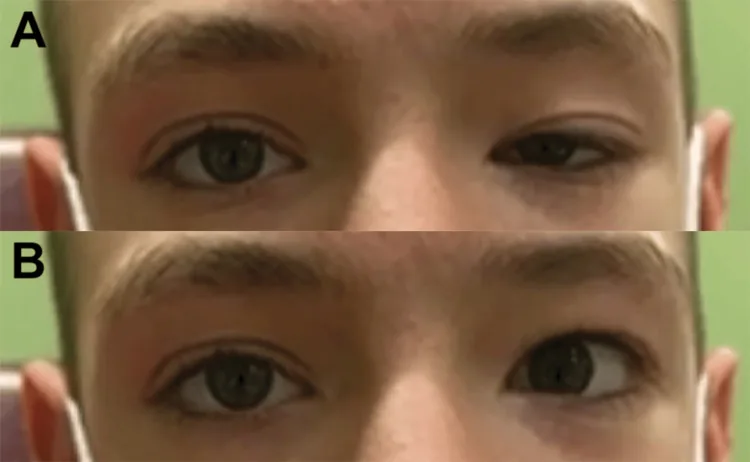
下方視・内転時に患眼の上眼瞼が逆説的に挙上する徴候である。動眼神経の異常再生により、内直筋・下直筋への線維が上眼瞼挙筋を支配するようになることで生じる1)2)。動眼神経共同運動の最も特徴的な所見の一つである。
動眼神経共同運動は、先行する動眼神経麻痺の有無により「二次性」と「一次性」に分類される。
二次性(大多数)
外傷:直接的外傷より血腫形成などの間接的影響が多い。
手術:脳神経外科手術後に生じる。
後交通動脈瘤:後天的動眼神経麻痺の主要原因の一つ。
海綿静脈洞血栓症(CST):小児でも報告あり2)。
髄膜瘤:動眼神経槽の髄膜瘤による圧迫。特発性頭蓋内圧亢進症(IIH)との関連が示唆される1)。
腫瘍:傍鞍部腫瘍など。
発症時期:急性麻痺の数週〜数か月後に出現。
一次性(まれ)
海綿静脈洞内の緩徐進行性病変:先行する明らかな動眼神経麻痺なしに共同運動が生じる。
髄膜腫(meningioma):海綿静脈洞内の緩徐圧迫。
海綿静脈洞内動脈瘤:海綿静脈洞内の動脈瘤。
神経鞘腫(schwannoma):海綿静脈洞内の神経鞘腫。
機序:エファプス伝達(髄鞘損傷による神経線維間の電気的クロストーク)が一因と考えられる。
その他のまれな原因として、眼筋麻痺性片頭痛・トローザ・ハント症候群(Tolosa-Hunt Syndrome)・フィッシャー症候群(Miller-Fisher Syndrome)が報告されている。
動眼神経麻痺の原因別頻度(成人)は動脈瘤・虚血性が各約20%、腫瘍15%、外傷10%とされる。小児では先天性43〜47%、外傷性13〜23%、腫瘍10%、動脈瘤7%である。
二次性は急性の動眼神経麻痺の数週〜数か月後に異常再生が進む形で発生する。一次性は先行する明らかな麻痺なしに生じ、海綿静脈洞内の緩徐進行性病変(髄膜腫・動脈瘤・神経鞘腫)が原因となることが多い。
病歴と身体診察に基づく臨床診断が基本である。「再現性のある共同運動パターン」の確認が鍵となる。
重要な病歴:外傷性脳損傷・脳神経外科手術など動眼神経損傷の既往。急性発症の複視・眼瞼下垂が部分的に自然消退した経過。
眼科的・神経学的検査:感覚運動検査、眼瞼下垂・瞳孔不同の評価、明所・暗所での瞳孔反応、眼底検査(視神経乳頭浮腫・視神経萎縮の有無)。
主な鑑別疾患を以下に示す。
| 疾患 | 共同運動 | 鑑別ポイント |
|---|---|---|
| 重症筋無力症 | なし | 日内変動・易疲労性。アイステスト・抗AChR抗体 |
| 神経梅毒 | なし | 瞳孔反応異常。血清梅毒検査 |
| アディー瞳孔 | なし | 瞳孔異常のみ。毛様体筋麻痺 |
| 甲状腺眼症・眼窩筋炎 | なし | CT/MRIで外眼筋肥厚 |
重症筋無力症の鑑別には、アイステスト(保冷剤を上眼瞼に2分間→2 mm以上改善で陽性、感度80〜92%)が有用である。
原因疾患の治療が最優先である。共同運動そのものへの介入は対症療法が中心となる。
斜視手術の計画には異常再生(共同運動)を考慮に入れる必要がある。非麻痺眼(対側眼)への手術が推奨され、大きな外直筋後転と小さな内直筋短縮の組み合わせが選択される。調節可能縫合(adjustable sutures)の使用が有用である2)。
可能であるが、異常再生を考慮した手術計画が必要である。患側内直筋短縮は避けるべきで、非麻痺眼への手術(外直筋後転+内直筋短縮)が推奨される2)。手術は2期的に計画し、調節可能縫合を使用することが多い。
第1度:ニューラプラキシア
特徴:伝導ブロックが生じるが、軸索連続性は維持される。
主な原因:糖尿病・高血圧による微小血管障害(虚血性動眼神経麻痺)。
異常再生:生じない。軸索が断裂していないため。
第2度:アクソノトメーシス
特徴:軸索は断裂するが、内神経鞘管は保持される。
再生:元の内神経鞘管内に限定されるため、異常再生は生じない。
異常再生:生じない。
第3度:ニューロトメーシス
特徴:神経および内神経鞘が断裂する。
再生:軸索が異なる内神経鞘管に侵入し、本来とは異なる筋を支配する。
異常再生:生じる。これが共同運動の原因となる。
神経断裂後、再生軸索が本来とは異なる内神経鞘管に侵入し、異なる筋を支配するようになる。その結果、1本の神経線維の発火が複数の筋の同時収縮を引き起こす。
一次性動眼神経共同運動では、「エファプス伝達(ephaptic transmission)」も機序として議論されている。海綿静脈洞内の緩徐進行性病変による髄鞘損傷が、個々の神経線維間の電気的クロストーク(混信)を生じさせる可能性がある。
特発性頭蓋内圧亢進症(IIH)では、Monro-Kellie仮説(頭蓋内容量一定:脳組織・髄液・血液)に基づく代償機序として髄液が再分配される。その結果、視神経鞘の膨隆・empty sella・横静脈洞狭窄・髄膜瘤形成が生じる。動眼神経槽の髄膜瘤が動眼神経を圧迫することで麻痺→共同運動へと進む経路が存在する1)。IIH患者の最大10%に髄膜瘤を認める。
ケモカイン受容体ACKR3(CXCR7)のホモ接合性ミスセンス変異がヒトで同定されており、眼瞼下垂と外転時の同側眼瞼挙上を呈する単独の動眼神経共同運動をきたす。ACKR3はCXCL12(CXCR4のリガンドでもある)と結合する。デュアン眼球後退症候群の眼球後退も動眼神経共同運動の一形態と考えられている。
Walkerら(2026)は、動眼神経槽の髄膜瘤が原因で動眼神経麻痺と共同運動を呈した29歳男性を報告した1)。IIHの画像所見(empty sella・横静脈洞狭窄・視神経鞘膨隆・蛇行、BMI 40超)を後方視的に認めた。CISSシーケンスで髄膜瘤と動眼神経萎縮を描出。5か月で症状は軽度改善後にプラトーとなり、持続する運動制限・複視が残存した。IIH患者の最大10%に髄膜瘤を認めるが、動眼神経槽の髄膜瘤が共同運動をきたした報告は本症例が初とされる。
Lalwaniら(2021)は4歳男児を報告した2)。鼻先端部の化膿疹→篩骨洞炎→左眼窩蜂窩織炎→海綿静脈洞・上眼静脈血栓症の経過をたどった。バンコマイシン+セフタジジム(静注抗菌薬)とエノキサパリン(抗凝固療法)で眼球運動は改善したが、治療6か月後に擬似フォン・グレーフェ徴候・逆デュアン徴候・擬似アーガイル・ロバートソン瞳孔が出現した。小児中心窩網膜厚に続発する動眼神経共同運動は非常にまれとされる。
ACKR3(CXCR7)変異がヒトで同定(Whitman et al. 2019)され、3つのマウスモデルも報告されている。今後の遺伝子機能解析により先天性形成異常の機序解明が期待される。