定型ON
RAPD陽性:患側で相対的瞳孔求心路障害を認める。軽度の機能障害でも異常を示す。
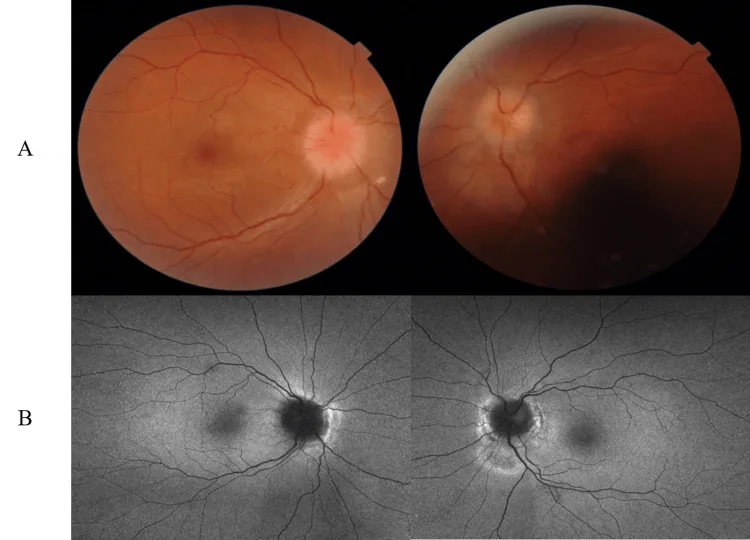
正常乳頭(65%):球後視神経炎が多く、急性期には乳頭変化を認めない。4〜6週間後に乳頭蒼白が出現する。
視野欠損:中心視野が主に障害される。障害パターンは多様である。
前眼部正常:細隙灯顕微鏡検査で異常を認めない。

視神経炎(optic neuritis: ON)は、視神経における急性炎症性または脱髄性の疾患である。最も多い「定型(typical)視神経炎」は多発性硬化症(MS)に関連するか特発性であり、以下の古典的三徴を特徴とする。
定型視神経炎の好発年齢は15〜45歳で女性に多い。単眼性の急性視神経症として発症し、数日から2週間で進行した後、5週間以内に回復傾向を示す。発症1年後の視力は93%が0.5以上、70%が1.0以上に改善する。
一方、以下の徴候は非典型的視神経炎を示唆する。
非定型視神経炎は不均一な疾患群であり、視神経脊髄炎(NMO)、MOG抗体関連疾患(MOGAD)、慢性再発性炎症性視神経症(CRION)、自己免疫性視神経症、全身疾患に伴う視神経症などが含まれる。未治療では重篤な視力障害に至りうるため、早期の認識と原因検索が不可欠である。
米国における視神経炎の年間発症率は10万人あたり約5人と推定される。抗AQP4抗体陽性視神経炎は特発性視神経炎のうち約10%を占める難治性疾患である。
定型は片側性・眼球運動痛あり・若年女性に好発し自然回復する。一方、両眼発症、15〜45歳の範囲外の年齢、2週間以降の症状進行、ステロイド依存性、全身症状の合併などがあれば非定型を疑う。詳細は「主な症状と臨床所見」の項を参照。
定型視神経炎では急性に中心視力の低下、視野障害、眼周囲痛・眼球運動痛、色覚異常を訴える。発症後1週間程度で最も視機能が悪化し、2週間程度まで進行した後、徐々に改善する。MSに伴う視神経炎ではUhthoff徴候(体温上昇に伴う一過性の視覚障害)が知られている。体温上昇後数分で症状が出現し、1時間以内に消失する。
非定型視神経炎の自覚症状は原因疾患により異なる。
定型ON
RAPD陽性:患側で相対的瞳孔求心路障害を認める。軽度の機能障害でも異常を示す。
正常乳頭(65%):球後視神経炎が多く、急性期には乳頭変化を認めない。4〜6週間後に乳頭蒼白が出現する。
視野欠損:中心視野が主に障害される。障害パターンは多様である。
前眼部正常:細隙灯顕微鏡検査で異常を認めない。
非定型ON
乳頭腫脹:中等度〜重度の腫脹を認めることが多い。MOG-ONでは45〜92%に報告される2)。
乳頭出血:乳頭周囲の出血を伴うことがある。
前眼部・後眼部炎症:ぶどう膜炎の所見を認める場合がある。
黄斑星芒斑:網膜に星芒状の滲出物を認めることがある。
日本では前部視神経炎(乳頭腫脹を伴う型)が約50%を占め、欧米(約35%)より高い傾向にある。
MSに伴う視神経炎でみられる現象で、入浴や運動による体温上昇に伴い一過性の視覚障害が生じる。数分で出現し1時間以内に消失する。ただしMS以外の視神経症でも報告されており、MSに特異的な症状とはいえない。
非定型視神経炎の原因は多岐にわたる。
抗AQP4抗体陽性視神経炎は特に注意を要する。ステロイド治療に抵抗性で、適切な治療(血漿交換療法等)を行わなければ失明する可能性がある。視神経炎全体の約10%に存在するため、非定型の徴候があれば早期に抗AQP4抗体を評価することが重要である。
非定型視神経炎の診断には、臨床所見に加え画像検査・血液検査を組み合わせた系統的アプローチが必要である。
造影MRI(脳・眼窩) が最も重要な検査である。
定型ONと非定型ONではMRI所見が異なる。
| 特徴 | 定型ON(MS関連) | 非定型ON |
|---|---|---|
| 造影パターン | 短分節の造影増強 | 長大な造影増強(1/2以上) |
| 病変部位 | 前方(球後視神経) | 後方(視交叉・視索)にも及ぶ |
| 視神経鞘 | 造影増強なし | 視神経鞘・眼窩脂肪の造影増強 |
MOG-ONでは両側性の長大な視神経高信号と視神経鞘炎(optic perineuritis)が特徴的である2)。AQP4-ONでは後方病変(視交叉・視索)への進展や、脊髄MRIでの長回旋性横断性脊髄炎(3椎体分以上)が重要な所見となる。
OCT(光干渉断層計) は乳頭周囲網膜神経線維層(pRNFL)の厚さを測定する非侵襲的検査である。急性期の肥厚や慢性期の菲薄化を評価でき、診断・予後のバイオマーカーとしての有用性が注目されている2)。
VEP(視覚誘発電位) ではP100潜時の延長が視神経炎を示唆する。
蛍光眼底造影 では視神経乳頭からの色素漏出、黄斑浮腫、網膜血管異常を評価する。
定型視神経炎ではルーチン血液検査(赤沈、ANA、梅毒血清反応等)の有用性は低い(ONTT)。非定型の徴候がある場合は以下を検討する。
鑑別診断として、圧迫性視神経症(眼窩腫瘍など)も重要である。球後視神経炎と推定された症例が実際には眼窩リンパ腫による圧迫性視神経症であった報告もあり、非定型の特徴がある場合は安易にステロイドを投与せず精査を行うべきである1)。
定型ONでは視神経の短い分節のみに造影増強を認める。一方、非定型ONでは視神経の長大な造影増強(長さの1/2以上)、後方への進展(視交叉・視索)、視神経鞘の造影増強といった所見を呈する。これらのMRI所見は原因疾患の鑑別に直結する。
ONTT(Optic Neuritis Treatment Trial)の結果に基づく治療方針が基本となる。定型視神経炎の自然経過では90%以上が発症1年後に視力0.5以上、70%以上が1.0以上に改善する。
ステロイドパルス療法(メチルプレドニゾロン点滴静注)は視機能の回復期間を短縮するが、発症1年後の最終視力に有意差は認められない。このためステロイドパルス療法は相対的適応と考えられ、以下の場合に投与を検討する。
発症から2週間程度で改善傾向を示す場合は積極的適応はない。
非定型視神経炎ではステロイドパルス療法が適応となる。ただし原因疾患の検索を並行して行い、基礎疾患に対する治療を開始することが重要である。
非定型ONの治療を原因別に示す。
| 原因疾患 | 急性期治療 | 特記事項 |
|---|---|---|
| 抗AQP4抗体陽性ON | ステロイドパルス→血漿交換 | ステロイド抵抗性が多い |
| MOG-ON | ステロイドパルス | 奏効しやすいが再発しやすい |
| 自己免疫性ON | ステロイド+免疫抑制薬 | ステロイド依存性の経過が多い |
| 感染性ON | 原因微生物に対する治療 | ステロイドは原則禁忌 |
MS・NMO・膠原病・血管炎症候群が疑わしい場合は、神経内科・膠原病内科などの専門医と連携して治療方針を検討する必要がある。
通常量の経口ステロイド単独は推奨されない。ONTTにおいて通常量の経口ステロイドは視神経炎の再発率を高めることが示されている。非定型視神経炎の急性期にはステロイドパルス療法(点滴静注)が基本となる。
非定型視神経炎は原因疾患により病態が異なる。主要な抗体介在性視神経炎の機序を以下に述べる。
抗AQP4抗体がアストロサイト表面のアクアポリン4に結合し、補体と結合してアストロサイトを攻撃する。視神経および視交叉にはAQP4を多く発現するアストロサイトが豊富に存在し、標的となりやすい。これにより重度の視神経障害をきたす。
MOG-IgG(主にIgG1サブクラス)はCNS髄鞘表面のMOGを標的とする。補体経路の活性化と抗体依存性細胞貪食が脱髄に関与する2)。ただしMOG-IgGによる補体活性化はAQP4-IgGと比較して弱いとされる2)。
MOGは網膜に発現しないにもかかわらず、MOG-ONでは網膜神経節細胞の障害が生じる。この機序としてグルタミン酸毒性や視神経乳頭の血液脳関門の脆弱性が提唱されている2)。
MOGADとMSでは浸潤する免疫細胞に違いがある。MOGADではCD4陽性T細胞とマクロファージが主体であるのに対し、MSではCD8陽性T細胞が優勢である。
MOG-IgGの産生契機は不明であるが、感染やワクチン接種による免疫寛容の破綻(バイスタンダー活性化や分子模倣)が推定されている2)。
CRIONは両側性・有痛性・亜急性の視力低下でステロイド応答性があるがステロイド中止で再発する疾患概念として提唱された。近年、CRION症例の最大22%が抗AQP4抗体陽性、最大25%が抗MOG抗体陽性であったと報告されている2)。CRIONは症候群的診断であり、多様な病因を包含する不均一な集団と考えられる。
トシリズマブ(IL-6受容体抗体)のMOGADに対するoff-label使用が検討されており、29か月間にわたる再発予防効果が報告されている2)。
MOG-ONの管理において、以下が主要な研究課題として位置づけられている2)。