強膜炎は強膜 の炎症であり、深在性血管の拡張と蛇行による強い充血と激しい眼痛を特徴とする。
Watson分類により前部強膜炎(びまん性・結節性・壊死性)と後部強膜炎に分類される。
最大50%の患者に関節リウマチなどの全身性自己免疫疾患が合併する。
壊死性強膜炎は最も重篤な病型であり、強膜穿孔や失明に至る可能性がある。
治療はNSAIDs内服から全身ステロイド 、免疫抑制薬、生物学的製剤 まで段階的に行う。
感染性強膜炎は全体の5〜10%であるが、予後不良であり迅速な診断が重要である7) 。
強膜炎(scleritis)は、強膜の浮腫と細胞浸潤を伴う炎症性疾患である。上強膜血管叢や強膜内血管叢など深在性の血管の炎症により、強い充血と眼痛を生じる。発症率は10万人年あたり1.6〜5.5と報告されている5) 。
女性に多く、好発年齢は40〜60歳代である。非感染性強膜炎が大多数を占め、全身性炎症疾患に随伴する眼病変としてみられることが多い。感染性強膜炎は全体の5〜10%とまれである7) 。
Watson分類により臨床所見に基づく分類が行われる。
分類 病型 特徴 前部強膜炎 びまん性 最多。広範な充血 前部強膜炎 結節性 暗赤色の結節 前部強膜炎 壊死性 最重篤。穿孔リスク 後部強膜炎 ― まれ。全体の約4%5)
びまん性強膜炎が最も多く、次いで結節性強膜炎が多い。壊死性強膜炎と後部強膜炎はまれである。再燃する場合は同じ病型であることが多いが、約10%は重症化して再燃する。
壊死性強膜炎のうち炎症を伴わない特殊型として穿孔性強膜軟化症
Q 上強膜炎と強膜炎の違いは?
A 上強膜炎 はTenon嚢血管叢など浅在性血管叢の炎症であり、充血は軽度で疼痛がなく、視力 にも影響しない。強膜炎は深在性血管の炎症であり、激しい眼痛と充血を伴う。1,000倍希釈エピネフリン点眼で上強膜炎の充血は消退するが、強膜炎の充血は消退しない点で鑑別できる。
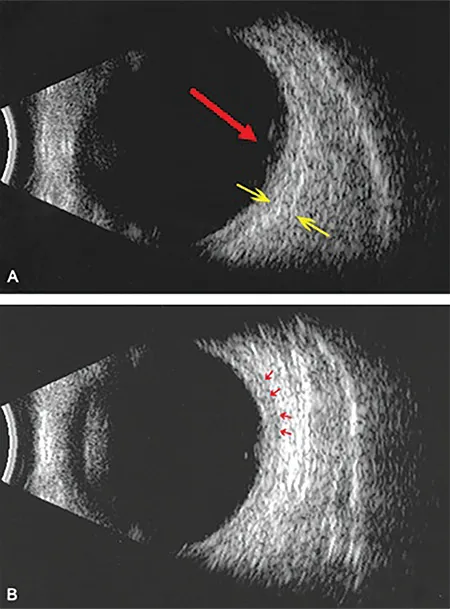
強膜炎の超音波断層像 Kalogeropoulos D, Katsikatsos K, Mitsis M, et al. Posterior Scleritis as a Paraneoplastic Syndrome in Colon Cancer: A Case Report. Turkish Journal of Ophthalmology. 2020 Dec 29; 50(377):$2. Figure 3. PMCID: PMC7802099. License: CC BY.
超音波断層像で、強膜肥厚とその周囲の液体貯留を比較している。前眼部所見だけでは分かりにくい深部炎症の広がりを補足する診断画像である。
激しい眼痛 :穿刺様(boring)の鈍い痛みが特徴的である。睡眠を障害するほどの疼痛であることがある。放散痛 :痛みは耳、顔面、顎、こめかみに放散する。夜間悪化 :痛みは夜間に増悪し、眼球運動により悪化する。視力低下 :壊死性強膜炎まで進行した場合や、後部強膜炎で網膜 が障害された場合に自覚する。
紫青色の色調 :強膜炎に特徴的な色調変化であり、自然光下で観察すると上強膜炎との鑑別に有用である。深在性血管の拡張と蛇行 :強膜血管の炎症所見であり、綿棒で可動しない。エピネフリン点眼試験 :1,000倍希釈エピネフリン点眼で深在性血管の充血は消退しない。結膜 充血や上強膜炎との鑑別に用いる。強膜結節 :結節性強膜炎では暗赤色の結節が輪部 近傍の瞼裂部に好発する。可動性がなく圧痛を伴う。強膜壊死・菲薄化 :壊死性強膜炎ではぶどう膜が透見できるまで菲薄化する。強膜軽快後も菲薄部は残存する。
後部強膜炎では眼底所見が多彩である1) 。
滲出性網膜剥離 漿液性網膜剥離 を認める1) 。脈絡膜皺襞 脈絡膜 の皺襞所見を認める1) 。視神経乳頭 浮腫Bモード超音波のT-sign :強膜肥厚とTenon嚢下液貯留により、視神経と強膜の境界が角ばって描出される1) 。後部強膜炎の最も特異的な超音波所見である。脈絡膜腫瘍との誤認 :後部強膜炎は脈絡膜腫瘤として紹介されることがあり、pseudomelanoma(偽黒色腫)の一因となる1) 。
強膜炎の最大50%に全身性自己免疫疾患が合併する。原因となる全身疾患が無治療であると、強膜の同一部位に再燃することが少なくない。
膠原病・リウマチ疾患
関節リウマチ(RA) :最も高頻度に合併する全身疾患である。壊死性強膜炎や穿孔性強膜軟化症の原因となる。
全身性エリテマトーデス (SLE)
再発性多発軟骨炎 :前部・後部強膜炎の両方を合併し、寛解と増悪を繰り返す。
血管炎・その他
多発血管炎性肉芽腫症 (GPA)3) 。
高安動脈炎 :まれに強膜炎を合併し、全身性血管炎の診断契機となることがある4) 。
結節性多発動脈炎 (PAN)
その他、サルコイドーシス 、Behçet病、Crohn病、潰瘍性大腸炎、乾癬性関節炎、甲状腺疾患なども合併が報告されている。
感染性強膜炎は全体の5〜10%であるが、予後不良である7) 。感染性強膜炎患者の50%が機能的視力を喪失し、約27%が眼球摘出または内容除去に至るとの報告がある7) 。
緑膿菌(Pseudomonas aeruginosa ) :欧米で最も一般的な起炎菌である7) 。強膜壊死が急速に進行する。Nocardia属 :外傷後や免疫不全患者に発症する2) 。消退と再燃を繰り返す慢性経過が特徴的である2) 。Moraxella属 :まれな起炎菌であるが、免疫不全状態で日和見感染として発症しうる7) 。
眼科手術が契機となって壊死性強膜炎が生じることがある。斜視 手術、線維柱帯切除術 、強膜バックリング 手術、マイトマイシンC併用翼状片 切除術の術後に生じやすい。
Q どのような全身疾患が関連するか?
A 関節リウマチが最も高頻度であり、その他に多発血管炎性肉芽腫症(GPA)、全身性エリテマトーデス、結節性多発動脈炎、再発性多発軟骨炎、サルコイドーシスなどの自己免疫疾患が合併する。強膜炎患者の最大50%に何らかの全身性疾患が認められる。
細隙灯顕微鏡検査 :強膜血管の拡張・蛇行、紫青色の色調変化、強膜結節の有無を評価する。自然光下での肉眼観察も色調変化の把握に有用である。エピネフリン点眼試験 :1,000倍希釈エピネフリン点眼で深在性の強膜充血は消退しない。上強膜炎や結膜充血との鑑別に重要である。触診 :圧痛の有無を確認する。結膜炎 や上強膜炎との鑑別の一助となる。Bモード超音波検査 :後部強膜炎の診断に不可欠である。強膜肥厚、強膜結節、Tenon嚢下液貯留によるT-signが特徴的である1) 。脈絡膜腫瘍との鑑別にも有用である。
全身性疾患の検索のため以下の検査を行う。
炎症マーカー :ESR、CRP 自己抗体 :リウマトイド因子、抗核抗体、C-ANCA、P-ANCA3) 感染症 :梅毒血清反応、クオンティフェロンその他 :ACE(サルコイドーシス)、血清尿酸値(痛風)
壊死性強膜炎や難治例ではANCA関連血管炎の検索が特に重要である3) 。
上強膜炎 :浅在性血管の炎症。充血は軽度で疼痛がなく、フェニレフリン点眼で消退する。MALTリンパ腫 :結膜円蓋部に好発するサーモンピンク色の腫瘤。強膜血管が透見できない点で鑑別される。結膜炎 :充血は円蓋部で最も顕著で、輪部に近づくと減衰する。眼脂を伴うことが多い。
第一選択:NSAIDs
適応 :軽度〜中等度のびまん性・結節性強膜炎に対する第一選択である。
処方例 :インドメタシン50mg 1日3回、またはセレコキシブ(COX-2阻害薬)100mg 1日2回内服。疼痛に対して著効することが多い。
注意 :消化管出血や腎機能障害に注意する。
ステロイド治療
局所治療 :0.1%ベタメタゾン点眼1日4〜6回。結膜下注射(トリアムシノロン アセトニド0.1mLまたはデキサメタゾン0.3mL)を追加する場合がある。
全身投与 :局所治療に抵抗する場合やNSAIDs無効例ではプレドニゾロン0.5〜1mg/kg/日の内服を開始する。
パルス療法 :壊死性強膜炎や重症例ではメチルプレドニゾロン1,000mg/日を3日間点滴静注するパルス療法を行う。
テノン嚢 下トリアムシノロンアセトニド注射(STTA)は後部強膜炎に対して用いられるが、まれに視神経・網脈絡膜の循環障害を引き起こすリスクがある6) 。血管脆弱性のある高齢者や緑内障 眼では慎重な適応判断が必要である6) 。
ステロイドに反応不良例や再燃を繰り返す例には免疫抑制薬を選択する。リウマチ内科との連携が重要である。
メトトレキサート シクロホスファミド :多発血管炎性肉芽腫症合併例や壊死性強膜炎に用いる。パルス療法が行われる場合がある。シクロスポリン 生物学的製剤 :TNF -α阻害薬は強膜ぶどう膜炎 に対する有効性が示されている。リツキシマブ (抗CD20抗体製剤)は、従来の免疫抑制療法 に抵抗性のANCA関連壊死性強膜炎に対して有効であったと報告されている3) 。
感染性強膜炎では、起炎菌の同定と感受性に基づく抗菌薬治療が基本となる2) 7) 。
Nocardia感染 :強化アミカシン点眼+スルファメトキサゾール・トリメトプリム内服を長期間使用する。外科的デブリドマンを繰り返す場合がある2) 。露出縫合糸やバックル材料 が原因の場合は速やかに除去する。
ステロイド投与が感染を増悪させるリスクがあるため、感染性の要因を十分に否定した上でステロイドを使用する。
強膜穿孔や過度の菲薄化がある場合には、保存強膜を用いた被覆術(パッチ移植)を行う。まれに層状角膜移植 や全層角膜移植 が必要となる。
Q 感染性強膜炎はどう治療するか?
A 感染性強膜炎は予後不良であり、起炎菌の同定と感受性に基づく抗菌薬の早期投与が不可欠である。外科的デブリドマンが必要な場合もある。ステロイドは感染を増悪させるリスクがあるため、感染性の可能性がある場合には慎重に使用する。
自己免疫疾患に関連する強膜炎の病態は、帯状肉芽腫性壊死(zonal granulomatous necrosis)を特徴とする。肉芽腫の中心にはフィブリノイド物質がみられ、周囲に類上皮細胞と多核巨細胞が配列する。
強膜炎では、T細胞やマクロファージを含む炎症細胞の浸潤が増加する。T細胞とマクロファージは深層上強膜組織に浸潤し、血管周囲にはB細胞のクラスターが形成される。T細胞上のHLA-DR発現とIL-2受容体発現の上昇から、細胞介在性免疫反応の関与が示唆されている。
形質細胞はマトリックスメタロプロテアーゼ(MMP)やTNF-αの産生に関与している。壊死性強膜炎ではフィブリノイド壊死を伴う血管炎が認められ、血管壁への好中球浸潤を呈する。
非壊死性強膜炎 :血管炎は顕著ではなく、非肉芽腫性の炎症が主体である。壊死性強膜炎 :小さな壊死病巣と、主にリンパ球・形質細胞・マクロファージによる非肉芽腫性炎症が認められる。感染性強膜炎 :壊死性炎症に加えて微小膿瘍が形成される。Nocardia感染では結節が消退しても深部に菌体が残存し、再燃を繰り返す特徴がある2) 。
COVID-19ワクチン接種後または感染後に後部強膜炎を発症し、脈絡膜黒色腫と誤認されて紹介された8例の症例シリーズが報告されている5) 。ワクチン最終接種から発症までの平均間隔は132日、COVID-19感染から発症までの平均間隔は14日であった5) 。大部分が2ヵ月以内に自然軽快し、視力への影響は軽微であった5) 。
従来の免疫抑制療法(ステロイド+シクロホスファミド)に抵抗性のANCA関連壊死性強膜炎に対して、リツキシマブ(抗CD20抗体)が寛解導入・維持の両方に有効であった症例が報告されている3) 。ANCA関連血管炎による多発血管炎性肉芽腫症型の眼病変に対するリツキシマブの有効性を示す長期追跡研究も蓄積されつつある3) 。
Q COVID-19と関連があるか?
A COVID-19ワクチン接種後または感染後に後部強膜炎を発症した症例シリーズが報告されている。ただし、因果関係は証明されておらず、多くは自然軽快する経過をたどる。COVID-19関連の後部強膜炎は脈絡膜腫瘍と誤認される場合があり、鑑別診断としての認識が重要である。
Babu N, Kumar K, Upadhayay A, Kohli P. Nodular posterior scleritis - The great masquerader. Taiwan J Ophthalmol. 2021;11:408-412.
Chauhan K, Murthy SI, Mitra S. Demystifying nocardial scleritis. BMJ Case Rep. 2023;16:e255730.
Tahavvori M, Fekri S, Hassanpour K, et al. Isolated ANCA-associated scleritis successfully treated with systemic rituximab; a case report and review of literature. BMC Ophthalmol. 2025;25:176.
Chittipolu S, Kennard JL, Tumma RS, et al. Scleritis in Takayasu Arteritis. Cureus. 2023;15:e37724.
Negretti GS, Zeiger JS, Cherkas E, Shields CL. Posterior scleritis following COVID-19 vaccination or infection simulating uveal melanoma in 8 consecutive patients. Eye. 2024;38:185-191.
Akada M, Muraoka Y, Morooka S, et al. Severe Circulatory Disturbance in Optic Disk, Retina, and Choroid After Sub-Tenon Triamcinolone Acetonide Injection for Posterior Scleritis. Retinal Cases Brief Reports. 2025;19:789-792.
Dallinga M, Murtagh P, Powell S, Murphy CC. Moraxella nonliquefaciens-associated infectious scleritis. BMJ Case Rep. 2023;16:e254113.
記事の全文をコピーして、お好みのAIに貼り付けて質問できます
下のAIを開いて、チャット欄に貼り付け(ペースト) してください