皮膚所見
色素斑:三叉神経V1/V2領域に青灰〜褐色の扁平な色素斑を認める。色素の深さにより色調が異なり、浅層では濃く、深層では薄い傾向にある。
分布:眼瞼・前額部・頬部・鼻翼・側頭部に及ぶ。片側性が90%を占める1)。
口蓋粘膜:まれに口蓋に色素沈着を認めることがある。

眼皮膚メラノサイトーシス(oculodermal melanocytosis: ODM)は、三叉神経第1枝(眼神経)および第2枝(上顎神経)の支配領域に生じる良性の真皮メラノサイトーシスである。太田母斑(nevus of Ota)とも呼ばれ、皮膚・強膜・ぶどう膜に青灰〜褐色の色素沈着をきたす。母斑症(phakomatosis)の1つに分類される。
1939年に太田・谷野が初めて報告し、皮膚病変の範囲に基づく4亜型(眼窩型・頬骨型・前頭型・鼻翼型、中等度型、重症型、両側型)の分類を提案した1)。
先天性・非遺伝性の母斑であるが、思春期・妊娠中・加齢に伴い色素が増強することがある1)。90%が片側性であり、症例の約66%で眼組織への関与が認められる1)。男女比は1:5で女性に多く、ホルモン刺激が関与する可能性が指摘されている1)。
アジア人における発生率は1,000人に1〜2人である1)。白人ではまれであるが、白人患者は本疾患に関連する悪性黒色腫を発症するリスクが最も高い。日本人において最も多くみられるが、インド人や白人においても報告がある。
先天性の母斑であるが、遺伝性ではない。出生時に認められることが多いが、思春期や妊娠中に新たに出現・増強することもある1)。家族性の発症はまれである。
太田母斑は通常無症状である。顔面皮膚の色素沈着による美容上の愁訴が主な受診理由となる。緑内障を合併した場合には視野障害を自覚することがある。
皮膚所見
色素斑:三叉神経V1/V2領域に青灰〜褐色の扁平な色素斑を認める。色素の深さにより色調が異なり、浅層では濃く、深層では薄い傾向にある。
分布:眼瞼・前額部・頬部・鼻翼・側頭部に及ぶ。片側性が90%を占める1)。
口蓋粘膜:まれに口蓋に色素沈着を認めることがある。
眼所見
上強膜・強膜色素沈着:最も頻度が高い所見。上耳側に好発し、下鼻側にも認める1)。
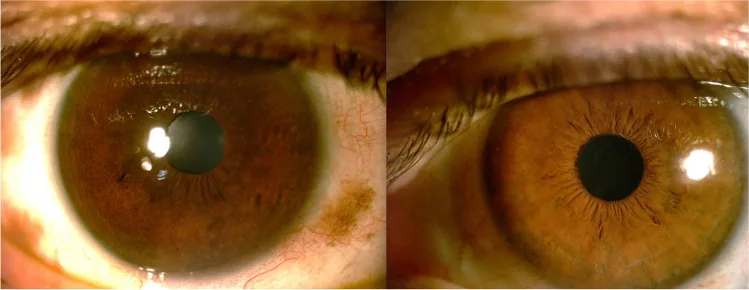
虹彩異色:患側の虹彩が健側より暗色を呈する。虹彩マミレーション(小色素性均一結節)を伴うことがある1)。
眼底:患側の脈絡膜が健側より暗色で、色素性斑点を認めることがある1)。
結膜の色素沈着においては、結膜黒色症(結膜上皮内の色素沈着)が可動性を有するのに対し、太田母斑を含む先天性眼黒色細胞腫は結膜下深部〜強膜上の色素沈着であるため可動性がない。この可動性の有無が鑑別の重要なポイントとなる。
虹彩マミレーションは眼圧上昇や眼内黒色腫の素因と関連するため、神経線維腫症1型のLisch結節との鑑別が必要である1)。Lisch結節は多形性で色調が淡く、両側性である点で区別される1)。
太田母斑の発症は、胎生2〜8週に神経堤由来のメラノブラストが背外側経路を経て表皮基底層へ正常に移動できず、真皮上層に停留することで生じると考えられている1)。
太田母斑の主要な合併症リスクを以下に示す。
| リスク | 頻度・特徴 |
|---|---|
| 緑内障 | 患者の約10%1) |
| ぶどう膜黒色腫 | 白人で1/4001) |
| 黒色腫の転移 | ODM合併例で2倍1) |
ODMはぶどう膜黒色腫患者において最大35倍の頻度で認められ、両側性・多発性の非定型的な黒色腫の発症リスク因子でもある1)。
白人患者では約400人に1人の割合でぶどう膜黒色腫を生涯で発症する1)。さらにODM合併のぶどう膜黒色腫は、非合併例と比較して転移リスクが2倍に上昇する1)。定期的な眼科検査による早期発見が重要である。
太田母斑の診断は臨床所見に基づく。三叉神経V1/V2領域の特徴的な皮膚色素沈着と、強膜・虹彩の色素沈着から臨床的に診断される。眼合併症の評価には多面的な検査が必要である。
主要な鑑別疾患を以下に示す。
| 鑑別疾患 | 鑑別のポイント |
|---|---|
| 眼メラノーシス | 眼瞼皮膚の関与なし |
| 伊藤母斑 | 頸部・肩・腋窩に分布 |
| 堀母斑 | 発症時から両側性 |
このほか、結膜母斑(限局性で黒褐色、境界明瞭)や良性後天性結膜黒色症(PAM:中年以後に出現、片眼性の斑紋状色素沈着)との鑑別も重要である。PAM with atypiaは約50%が5年以内に悪性化するため組織診断が必要となる。
緑内障と悪性黒色腫の早期発見のため、6か月ごとの細隙灯顕微鏡検査・散瞳下眼底検査が推奨されている1)。眼圧が正常でも開放隅角緑内障を発症することがあるため、定期検査の継続が重要である。
太田母斑自体は良性疾患であり、無症状であれば積極的な治療は不要である。治療の対象は合併症(緑内障・悪性黒色腫)と美容的な皮膚色素沈着である。
眼科的治療
緑内障治療:プロスタグランジン製剤・α作動薬が第一選択。β遮断薬・炭酸脱水酵素阻害薬は第二選択1)。
レーザー線維柱帯形成術(SLT):開放隅角緑内障に対し、単独または薬物療法との併用で使用可能1)。
黒色腫の監視:6か月ごとの細隙灯検査・散瞳下眼底検査による定期的スクリーニングが必須1)。
皮膚科的治療
Qスイッチレーザー:皮膚色素沈着に最も有効な治療法。短パルスにより炎症後色素異常の副作用を軽減する1)。
Qスイッチアレキサンドライトレーザー:755nm、エネルギー密度4.75–7.0 J/cm²で8〜12週間隔に施行。50%の症例で平均2回で改善を認める。
その他:カモフラージュクリーム、ケミカルピーリングなどで色素沈着を目立たなくすることも可能。
黒色腫が発見された場合の治療は非ODM例と同様である1)。
ぶどう膜黒色腫患者の約50%が診断後15年以内に転移を発症するとされ、早期発見・早期治療が生命予後に直結する1)。
美容目的で以下の術式が報告されている1)。
Qスイッチアレキサンドライトレーザーが最も有効であり、参加者の50%が平均2回の治療で臨床的改善を認めた。7人中5人が平均5回の治療後に完全消失を達成し、再発・瘢痕・炎症後色素異常は認められなかった。
太田母斑は神経堤由来メラノブラストの発生異常に起因する。胎生期にメラノブラストは神経堤から背外側経路を経て表皮基底層へ移動するが、この過程が障害されると真皮上層にメラノサイトが停留する1)。停留したメラノサイトが産生するメラニンが青灰〜褐色の色素沈着として観察される。
色調は色素の存在する深さに依存する。浅層のメラノサイトは褐色を呈し、深層では光の散乱効果(Tyndall効果)により青色に見える1)。
開放隅角緑内障は、メラノサイトの異常蓄積が線維柱帯およびシュレム管に及び、房水流出を機械的に障害することで生じる1)。緑内障は色素沈着と同側に発症し、患者の約10%に認められる1)。色素散布症候群に伴う緑内障は通常両側性であるのに対し、ODMに伴う緑内障は通常片側性である点が鑑別に有用である1)。
GNAQの体細胞活性化変異がODMとぶどう膜黒色腫の共通の分子基盤として注目されている。この変異はGTPase RAS経路を活性化し、細胞増殖シグナルを亢進させる1)。BAP1変異は転移性の腫瘍進展に関与し、GNAQ変異との併存が予後不良因子となる1)。
Abdolrahimzadehら(2023)は、EDI-SDOCTと眼底自発蛍光の組み合わせが脈絡膜母斑と小型黒色腫の鑑別において従来の超音波検査を補完する価値を持つと報告した。EDI-SDOCTは超音波検査では検出困難なサブミリメートル級の脈絡膜黒色腫の診断を可能にし、網膜下液・shaggy photoreceptors・RPE異常などの微細な変化を捉えることができる1)。
OCTアンギオグラフィ(OCTA)は、非侵襲的に網膜・脈絡膜の微小血管を可視化し、黒色腫の微小血管構造の評価に有用である。FAZの拡大や脈絡膜血管新生の定量評価が可能となりつつある1)。
Panら(2019)は、ODMを合併した脈絡膜黒色腫の中国人患者3例のゲノム解析で、FAM111BおよびDSC2遺伝子の変異と腫瘍発生との関連を報告した1)。
Mularoniら(2021)は、ASOCTで術前に強膜色素沈着の深度を測定し、calibrated diamond bladeを用いて正確な深度での表層強膜切除を行うASOCTガイド下手術を報告した。術中の強膜菲薄化リスクの低減が期待される1)。