軽症の非増殖糖尿病網膜症
毛細血管瘤(microaneurysm):網膜血管壁の局所的な膨隆。眼底で点状の赤い病変として確認される。ICDR分類では毛細血管瘤のみが所見として存在する状態を軽症の非増殖糖尿病網膜症とする2)。

糖尿病網膜症は、慢性高血糖に伴う網膜の微小血管障害を本態とする疾患である。糖尿病の三大合併症(網膜症・腎症・神経障害)の一つであり、25〜74歳における視力障害・失明の主要原因として世界的に大きな問題となっている。
大きくは非増殖糖尿病網膜症と増殖糖尿病網膜症に分類される。前者はさらに軽症・中等症・重症に細分される。糖尿病黄斑浮腫はどの病期にも合併しうる。
糖尿病網膜症の有病率は世界の糖尿病患者の34.6%(推計9300万人)であり、視力を脅かす糖尿病網膜症は10.2%(2854万人)に上る2)。米国40歳以上の糖尿病患者では28.5%(420万人)が糖尿病網膜症を有し、視力を脅かす糖尿病網膜症の有病率は4.4%である2)。
2020年の世界推計では、糖尿病網膜症 1億312万人、視力を脅かす糖尿病網膜症 2854万人、臨床的に意義ある黄斑浮腫 1883万人とされる2)。2045年には糖尿病網膜症が1億6050万人に増加すると予測される2)。
地域・人種差も顕著であり、アフリカ35.9%、北米33.3%、南米13.4%と差がある2)。ヒスパニック系のオッズ比は2.92、中東系はオッズ比 2.44と報告されている2)。
日本では糖尿病患者の23.5%が糖尿病網膜症を有し、そのうち18.5%が軽症〜中等症の非増殖糖尿病網膜症、3.7%が糖尿病黄斑浮腫である3)。
1型糖尿病の長期経過は厳しく、Wisconsin Epidemiologic Study of Diabetic Retinopathy(WESDR)では30歳以下で発症した1型糖尿病患者の約50%が20年後に増殖糖尿病網膜症を発症することが示されている2)。
世界の糖尿病患者の34.6%が糖尿病網膜症を有すると推計される2)。日本では23.5%とやや低いが3)、罹患期間が長いほど発症率は上昇し、1型糖尿病患者では発症20年後に約50%が増殖糖尿病網膜症に進行する2)。
糖尿病網膜症は長期間にわたり無症状で進行するため、症状が出現する頃にはすでに中等度以上の進行を示すことが多い。
初期(軽症〜中等症の非増殖糖尿病網膜症)では自覚症状がほとんどない。視力低下や飛蚊症が自覚される時点では、すでに糖尿病黄斑浮腫や増殖糖尿病網膜症に進行していることが多い。無症状期からの定期的な眼底検査が重要である。
糖尿病網膜症の重症度はICDR(International Clinical Diabetic Retinopathy)分類に基づいて評価される2)。散瞳なし検査では50%の眼しか正確に分類できず、散瞳下の検査が原則となる2)。
軽症の非増殖糖尿病網膜症
毛細血管瘤(microaneurysm):網膜血管壁の局所的な膨隆。眼底で点状の赤い病変として確認される。ICDR分類では毛細血管瘤のみが所見として存在する状態を軽症の非増殖糖尿病網膜症とする2)。
中等症の非増殖糖尿病網膜症
出血・硬性白斑・軟性白斑:軽症の非増殖糖尿病網膜症を超えるが重症の非増殖糖尿病網膜症の基準に満たない病変。網膜出血、毛細血管瘤の増加、硬性白斑(脂質滲出)、軟性白斑(神経線維層梗塞)を認める2)。
重症の非増殖糖尿病網膜症
4-2-1ルール:以下の1つ以上を満たす状態である2)。
4象限すべて:20個以上の網膜出血
2象限以上:数珠状静脈(venous beading)
1象限以上:網膜内微小血管異常(IRMA)
増殖糖尿病網膜症
新生血管の出現:虹彩・隅角・視神経乳頭・網膜に新生血管を認める2)。
ハイリスクの増殖糖尿病網膜症:乳頭新生血管が視神経乳頭面積の1/4〜1/3以上、または硝子体・前硝子体出血を伴う乳頭新生血管あるいは網膜新生血管が存在する。
糖尿病黄斑浮腫の分類:中心窩を含む黄斑浮腫と含まない黄斑浮腫に分ける2)。臨床的に意義ある黄斑浮腫は、中心窩から500μm以内の網膜肥厚または硬性白斑、あるいは1乳頭径以上の網膜肥厚が中心窩1乳頭径以内に存在するものと定義される2)。
糖尿病網膜症の最大リスク因子は罹患期間であり、次いで高血糖、高血圧、脂質異常症が重要である2)。
主なリスク因子を以下に示す。
| リスク因子 | 内容 |
|---|---|
| 罹患期間 | 最大のリスク因子2) |
| 血糖コントロール | HbA1cが高いほどリスク上昇2) |
| 高血圧 | 独立したリスク因子 |
| 脂質異常症 | 中性脂肪高値・HDLコレステロール低値 |
| 人種 | ヒスパニック系でオッズ比 2.922) |
| 妊娠 | 急速進行のリスク |
| 喫煙 | 進行促進因子 |
血糖コントロールの重要性については、UKPDS(UK Prospective Diabetes Study)でHbA1cを1%低下させると微小血管合併症リスクが37%減少することが示されている。ACCORD(Action to Control Cardiovascular Risk in Diabetes)Eye Studyでは、フェノフィブラート160mg/日の投与が4年間の糖尿病網膜症進行オッズを40%低下させることが報告された。
小児・若年2型糖尿病患者における検討では、診断から2.5年未満で糖尿病網膜症の発症率1.11%、5年超で28.14%と急増するため、早期からの管理が重要である2)。
HbA1c 7%未満が推奨目標とされる2)。UKPDS の知見では HbA1c 1%の低下が微小血管合併症リスクを37%減少させる。ただし低血糖リスクも考慮し、個々の患者に応じた目標設定が必要である。
糖尿病網膜症の診断の基本は散瞳下眼底検査である2)。細隙灯顕微鏡に90D または 78D レンズを組み合わせた間接眼底鏡法、または直接検眼鏡法が行われる2)。散瞳なしでは50%の眼しか正確に分類できないため、スクリーニングを含む評価では散瞳が必須である2)。
主な検査法の概要を以下に示す。
| 検査法 | 主な用途 |
|---|---|
| 散瞳眼底検査 | 病期分類・スクリーニング |
| 光干渉断層計 | 糖尿病黄斑浮腫の定量・経過観察 |
| 蛍光眼底造影 | 無灌流域・乳頭新生血管・網膜新生血管の評価 |
| 光干渉断層血管造影 | 非侵襲的血管評価3) |
| 超広角眼底撮影 | 周辺部病変の把握3) |
各検査の特徴は以下の通りである。
鑑別診断としては、網膜静脈閉塞症、放射線網膜症、傍中心窩毛細血管拡張症が挙げられる。糖尿病網膜症との鑑別には糖尿病の有無、病変の分布パターン、造影所見を総合して判断する。
糖尿病網膜症の進行抑制においては、まず全身疾患の管理が最優先である。HbA1c 7%未満の血糖コントロール、血圧管理、脂質管理を徹底する2)。DCCT(Diabetes Control and Complications Trial)は、1型糖尿病における強化インスリン療法の有効性を示した先駆的試験であり、厳格な血糖コントロールの正当性を確立した。
抗VEGF療法
ステロイド療法
硝子体内ステロイド:抗VEGF療法に反応不良な糖尿病黄斑浮腫や、抗VEGF投与が困難な症例に適応となる2)。
薬剤:トリアムシノロンアセトニドが代表的。持続放出型ステロイドインプラント(フルオシノロンアセトニドなど)も用いられる2)。
注意点:眼圧上昇・白内障進行のリスクあり。
レーザー光凝固
局所・格子状光凝固:中心窩を含まない糖尿病黄斑浮腫や抗VEGF療法の補助として使用される。中心窩を含む糖尿病黄斑浮腫への単独使用は推奨されない。
トリアムシノロンアセトニド硝子体内注射後の無菌性眼内炎について、Beuranら(2024)は14件の研究のメタ解析で発生率が0%〜23.8%(中央値1.5日で発症)と報告した1)。ぶどう膜炎の既往と後嚢破損がリスク因子として同定されている1)。
中心窩を含む糖尿病黄斑浮腫に対してはアフリベルセプト、ラニビズマブなどの抗VEGF薬が第一選択である。ブロルシズマブやファリシマブ(2022年承認)は投与間隔延長が期待できる新規薬剤である。ステロイド硝子体内注射は抗VEGF療法に抵抗性の症例や投与困難例への代替となるが、眼圧上昇・白内障進行のリスクを伴う1)2)。
増殖糖尿病網膜症に対する抗VEGF硝子体内注射は汎網膜光凝固術に非劣性であることが示されているが、投与を中断すると新生血管が再増殖する可能性がある。硝子体出血や牽引性網膜剥離を伴う進行例では硝子体手術が必要となる。継続的な外来管理と定期的な眼底評価が不可欠である。
糖尿病網膜症の病態中心は網膜毛細血管の慢性障害である。高血糖が持続すると血管内皮細胞のポリオール代謝経路が亢進し、酸化ストレス・高度糖化最終産物の蓄積・プロテインキナーゼC活性化などを介して血管障害が進行する。
微小血管障害は以下の段階的進行をたどる2)。
VEGFは虚血網膜から産生され、血管透過性の亢進と新生血管形成の双方を促進する主要なメディエーターである。新生血管は脆弱で出血しやすく、増殖膜が形成されると牽引性網膜剥離の原因となる。
黄斑浮腫の発症機序は多因子性であり、①血管透過性亢進による細胞外浮腫、②毛細血管閉塞と静脈拡張、③低アルブミン血症による膠質浸透圧低下、④後部硝子体皮質による機械的牽引、が関与する。
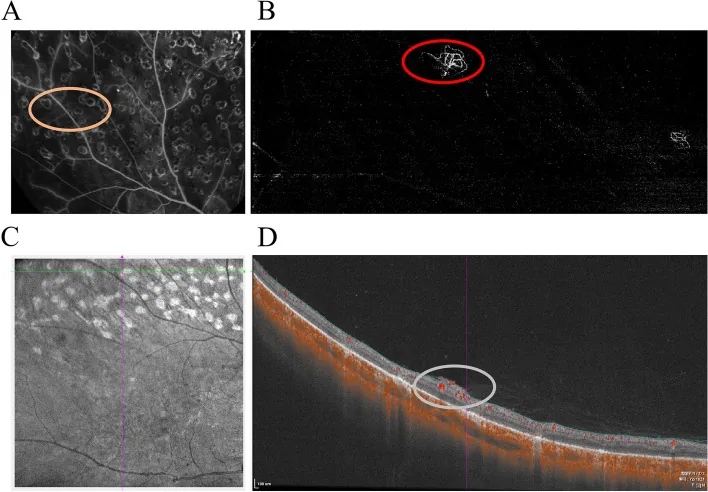
光干渉断層血管造影と超広角眼底撮影の普及により、従来の眼底撮影では捉えられなかった周辺部病変の検出と、無灌流域の定量評価が可能になりつつある3)。ICDR分類と組み合わせることで、糖尿病網膜症の進行予測の精度が向上すると期待されている3)。
深層学習を用いた眼底画像のAI解析により、糖尿病網膜症のスクリーニング精度が人間の専門家に匹敵するレベルに達しつつある3)。プライマリーケア施設での無散瞳カメラとAIの組み合わせによる遠隔スクリーニングシステムの実用化が進んでいる。
ブロルシズマブ(抗VEGF一本鎖抗体断片)、ファリシマブ(抗VEGF+抗Ang-2二重特異性抗体)、アフリベルセプト8mg高用量製剤が2022〜2023年に糖尿病黄斑浮腫への適応で承認された。これらは従来薬よりも投与間隔の延長(最大16週ごと)が可能であり、患者負担軽減に寄与することが期待される。DRCR.net Protocol AC などのステップ療法(軽症の糖尿病黄斑浮腫への抗VEGF導入後の維持管理最適化)も研究が進んでいる。