外観
色調:白色〜黄白色。境界不鮮明でふわっとした綿花様の質感
大きさ:通常、視神経乳頭面積の1/3未満

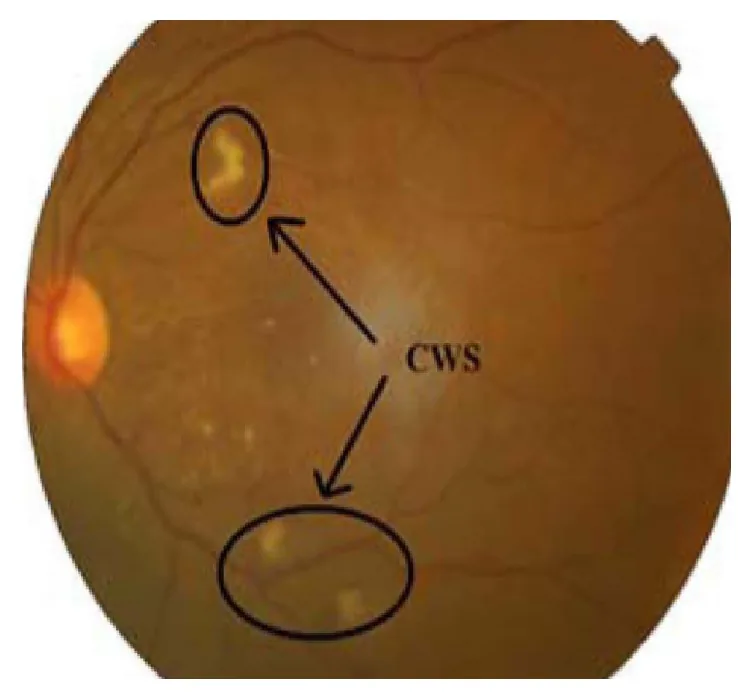
綿花様白斑(cotton wool spots)は、網膜表層に出現する小さく黄白色(灰白色)のわずかに隆起した病変である。別名「軟性白斑」とも呼ばれる。
健康な患者に綿花様白斑が観察されるのは正常ではない。片眼に1つでも認められれば、糖尿病網膜症や高血圧網膜症の最も初期の眼底所見である可能性が高い。既往歴のない綿花様白斑患者の50%に拡張期血圧90 mmHg以上の上昇、20%に血糖値上昇が認められる。
病変は視神経乳頭周囲および上下耳側アーケード血管沿いに好発する。境界不鮮明な白色〜黄色調の斑状病変として観察される。
病変は時間経過とともに消退していく。通常6〜12週間で消失するが、糖尿病網膜症患者ではより長く持続することがある。
外観
色調:白色〜黄白色。境界不鮮明でふわっとした綿花様の質感
大きさ:通常、視神経乳頭面積の1/3未満
好発部位
視神経乳頭周囲:乳頭周辺に多発することがある
アーケード沿い:上下耳側のアーケード血管沿いに出現
経過
自然消退:通常6〜12週間で消失
持続例:糖尿病網膜症ではより長期に持続することがある
臨床的意義
正常ではない:健常眼には認めない異常所見
全身疾患の徴候:高血圧・糖尿病など全身疾患の眼底サインとなる
一般的に綿花様白斑自体による視覚的症状はない。中心窩が侵された場合には視力低下を呈することがある。基礎疾患による全身症状を伴う場合もある。
各原因疾患に伴う症状の例を以下に示す。
散瞳下眼底検査で後極部の網膜表層に白色・境界不鮮明なわずかに隆起した病変として認められる。病変は房状の辺縁を呈し、綿花様の柔らかい質感が特徴である。有髄神経線維と誤認されやすいが、形状・質感ともに異なる。
以下に主な白色病変との鑑別を示す。
| 病変名 | 色調・質感 | 存在する層 |
|---|---|---|
| 軟性白斑(綿花様白斑) | 白色・柔軟・境界不鮮明 | 神経線維層 |
| 硬性白斑 | 黄色・硬質・境界明瞭 | 外網状層 |
| ドルーゼン | 黄白色・粒状 | 色素上皮下 |
代表的な症例の所見を以下に示す。
綿花様白斑自体への直接的な治療法はない。病変は通常6〜12週間で自然消退する。最優先すべきは基礎疾患の同定と治療であり、GCA疑い例では視力喪失を防ぐため緊急対応が必要である。詳細は「標準的な治療法」の項を参照。
綿花様白斑は特定の疾患ではなく、多様な全身疾患・局所疾患の眼底徴候である。原因は大きく4カテゴリに分類される。
虚血性
免疫・炎症性
感染性
HIV網膜症:軟性白斑・出血・Roth斑など多彩な所見
その他:猫ひっかき病、ロッキー山紅斑熱、レプトスピラ症、菌血症、真菌血症
その他
塞栓性:Purtscher様網膜症(頸動脈塞栓・心原性塞栓・薬剤誘発性)
腫瘍性:白血病(静脈拡張・蛇行・出血・綿花様白斑・Roth斑)、リンパ腫、転移
COVID-19:肺炎回復患者27名中6名(22%)に綿花様白斑2)
化学療法薬(gemcitabine、cisplatin)によりPurtscher様網膜症として綿花様白斑が出現することがある。糖尿病・高血圧はgemcitabineによるPurtscher様網膜症のリスクを増大させる。1)
COVID-19においては、凝固亢進状態や血管内皮への直接的ウイルス感染による血管炎が機序として考えられている。2)
網膜静脈閉塞症(RVO)では初期臨床所見として綿花様白斑が認められることがある。4)
高血圧と糖尿病が最も一般的な原因である。既往歴のない患者であっても、綿花様白斑が認められた場合の50%に拡張期血圧90 mmHg以上の上昇、20%に血糖値上昇が認められる。
診断は通常、散瞳下眼底検査で行われる。病変の確認後、基礎疾患の精査が不可欠である。
以下に主要な画像検査とその所見を示す。
| 検査法 | 主な所見 |
|---|---|
| 眼底検査 | 白色・境界不鮮明な隆起性病変(神経線維層レベル) |
| OCT | 神経線維層の高反射を伴う局所的肥厚(急性期)→ 内層菲薄化(消退期) |
| FA | 隣接する毛細血管無灌流領域 |
各検査の詳細所見を以下に示す。
網膜動脈閉塞症の鑑別診断においても綿花様白斑の評価が求められる。5)
初期検査として以下を施行する。
必要に応じて追加する検査は以下の通りである。
有髄神経線維、硬性白斑、網膜浸潤、網膜炎、ドルーゼン、脈絡網膜萎縮との鑑別が重要である。
初期検査として血圧測定・HbA1c・CBC・HIV検査が推奨される。必要に応じて心エコー・頸動脈超音波・ESR・CRP・凝固検査を追加する。GCA疑い例では側頭動脈超音波が鑑別に有用であり、緊急対応が必要となる場合がある。
綿花様白斑自体への直接的な治療法はない。基礎疾患の同定と治療が本質である。病変は通常6〜12週間で自然消退する。
HIV感染患者でCD4数200未満の場合、新規綿花様白斑はウイルス性網膜炎の初期兆候の可能性があり、注意を要する。
以下に基礎疾患別の治療と転帰をまとめる。
| 基礎疾患 | 治療 | 転帰 |
|---|---|---|
| GCA | ステロイド大量療法 | 数ヶ月で消退3) |
| 高血圧 | 降圧療法 | 数ヶ月で消退 |
| 貧血 | 原因治療 | 血液改善で消退 |
多くの場合は後遺症なく消退する。ただし中心窩が侵された場合や、GCAによる視神経障害が生じた場合は視力障害が残存しうる。GCAでは最大20%に永続的な視力喪失が生じる。3)
綿花様白斑は網膜細動脈の閉塞による虚血に続いて発生する。局所的な軸索輸送デブリの蓄積と関連し、網膜虚血を示す所見である。3)
網膜細動脈の微小梗塞→毛細血管前細動脈の閉塞→神経線維層の梗塞、という過程をたどる。
局所的な虚血により軸索輸送(axoplasmic flow)が遮断される。遮断された軸索内にミトコンドリアや細胞内物質が蓄積し、神経線維が膨化する。この腫大した組織が白色〜黄白色の病変として眼底に観察される。
組織学的にはサイトイド小体(cytoid bodies)が特徴的所見である。サイトイド小体は腫脹した神経節細胞軸索の好酸性断片であり、ミトコンドリアや細胞内物質の蓄積で満たされている。
特定の原因による綿花様白斑はPurtscher様網膜症のメカニズムをとる。
COVID-19患者における網膜微小血管障害の報告が増加している。COVID-19肺炎回復患者27名中6名(22%)に綿花様白斑が認められた報告があり、SARS-CoV-2の血管内皮への影響が注目されている。2) OCT-Aによるflow voidの可視化が病態評価に貢献している。
GCA治療においてtocilizumabが再発予防に有効であることが示されている。再発までの時間延長とステロイド累積投与量の削減が期待される。3) 側頭動脈超音波は非侵襲的なGCA診断法として普及が進んでいる。両側halo signの特異度100%という報告は診断精度向上に寄与する。3)
gemcitabineをはじめとする化学療法薬による網膜毒性の認知が高まっている。糖尿病・高血圧合併例では特にリスクが高く、化学療法施行中の定期的な眼科モニタリングの重要性が強調されている。1)
Brummer SR, Joffe JA, Liggett PE. Chemotherapy-induced retinopathy in a diabetic and hypertensive patient with stage 4 metastatic pancreatic adenocarcinoma. J Vitreoret Dis. 2023;7(3):242-244.
Bottini AR, Steinmetz S, Blinder KJ, Shah GK. Purtscher-like retinopathy in a patient with COVID-19. Case Rep Ophthalmol Med. 2021;2021:6661541.
Fu L, O’Sullivan EP. Giant cell arteritis presenting as bilateral cotton wool spots. Cureus. 2022;14(10):e29804.
Retinal Vein Occlusions Preferred Practice Pattern. American Academy of Ophthalmology. 2024.
Retinal and Ophthalmic Artery Occlusions Preferred Practice Pattern. American Academy of Ophthalmology. 2024.