抗VEGF薬注射

脈絡膜破裂
ひとめでわかるポイント
Section titled “ひとめでわかるポイント”1. 脈絡膜破裂とは
Section titled “1. 脈絡膜破裂とは”脈絡膜破裂(choroidal rupture)は、眼球への非穿通性(閉鎖性)鈍的外傷により、脈絡膜毛細血管板・ブルッフ膜・網膜色素上皮(RPE)が断裂する疾患である。強膜は引張強度で耐えるが、弾力性に乏しいブルッフ膜が破断することで生じる。
101人を対象とした後方視的研究では、患者の平均年齢は36歳、76%が男性であった。閉鎖性眼損傷は開放性の3倍多く認められる。
主な受傷機転は以下の通りである。
- スポーツ外傷:格闘技、バスケットボール、サッカー、テニス、ゴルフなど
- 交通外傷:エアバッグの展開による眼部打撲
- その他の鈍的外傷:拳による打撲、転倒など
破裂部位の分布は、中心窩30%、中心窩外黄斑部45%、黄斑外25%と報告されている。
通常は鈍的眼外傷が原因である。ただし、ブルッフ膜の脆弱性を高める全身疾患(弾力線維性仮性黄色腫、エーラス・ダンロス症候群、網膜血管条紋など)がある場合は、軽微な外傷でも破裂が生じることがある。
2. 主な症状と臨床所見
Section titled “2. 主な症状と臨床所見”- 視力低下:破裂線が中心窩に及ぶ場合に生じる。出血の影響も加わる。
- 変視症:黄斑部出血や黄斑部への破裂による。
- 無症状:破裂が周辺部にとどまる場合は自覚症状を欠くことがある。
ある。受傷直後は脈絡膜出血・網膜下出血が破裂線を覆い、眼底所見として確認できないことが多い。数日〜数週間かけて出血が吸収されると、白色〜黄白色の線条として初めて確認できる。
受傷直後は出血により破裂線が隠される。出血吸収後、以下の特徴的な所見が現れる。
- 三日月形(弓状)の白色〜黄白色線条:視神経乳頭と同心円状に配列し、1条ないし数条みられる。
- 直接的脈絡膜破裂:衝撃を受けた部位の周辺部眼底(主に耳側)に生じる。鋸状縁と平行した線条。
- 間接的脈絡膜破裂:対傷効果(countercoup)により後極部に発生する。直接的破裂より多い。
合併所見として以下が認められることがある。
OCTではブルッフ膜を含む脈絡膜内層の断裂、RPE連続性の消失が確認される。破裂部位の上層に位置する神経感覚網膜は保持されることが多い。
3. 原因とリスク要因
Section titled “3. 原因とリスク要因”脈絡膜破裂の原因は非穿通性鈍的眼外傷がほぼすべてである。以下の全身疾患はブルッフ膜の脆弱性を高め、軽微な外傷でも破裂をきたしやすくする。
以下の疾患ではブルッフ膜脆弱性に注意が必要である。
| 疾患名 | 特徴的な眼底所見 |
|---|---|
| 弾力線維性仮性黄色腫 | 血管条紋・網膜下黄色斑 |
| エーラス・ダンロス症候群 | 結合組織脆弱性・血管条紋 |
| 網膜血管条紋 | 乳頭放射状の暗赤色線条 |
ポリカーボネート製の保護メガネ(スポーツ用アイガード)の着用が有効である。ポリカーボネートは通常のプラスチックレンズより耐衝撃性が高く、眼球への直接外傷を防ぐ。
4. 診断と検査方法
Section titled “4. 診断と検査方法”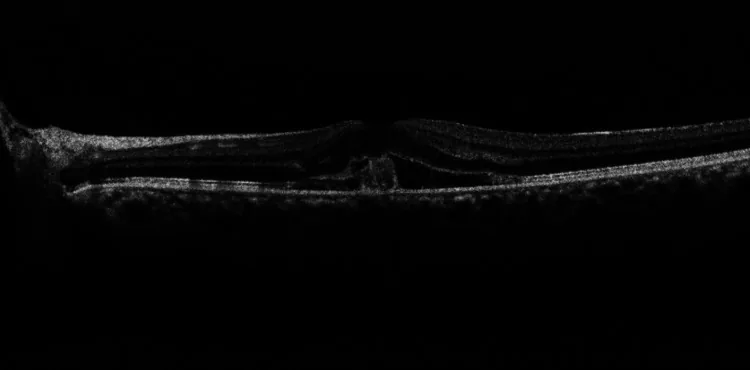
診断は眼外傷の既往歴と特徴的な眼底所見の組み合わせによる。受傷直後は出血のため確認が困難であり、出血吸収後の再診が重要となる。
各検査の特徴を以下に示す。
| 検査法 | 主な所見 | 目的 |
|---|---|---|
| FA(蛍光眼底造影) | 早期低蛍光→後期染色 | CNV検出 |
| OCT | RPE連続性消失 | 破裂確認・範囲評価 |
| 眼底自発蛍光(眼底自発蛍光) | 低蛍光(RPE欠損部)+縁部過蛍光 | 範囲評価 |
- 散瞳下眼底検査:三日月形の白色〜黄白色線条を確認する。受傷直後は出血吸収後に再検する。
- 蛍光眼底造影(FA):破裂部位は早期相で低蛍光、後期相で染色像を呈する。CNVが合併した場合は過蛍光が増大するため、CNV検出に必須の検査である。
- 眼底自発蛍光(FAF):RPE欠損部位は低蛍光、破裂の縁部は過蛍光を示す。破裂範囲の評価に有用。
- OCT:RPE連続性の消失と内層脈絡膜の薄層化を確認できる。CNVの活動性評価にも有用。
- 眼球超音波:脈絡膜出血のドーム状隆起として描出される。眼底観察が困難な場合の補助診断に用いる。
以下の疾患との鑑別が重要である。
- ラッカークラック:強度近視に生じるブルッフ膜亀裂。外傷歴がなく、強度近視を背景とする。
- 網膜血管条紋:視神経乳頭から放射状に広がる両側性の暗赤色線条。弾力線維性仮性黄色腫などに合併する。
- 脈絡膜腫瘍:隆起性病変・造影パターンで区別する。
5. 標準的な治療法
Section titled “5. 標準的な治療法”脈絡膜破裂自体を治癒させる薬物療法・手術手技は存在しない。基本方針は経過観察であり、脈絡膜出血は自然吸収を待つ(数週間〜数ヶ月)。
- アムスラーチャートを用いた自己モニタリングを指導し、変視症の増強や新たな視力低下に気づいた場合には速やかに受診するよう指示する。
- 脈絡膜新生血管が合併する可能性があるため、定期的な眼底検査・OCT検査が必要である。
脈絡膜新生血管合併時の治療
Section titled “脈絡膜新生血管合併時の治療”脈絡膜新生血管は101眼中8眼(7.9%)に合併し、88%が中心窩にかかる破裂に関連していた。外傷性の脈絡膜新生血管はtype 2として発生し、漿液性・出血性色素上皮剥離(約30%)を伴うことがある。脈絡膜新生血管が確認された場合、以下の治療を行う。
その他の治療
レーザー光凝固:中心窩から200μm以上離れた黄斑部の脈絡膜新生血管が適応。中心窩に近い場合は施行困難。
光線力学的療法(PDT):抗VEGF療法の補助として報告がある。
経過観察のみ:CNVが小さく中心窩から離れている場合は経過観察の選択肢もある。
抗VEGF薬硝子体内注射が第一選択であり、外傷性CNVは加齢黄斑変性に比べて少ない注射回数(平均4.2回)で制御できる傾向がある。ただし、すでに中心窩に損傷がある場合は視力の完全回復が困難なこともある。
6. 病態生理学・詳細な発症機序
Section titled “6. 病態生理学・詳細な発症機序”破裂の発生機序
Section titled “破裂の発生機序”眼球が正面から圧迫されると、強固に固定された視神経乳頭周囲の組織が後方に押しつけられ、乳頭を中心とした輪状のストレスが生じる。この力学的作用に対して各組織の反応が異なる。
- 強膜:引張強度が高く、外力に耐える。
- 網膜:弾力性を有し、変形に対応できる。
- ブルッフ膜:引張強度・弾力性ともに不十分なため、急速な過伸展により破断する。
直接的破裂
発生部位:衝撃が直接加わった部位の周辺部眼底(主に耳側)。
形態:鋸状縁と平行した線状の裂隙。
頻度:間接的破裂より少ない。
間接的破裂
発生部位:対傷効果(countercoup)により後極部に発生。衝撃部位の反対側。
形態:視神経乳頭と同心円状の弓状〜三日月形線条。
頻度:より多く認められる。
組織病理と続発変化
Section titled “組織病理と続発変化”組織病理学的には、脈絡膜毛細血管板・RPE・ブルッフ膜の破壊が認められる。上層の神経感覚網膜は保持されることが多い。
続発変化として以下が生じる。
- 脈絡膜出血:毛細血管板の損傷によりRPE下・網膜下出血が生じ、受傷直後の破裂線を覆う。
- CNVの発生:時間経過とともに破裂部位からCNVが成長する。外傷後数週間〜数年で発生し得る。
- 三角症候群:打撲により閉塞した脈絡膜動脈の支配領域に扇状〜三角形の萎縮巣が生じることがある。
- 瘢痕形成:破裂部位は最終的に線維瘢痕として固定される。
