弁状裂孔
別名:horseshoe tear、馬蹄形裂孔
硝子体牽引:あり(牽引が病因)
形態:U字形の弁(flap)を有する
網膜剥離リスク:高い。牽引が持続するため進展しやすい

萎縮性円孔(atrophic hole)は、硝子体網膜牽引を伴わない網膜全層の断裂(欠損)である。感覚網膜の慢性的な萎縮性変化・菲薄化の結果として生じる。
硝子体牽引によって蓋(operculum)が外れる蓋状円孔(operculated hole)とは病態が異なる。蓋を持たない点が鑑別の重要な特徴である。
格子状変性との関連が深く、格子状変性の約20%に萎縮性円孔を伴う。格子状変性は全人口の8〜10%に認められる。一般人口における萎縮性円孔の有病率は約5%と推定される。
好発するのは若年性の近視患者であり、明らかな性差はない。好発部位は周辺部網膜で、耳側または上側に多い。形状は円形または楕円形である。
変性巣上の硝子体は液化し、網膜内層が消失して菲薄化が進み、最終的に萎縮性の網膜円孔が形成される。
最大の違いは硝子体牽引の有無にある。萎縮性円孔は硝子体牽引を伴わず、網膜の慢性的な萎縮によって生じる。一方、弁状裂孔(horseshoe tear)は後部硝子体剥離などに伴う硝子体牽引が直接の原因であり、牽引が持続するため網膜剥離に進展しやすい。萎縮性円孔から網膜剥離に進行するのはほんの数%にとどまる。
大多数の患者において無症状である。網膜円孔のみであれば症状がないことが多く、偶発的に発見されるケースが大半を占める。
網膜剥離を合併した場合には以下の症状が現れることがある。
周辺部網膜に存在する網膜全層の断裂として観察される。所見の特徴を以下に示す。
感覚網膜の慢性的萎縮が本態である。網膜血管の硬化と上方の硝子体障害を伴う萎縮性色素性脈絡網膜症に由来すると推測されている。弁状裂孔と異なり、硝子体牽引は関与しない。
主なリスク因子は以下の通りである。
萎縮性円孔から網膜剥離へ進行するのはほんの数%にすぎない。以下の理由から進展しにくい。
ただし格子状変性自体に牽引がかかっている場合は、裂孔に準じて扱う必要がある。
そうではない。萎縮性円孔から網膜剥離へ進行する例はほんの数%にとどまる。若年者では硝子体液化が少なく進展しにくく、後部硝子体剥離が発症しなければ剥離は拡大しない。ただし飛蚊症や光視症・視野欠損が現れた場合は速やかに眼科受診が必要である。
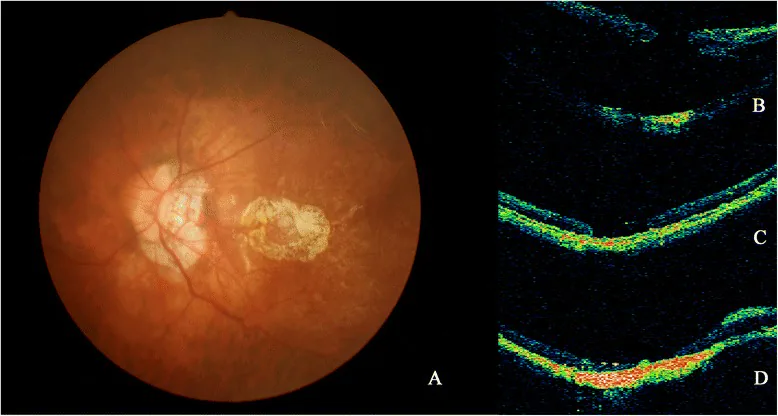
臨床診断が基本であり、特別な検査装置を必要としない。散瞳下の眼底検査が必須である。
形態が類似する疾患との鑑別が重要である。
弁状裂孔
別名:horseshoe tear、馬蹄形裂孔
硝子体牽引:あり(牽引が病因)
形態:U字形の弁(flap)を有する
網膜剥離リスク:高い。牽引が持続するため進展しやすい
蓋状円孔
別名:operculated hole
硝子体牽引:過去にあり(蓋が外れた後は消失)
形態:円孔の上方硝子体に浮遊する蓋(operculum)を認める
網膜剥離リスク:牽引消失後は萎縮性円孔に近い低リスク
その他の鑑別
格子状変性:変性巣そのものは円孔ではないが、内部に萎縮性円孔を伴うことがある
網膜分離症:網膜内層と外層の分離。円孔と誤認されることがある
White without pressure:正常網膜の白色調変化。円孔に見えることがある
通常は無症状であるため、自覚による発見は困難である。定期的な散瞳眼底検査による発見が大部分を占める。ただし網膜剥離を合併すると光視症・飛蚊症・視野欠損が生じるため、これらの症状が出現した際は速やかに受診することが重要である。
大部分の症例で治療は不要である。
AAO Preferred Practice Pattern(2024)は、格子状変性内の萎縮性円孔で、網膜下液の進行がなく後部硝子体剥離を伴わない場合は一般に治療不要と勧告している。ただし格子状変性は裂孔原性網膜剥離のリスク因子である。1)
以下のリスク因子を有する場合、予防的レーザー光凝固を検討する。
予防的レーザーの適応基準を以下に示す。
| リスク因子 | 備考 |
|---|---|
| 僚眼の網膜剥離の既往 | 最重要リスク |
| 無水晶体眼・眼内レンズ挿入眼 | 硝子体液化促進 |
| 強度近視+高度格子状変性 | 周辺網膜脆弱 |
| 網膜剥離の家族歴 | 遺伝的素因 |
| Marfan症候群・Stickler症候群・Ehlers-Danlos症候群 | 結合組織疾患 |
点眼麻酔下で三面鏡または広角倒像レンズを使用して施行する。病巣部を2〜3列の凝固斑で囲む。照射条件の目安は照射時間0.2秒・出力150mW・スポットサイズ200μmである。
格子状変性内の円孔のみからの網膜剥離リスクは数%であり、予防的レーザーを施行しても網膜剥離リスクは変わらないという考え方もある。適応の決定には個々の症例のリスク評価が重要である。
網膜下液の進行が記録された場合は、バリケードレーザー光凝固が推奨される。
網膜剥離へ進展した場合には外科的治療の適応となる。
必要ではない。AAO PPPでは、格子状変性内の萎縮性円孔で網膜下液の進行がなく後部硝子体剥離を伴わない場合は一般に治療不要としている。1) 予防的レーザーが推奨されるのは、僚眼の網膜剥離の既往・無水晶体眼・高度格子状変性を伴う強度近視・Marfan症候群などの遺伝性結合組織疾患がある場合に限られる。
格子状変性の変化
ニューロン変性と菲薄化:格子状変性巣ではニューロンの変性と内境界膜の欠損が起こり、限局性の網膜菲薄化が生じる。
硝子体液化:変性巣に隣接する硝子体ゲルが液化する。一方、変性巣辺縁部では強固な網膜硝子体癒着が残存する。
血管変化:変性巣を横切る網膜血管は白鞘化し、毛細血管は閉塞する。
萎縮性円孔の完成
内層の消失:変性巣上の硝子体液化が進むと、網膜内層が消失して菲薄化が加速する。
全層断裂の形成:菲薄化が極度に進んだ部位に萎縮性の網膜円孔が形成される。蓋(operculum)は形成されない。
液化腔の形成:網膜変性の上にドーム状の硝子体液化腔が形成される。
萎縮性円孔から網膜剥離への進展機序は以下の通りである。