OCT は非侵襲的な眼底断層撮影技術であり、視神経 と網膜 の構造変化を客観的に定量化できる。乳頭周囲RNFL (cpRNFL)と黄斑部 GCIPL(神経節細胞層+内網状層)が神経眼科評価の主要パラメータである。
多発性硬化症 ・視神経炎 ・NMOSD ・圧迫性視神経症・虚血性視神経症・神経変性疾患などで特徴的な菲薄化パターンを示す。視神経乳頭ドルーゼン (ODD )の検出にはEDI-OCTがゴールドスタンダードとなっている。OCT所見は臨床検査・視野検査 と総合して判断するものであり、OCT単独での診断は推奨されない。
機種間でアルゴリズムや正常データベースが異なるため、経時的評価には同一機種の使用が必要である。
OCTは光干渉現象を利用した非侵襲的画像診断技術であり、網膜と視神経の高解像度断層像を提供する1) 。元来は網膜疾患・緑内障 の管理に使用されてきたが、神経眼科疾患への応用が急速に拡大している1) 。
視神経症(optic neuropathies)および視交叉 後視路障害(retrochiasmal visual pathway disorders)の評価に特に有用とされる。RNFLとGCIPLの浮腫・萎縮を客観的に定量化でき、明らかな臨床徴候や視機能障害の発症に先立って変化を検出できる場合がある1) 。
日本では1997年に群馬大学にOCT第1号機が設置され、2008年に保険適用が開始された。現在、神経眼科評価の重要な一環となっており、今後さらに使用が増加すると見込まれる1) 。
視路疾患の評価においては、cpRNFL厚と黄斑部網膜内層厚が中心的な評価指標となる。
Q OCTはどのような神経眼科疾患に使われますか?
A 視神経炎、多発性硬化症、視神経乳頭ドルーゼン、うっ血乳頭、圧迫性視神経症、非動脈炎性前部虚血性視神経症 (NAION)、アルツハイマー病、パーキンソン病など幅広い疾患に応用される。これらの疾患における特徴的なOCT所見は「対象疾患と適応」の項 で詳述する。
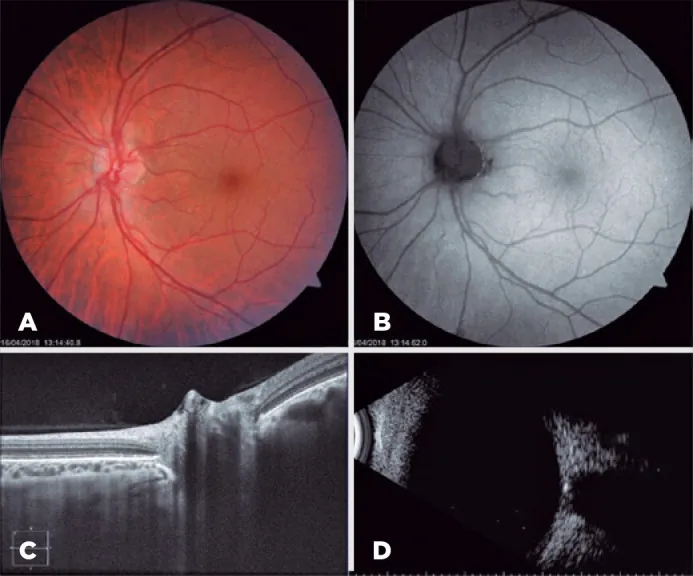
neuro ophthalmology oct multimodal example Iridochorioretinal coloboma associated with buried optic nerve drusen: a case report. Arq Bras Oftalmol. 2022 May-Jun; 85(3):294-296. Figure 3. PMCID: PMC11826757. License: CC BY.
Left eye. 3A) Funduscopic examination. 3B) Fundus autofluorescence. 3C) Optic nerve OCT. 3D) B-scan ultrasonography.
OCTで検出される異常は大きく「肥厚」と「菲薄化」に分類される。
RNFL肥厚 :軸索浮腫を反映する。視神経炎急性期・急性虚血・頭蓋内圧亢進の短期間に認められる。RNFL菲薄化 :神経節細胞軸索の喪失を反映する。神経変性疾患・中毒性・栄養欠乏性視神経症・炎症性・虚血性プロセスの慢性期に認められ、最終的に視神経萎縮 へ至る。
cpRNFL
乳頭周囲網膜神経線維層(RNFL)厚 :神経眼科において最も価値ある構造的パラメータ。乳頭周囲をリングスキャンし、全RGC を間接的に評価できる1) 。
セクター別評価 :上側・下側・鼻側・耳側ごとの厚みを計測し、視野所見と照合する(例:耳下側RNFL萎縮→上耳側弓状暗点)。
正常値データベース比較 :人種別・年齢別正常眼データベースと確率表示で比較される。個人差が大きいため軽度減少でも異常判定されない場合があり、実測値評価・僚眼比較が必要となる。
黄斑GCIPL
GCL+IPL(GCIPL) :RGCの大部分が黄斑部に存在するため、視神経損傷の特定に有用1) 。機種によりGCIPL(GCL+IPL)またはGCC(NF L+GCL+IPL)として報告される。
乳頭腫脹時の優位性 :乳頭腫脹を伴う急性期ではcpRNFL解析が困難だが、黄斑部網膜内層解析は乳頭腫脹の影響が少なく、cpRNFLより早期に菲薄化を検出できる。
先行変化 :GCIPL菲薄化はRNFL変化に先行して検出されることが多い(視神経炎・非動脈炎性前部虚血性視神経症・圧迫性視神経症で報告)1) 。
OCTA
OCT angiography :造影剤不要で網脈絡膜 血管の微細構造を非侵襲的に描出する。
放射状乳頭周囲毛細血管(RPC )評価 :血管拡張・蛇行・血管密度減少を捉える。血管密度減少は神経線維層欠損(NFLD)部位に一致して観察される。
神経眼科への応用 :非動脈炎性前部虚血性視神経症・うっ血乳頭・視神経炎の鑑別および経過観察に使用される1) 。
Q RNFLとGCIPLにはどのような違いがありますか?
A RNFLは神経節細胞(RGC)の軸索を、GCIPLはRGCの細胞体(GCL)と樹状突起シナプス(IPL)を含む。両者は相補的な情報を提供し、病変の局在・時期によりどちらが先に変化するかが異なる。乳頭腫脹を伴う急性期にはGCIPL評価がcpRNFLより信頼性が高い。
OCTが神経眼科領域で応用される主要疾患とその特徴的所見を以下に示す。
EDI-OCT がODD検出のゴールドスタンダードである1) 。ODD定義 :篩板より上方に位置する低反射構造で、高反射縁を持つ(ODDS Consortium推奨)1) 。埋没型ODDの検出 :Bスキャン超音波・自発蛍光・CTより優れており、若年者で埋没型が多い集団で特に有用1) 。重症度との相関 :ODD体積が大きいほどRNFL菲薄化・視野障害と相関する1) 。**PHOMS (乳頭周囲高反射卵形塊様構造)**はODDとは別の現象として区別すべきとされる1) 。
RNFL・GCIPL菲薄化はMS・視神経炎で確立されたバイオマーカー である1) 。
眼症状のないMS患者でもcpRNFL減少がみられ、死後調査ではMS患者の99%に視神経脱髄病巣が確認されている。
急性球後視神経炎 :RNFL厚は正常・減少・増加(軸索浮腫)のいずれもありうる。約6ヶ月後にcpRNFL菲薄化を検出する。cpRNFL厚は最高矯正視力 ・コントラスト感度 ・色覚・EDSS(障害度スケール)・脳萎縮と相関する。
進行型MS :RNFL・GCIPL萎縮の速度が再発寛解型MSより速い1) 。内顆粒層(INL)容積 :CNS炎症性疾患活動のマーカーとして注目されている1) 。NMOSD :重篤な視神経萎縮(網膜神経線維層 <30μm)を示す「flooring effect」が特徴的1) 。微小嚢胞様黄斑浮腫 の頻度がMS(5%)より高く(20〜26%、AQP4陽性では40%)1) 。MOG-IgG関連 vs AQP4-IgG関連 :MOG-IgG関連視神経炎ではGCIPLが相対的に保存されるのに対し、AQP4-IgG関連ではGCIPLが著明に喪失する1) 。MS vs MOGAD鑑別 :初回視神経炎後、MOGAD患者はより悪い視力とpRNFL萎縮を示す。同時両側視神経炎の発生率はMOGAD 46.9% vs MS 11.8%(p < .001)。鼻側 <58.5μm・耳上側 <105.5μmがMOGADの独立予測因子とされる2) 。
Q OCTは多発性硬化症の診断基準に含まれていますか?
A 現行のMcDonald基準(2017改訂)では視神経はDIS(空間的多発)部位に含まれていないが、無症候性視神経病変の組み込みによる感度向上が報告されており、今後の改訂でDIS・DIT(時間的多発)証明への活用拡大が研究されている1) 。
急性期の評価 :乳頭浮腫 によりRNFL評価が制限されるが、GCIPL菲薄化は発症1ヶ月以内に検出され、RNFL変化に先行する1) 。高低差パターン :「高度差のある」GCIPL変化(水平半球の一方が他方より薄い)が非動脈炎性前部虚血性視神経症に特徴的であり、発症2週目で視神経炎との鑑別に有用1) 。慢性期所見 :水平下鼻側障害・水平下半盲に一致した菲薄化が観察される。OCTA 所見1) 。
うっ血乳頭 :cpRNFL上昇を認める。偽うっ血乳頭(ODD・密集乳頭)との鑑別にOCTが有用である。IIH (特発性頭蓋内圧亢進症)1) 。pRPE /BM前方変位 :頭蓋内圧(ICP)上昇を反映し、治療反応の評価にも使用される1) 。RNFL厚減少は治療への良好な反応を意味する場合もあれば、軸索損傷による神経萎縮を意味する場合もある。
蝶ネクタイ型萎縮(bowtie atrophy) :視交叉圧迫により両耳側半盲 が生じた場合にRNFL喪失として観察される1) 。GCIPL変化 :垂直経線を尊重した萎縮パターンを示し、視野欠損 との相関が容易である1) 。早期検出 :GCIPLの鼻側二重菲薄化はRNFL変化前でも検出可能で、早期・軽度圧迫に有用1) 。術後予後予測 :術前RNFL厚正常(≧70μm)が術後視力・視野改善の唯一の有意な予測因子(多変量解析)1) 。視交叉部障害 :黄斑部で中心窩 垂直経線より鼻側の選択的菲薄化、cpRNFLで耳側・鼻側象限の菲薄化が典型的所見である。視索症候群 :同側眼に砂時計様萎縮、対側眼に帯状萎縮を呈する。
メタ解析でGCIPL・RNFL・脈絡膜がAD患者で菲薄化していることが示されている1) 。
同年代健常者と比較して上側・下側象限のRNFL菲薄化が有意であり、鼻側・耳側は差がない。
AD患者のカップ/ディスク(C/D)比は対照群の3倍との報告がある。
GCIPL変化は認知機能低下と関連し、AD進行の早期マーカーになりうる1) 。
RNFL菲薄化の程度は疾患重症度と相関し、進行の指標となる。13研究のメタ解析でPD患者のRNFL厚は対照群と比較して著明に減少している。
**REM睡眠行動障害(RBD)**でのRNFL・GCIPL菲薄化は前駆期PDのサロゲートマーカーとして注目されている1) 。
進行性核上性麻痺 (PSP)とPDではRNFL菲薄化パターンが異なる1) 。
エタンブトール視神経症 1) 。エタンブトール中止後のGCIPL変化で12ヶ月後の回復予測が可能である1) 。典型的パターン :耳側RNFL菲薄化+びまん性GCIPL菲薄化+中心視野喪失。ビタミンB12欠乏性視神経症でも同パターンが認められる1) 。
LHON (レーバー遺伝性視神経症)1) 。DOA(常染色体優性視神経萎縮) :上側・下側象限のRNFL菲薄化がみられ、LHONの急性期肥厚とは異なる1) 。中心暗点 ・盲点中心暗点をきたす視神経疾患では、乳頭黄斑線維束(PMB)の障害を反映した菲薄化パターンが観察される。
同名半萎縮(homonymous hemiatrophy) :GCIPL菲薄化パターンとして観察される1) 。前膝状体病変 vs 後膝状体病変 :前者ではRNFL菲薄化が即時検出可能。後者は逆行性経シナプス変性(RTSD)により約5ヶ月後に検出される1) 。視野欠損なしでもGCIPL同名半萎縮が検出された症例報告がある1) 。
Q OCTでうっ血乳頭と視神経乳頭ドルーゼンを鑑別できますか?
A EDI-OCTにより深部のODDを可視化でき、うっ血乳頭(cpRNFL上昇)と偽うっ血乳頭(ODD・密集乳頭)の鑑別に有用である。ただし密集乳頭との鑑別が困難な場合もあり、臨床所見との総合判断が必要である。
測定部位 :視神経乳頭と黄斑部の2部位が基本である。cpRNFL厚プログラム :乳頭周囲をリングスキャンし、各セクター(上側・下側・鼻側・耳側)の厚みを算出する。黄斑部解析プログラム :GCC厚(NFL+GCL+IPL)またはGCIPL厚(GCL+IPL)として出力される。機種により呼称・測定範囲が異なる。正常データベース比較 :人種別・年齢別正常眼データベースと比較し、カラーマップで確率表示される。機種間互換性なし :各機種でセグメンテーションアルゴリズムおよび測定範囲が異なるため、異なる機種間での数値比較はできない。経時的評価には同一機種の使用が推奨される。補助的位置づけ :OCTは視野検査・臨床検査の補助として使用するものであり、OCT単独での診断は避けるべきである。
OCTの主要な種類と神経眼科での用途を以下に整理する。
種類 特徴 神経眼科での主な用途 SD-OCT 高速・高分解能 RNFL・GCIPL評価の標準 EDI-OCT 深部構造の可視化 ODD検出、篩板・脈絡膜解析 SS-OCT より深い達度 篩板・脈絡膜の詳細評価 OCTA 血管描出、造影剤不要 乳頭周囲血管密度の定量化
うっ血乳頭 vs 偽うっ血乳頭 (ODD・密集乳頭):EDI-OCTが有効。視神経炎 vs 非動脈炎性前部虚血性視神経症 :GCIPLの変化パターンの違い(altitudinal vs diffuse)で鑑別1) 。MOGAD vs MS :鼻側・耳上側pRNFLの萎縮パタームで鑑別2) 。圧迫性視神経症の術前予後予測 :術前RNFL厚が予後予測に活用される1) 。
Q OCTの検査結果は機種が異なっても比較できますか?
A 機種間でセグメンテーションアルゴリズムや正常データベースが異なるため、異なる機種間での数値比較はできない。経時的評価には同一機種の使用が推奨される。詳細は「診断と検査方法」の項 を参照。
OCTは測定光と眼底からの反射光の光路差を光干渉現象で検出し、深さ方向の信号強度分布(Aモード)を得る技術である。X-Y方向にスキャンして断層像(Bモード)を取得する。
以下に主要なOCT装置の比較を示す。
種類 特徴 代表機種 TD-OCT 波長820nm、Aスキャン重ね合わせ、現在ほぼ不使用 — SD-OCT 深さ方向分解能向上、26,000 Aスキャン/秒以上 Cirrus(Carl Zeiss)、Spectralis(Heidelberg)、RS-3000(ニデック)、3D-OCT-1Maestro(トプコン) SS-OCT より深達度の高いレーザー光、脈絡膜・篩板の解析に有用 DRI OCT Triton(トプコン) EDI-OCT Bruch膜以深の可視化、ODD検出に革命をもたらした 多機種で搭載 En face OCT 網膜層の冠状断画像、眼底写真に類似した形態評価 — OCTA 蛍光色素不要で網膜血管を高解像度で可視化 Avanti(Optovue)等
神経眼科領域で優先的に評価される網膜層は以下のとおりである。緑内障・視神経疾患ではこれら3層が優先的に障害される1) 。
RNFL(網膜神経線維層) :神経節細胞(RGC)の軸索を含む。GCL(神経節細胞層) :RGCの細胞体を含む。IPL(内網状層) :RGCの樹状突起とバイポーラ細胞の軸索のシナプスを含む。
McDonald基準(2017改訂)では視神経はDIS部位に未掲載だが、無症候性視神経病変の組み込みで感度が向上するという報告がある1) 。OCTによるDIS・DIT証明への使用拡大が今後の方向性として研究されている1) 。
Lo らは、AD前臨床段階(アミロイド病理あり・認知正常)におけるRNFL菲薄化との関連は現時点では不明確であるとしており、AD・PDにおけるOCTのスクリーニング・モニタリングツールとしての有用性の確立には縦断研究が必要であると述べている1) 。RBD患者の前駆期PD予測ツールとしての可能性も注目されている1) 。
OCTはきわめて有用な検査ツールであるが、以下の限界点が知られている。
小児用参照データなし :正常値データベースは18歳以上の被験者から得られている。解剖学的バリエーション :近視 などがRNFL菲薄化を呈しうる。画質低下因子 :角膜 疾患・白内障 ・硝子体 浮遊物などの中間透光体混濁が画像品質を低下させる。セグメンテーションエラー :誤った読み取りを招く可能性があり、特に強度近視 眼・傾斜乳頭で頻発する。患者の協力が必要 :固視が維持できない患者では品質が低下する。併存疾患の影響 :高齢者では緑内障・パーキンソン病など併存疾患によるRNFL菲薄化の原因解釈が困難となる。Floor effect(底打ち効果) :菲薄化が進行してもそれ以上の厚み変化が検出されなくなるため、進行期疾患のモニタリングに限界がある1) 。機種間非互換性 :経時的比較には同一機種の使用が必須である。総合判断の必要性 :OCT単独での診断は避けるべきであり、臨床検査・視野検査と総合して判断する。
Lo C, Vuong LN, Micieli JA. Recent advances and future directions on the use of optical coherence tomography in neuro-ophthalmology. Taiwan J Ophthalmol. 2021;11(2):107-131.
Pakeerathan T, et al. December 2024 Journal Highlights: differentiation of MS and MOGAD using OCT parameters. 2024.
記事の全文をコピーして、お好みのAIに貼り付けて質問できます
下のAIを開いて、チャット欄に貼り付け(ペースト) してください