MRI所見
T1強調像:視神経・視交叉・視索の低〜等信号の不均一な肥厚。嚢胞状の領域を伴うこともある。
T2強調像:高信号を示す。
DWI/ADCマップ:示唆的な結果を示すことがある。
造影MRI(経時変化):初期の局所的造影効果から急速な進行・広範な神経肥大へと変化し、診断の信頼できる指標となる。

成人悪性視神経膠腫(Malignant Optic Glioma of Adulthood: MOGA)、または悪性視神経膠腫(Malignant Optic Nerve Glioma: MONG)は、前部視路(anterior visual pathway)および視交叉に発生する極めて稀だが致死的な新生物であり、通常は視路を越えて進展する。1973年にHoytらによって初めて報告された。
小児の視神経膠腫は病理学的に良性の毛様細胞性星細胞腫(pilocytic astrocytoma)である。これに対して成人型は、大脳に発生する悪性膠腫と同じ組織所見を示す悪性腫瘍であり、両者の性質は根本的に異なる。
視神経膠腫は原発性視神経腫瘍の66%、全脳腫瘍の0.6〜1.2%を占める。視神経膠腫の90%は小児に発生し、そのほとんどは良性である。MOGA/MONGは発症頻度が非常に少なく、中年男性に好発するとされる。文献上では89例の報告があるが、病理学的に証明されたのは57例のみである。診断時の平均年齢は62歳であり、性差については文献間で一致していない(男性優位説と男女差なし説が混在する)。
小児の視神経膠腫は良性の毛様細胞性星細胞腫であり、特にNF-1に合併する場合は治療不要のことも多く、生命予後は良好である。成人型(MOGA/MONG)は大脳の悪性膠腫と同じ組織所見を示す悪性腫瘍で、ほとんどの患者が診断から1年以内に死亡する致死的疾患である。
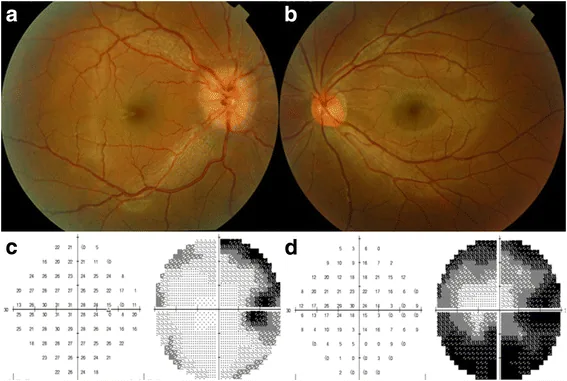
眼底所見の頻度を以下に示す。
| 所見 | 頻度 |
|---|---|
| 乳頭浮腫(papilledema) | 約40% |
| 出血 | 30% |
| 視神経萎縮(optic atrophy) | 14% |
病変部位によって所見のパターンが異なる。
本疾患では70%が急速に進行する片眼性視力低下で発症し、数週〜数か月で両眼失明に至る。急性発症の片眼性視力低下に対して頭蓋内腫瘍のスクリーニングを行うことは、対側眼の視力保存と生存延長につながる可能性がある。早期の眼科・神経科受診が重要である。
MOGA/MONGは退形成性星細胞腫(Anaplastic Astrocytoma: AA、WHOグレードIII)または膠芽腫(Glioblastoma: GBM、WHOグレードIV)として発現する。視神経のグリア細胞から発生し、視神経・視交叉にとどまらず他部位にも進展する。
主な発生部位と頻度を以下に示す。
| 部位 | 頻度 |
|---|---|
| 視床下部 | 50% |
| 側頭葉 | 22.5% |
| 基底核 | 15% |
成人では視床下部付近にまで連続する腫瘍もみられる。
MOGA/MONGは稀少性に加え、症状・画像所見がより一般的な疾患と類似するため診断上の大きな課題となる。
MRI所見
T1強調像:視神経・視交叉・視索の低〜等信号の不均一な肥厚。嚢胞状の領域を伴うこともある。
T2強調像:高信号を示す。
DWI/ADCマップ:示唆的な結果を示すことがある。
造影MRI(経時変化):初期の局所的造影効果から急速な進行・広範な神経肥大へと変化し、診断の信頼できる指標となる。
組織学的基準
組織学的にMOGA/MONGと確定するには以下の4所見が必要である。
壊死(necrosis)
血管増生(vascular proliferation)
核の多形性(nuclear pleomorphism)
有糸分裂像(mitoses)
視神経の肥厚と造影効果は非特異的な所見であり、脱髄性視神経炎、視神経周囲炎、低グレード視神経膠腫、リンパ腫、白血病、転移性腫瘍でも認められる。MOGA/MONGではMRIで石灰化を認めない点が視神経鞘髄膜腫との鑑別に有用である。
確定診断には、視神経鞘ではなく視神経自体の生検が必要となる場合がある。
視神経炎、血管性病変(海綿状血管腫・虚血性視神経症・CRVO)、圧迫性病変、神経サルコイドーシス、リンパ腫、転移性腫瘍が鑑別に挙がる。
MRIの画像所見は非特異的であり、視神経炎やリンパ腫など多くの疾患と類似する。確定診断には組織学的基準(壊死・血管増生・核の多形性・有糸分裂像)の確認が必要であり、視神経自体の生検が必要となる場合がある。
治療の時期・方法に決まったものはない。それぞれの症例ごとに、腫瘍の局在部位・大きさ・進展状態・視機能障害の程度・眼球突出・脳神経症状などから、経過観察・手術療法・化学療法・放射線療法を選択する。
現状では予後は極めて不良であり、ほとんどの患者が診断から1年以内に死亡する。化学放射線療法により生存期間中央値を2〜3か月延長できる可能性があるが、根治的な治療法は確立されていない。
膠腫は隣接する視神経組織を破壊し、損傷部位に対応する視野欠損を引き起こす。
腫瘍が視交叉へ進展した場合、ウィルブランド膝(Wilbrand’s knee)を介して対側の耳側上方の視野欠損を引き起こす可能性がある。ウィルブランド膝とは、鼻側下方の交叉視神経線維が対側の視神経内へ1〜2mm前方に向かって湾曲してから視交叉に戻り、視索へと向かう解剖学的現象である。
治療を行わない場合、ほぼ確実に対側の視神経へと進行し、両眼の視機能障害に至る。
成人の頭蓋内新生物の17%はGBMであり、その20%が脳脊髄液を介して中枢神経系内に転移する。MOGA/MONGはde novoとして発生するほか、脳GBMの後に出現することもある。このためGBM後は定期的な眼科検査と脳MRIが推奨される。
GBM後に発症した場合、初発病変から5年以上経過して現れることが多く、長期にわたる眼科的フォローアップの重要性を示している。