MRI・CT検査
脳・眼窩MRI(造影・単純):視神経の造影効果・肥厚が見られることがある。一部の症例では正常であり、陰性でもLONを除外できない。生検可能な病変の特定にも有用。
CT/MRI:球後視神経の腫大を確認できるが、乳頭部のみの浸潤では異常が見られない場合がある。

白血病性視神経症(Leukemic Optic Neuropathy; LON)は、腫瘍性白血球の直接浸潤によって引き起こされる視神経機能障害である。浸潤の範囲は視神経全体に及ぶこともあれば、視神経鞘(optic sheath)のみに限定されることもある。
視神経は中枢神経系(CNS)の直接的な延長であり、白血病患者におけるLONはCNS浸潤の指標となる。LONは神経腫瘍学的緊急事態(neuro-oncologic emergency)であり、永久的な視力喪失を避けるため即時の介入が必要である。
全身・骨髄寛解が得られていると推定される場合でも、視神経がCNS再発の部位となることがある。視神経は化学療法・画像診断・脳脊髄液(CSF)検査が陰性であっても白血病細胞にとっての「sanctuary site(逃避場所)」と呼ばれる。血液脳関門(BBB)および血液網膜関門(BRB)が治療薬の視神経への浸透を妨げ、白血病細胞の不完全な根絶の一因となるためである。予防的な髄腔内化学療法を受けた患者であっても、依然として再発およびLONのリスクがある。
疫学として、視神経への浸潤は急性白血病の最大18%、慢性白血病の最大16%で発生するとされる。CNS白血病の発症率は、化学療法・標的治療の進歩による生存率向上に伴い上昇している可能性がある。浸潤性視神経症の代表的な原因疾患として、若年〜中年では白血病が多く、中高年以降では悪性リンパ腫や癌性髄膜症が挙げられる。小児急性白血病では視神経への直接的な細胞浸潤が多いとされる。
全身・骨髄が寛解状態でも視神経がCNS再発部位となることがある。視神経はBBBおよびBRBにより治療薬の浸透が妨げられる「sanctuary site」であるため、化学療法・画像診断・CSF検査がすべて陰性であっても浸潤が生じうる。
LONは多くの場合、神経学的・全身的症状を伴って発症する。視神経病変が唯一の初発症状となることは稀である。
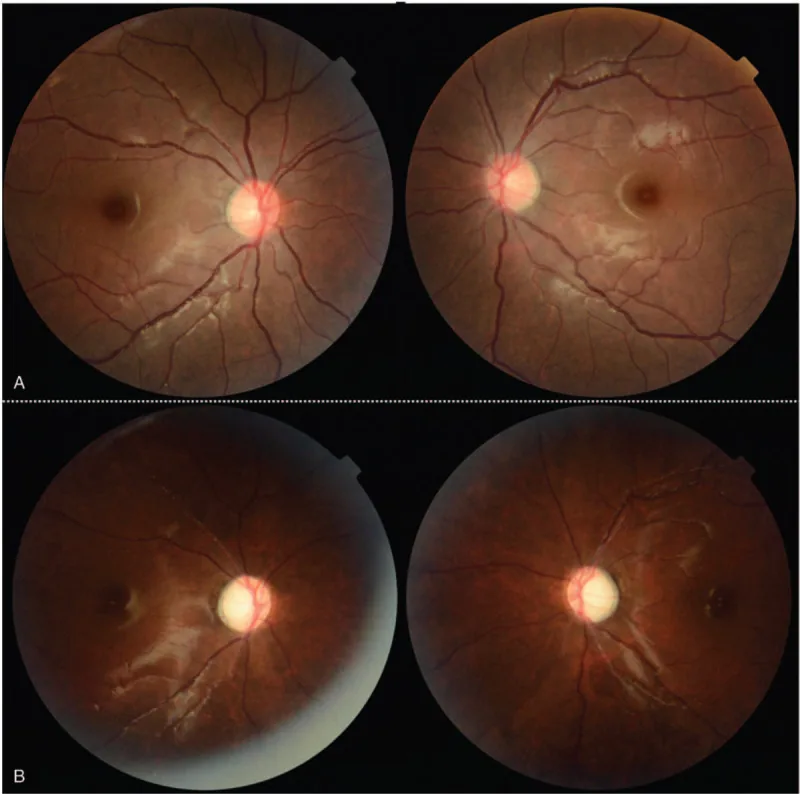
完全な神経眼科的検査が重要である。最良矯正視力・RAPD・散瞳下眼底検査・前眼部検査・眼圧・眼球運動を確認する。自動視野計による視野評価、OCTによる網膜神経線維層(RNFL)評価も行われる。
白血病性網膜症として、ロス斑(Roth spots)や多層性出血(網膜前・網膜下・網膜内)が認められる。これらは基礎にある貧血・血小板減少に続発するものであり、必ずしも浸潤そのものによるものではない。
網膜血管周囲への浸潤が加わると、網膜静脈の拡張・蛇行(ソーセージ様変化)・綿花様白斑・血管の白鞘化が生じる。眼窩浸潤や球後出血では眼瞼浮腫・眼瞼下垂・眼球突出・眼球運動障害・眼痛が出現する。前眼部浸潤では角膜輪部浸潤・結膜肥厚・浮腫・コルクスクリュー様血管・偽前房蓄膿・続発緑内障が認められることがある。
視神経乳頭浮腫または蒼白、乳頭周囲綿状白斑が主な視神経所見である。ロス斑や多層性出血(白血病性網膜症)も認められるが、これらは必ずしも浸潤によるものではなく貧血・血小板減少に続発する場合もある。篩状板より中枢側の浸潤では高度視力低下を呈する。
LONは白血病細胞の直接浸潤によって生じる。浸潤は急性型の白血病でより多く発生する。
白血病92例(うちLON 35例)のレビューにおける白血病サブタイプ別の頻度を示す。
| 白血病サブタイプ | 分類 |
|---|---|
| 急性リンパ性白血病(ALL) | 最多 |
| 慢性リンパ性白血病(CLL) | 次位 |
| 急性骨髄性白血病(AML) | 第3位 |
| 慢性骨髄性白血病(CML) | 第4位 |
リンパ腫の中では非ホジキンB細胞リンパ腫(NHL)が最も多く関連する。
CNS浸潤は初発時またはCNS再発時に発生する。寛解期には血液検査や画像が正常であっても視神経浸潤が存在することがあり、除外が困難な場合がある。
急性型の白血病でより一般的に発生する。92例のレビューではALLが最多で、次いでCLL・AML・CMLの順であった。リンパ腫では非ホジキンB細胞リンパ腫が最も多く関連する。
LONの診断は、徹底的かつ緊急の眼科的・腫瘍学的評価によって行われる。白血病患者が視力低下を呈した場合は緊急対応が求められる。鑑別診断として、自己免疫性・感染性・炎症性・薬剤誘発性の視神経症、視神経炎(特発性・脱髄性)、虚血性視神経症、圧迫視神経症が挙げられる。
MRI・CT検査
脳・眼窩MRI(造影・単純):視神経の造影効果・肥厚が見られることがある。一部の症例では正常であり、陰性でもLONを除外できない。生検可能な病変の特定にも有用。
CT/MRI:球後視神経の腫大を確認できるが、乳頭部のみの浸潤では異常が見られない場合がある。
腰椎穿刺・生検
腰椎穿刺(細胞診+フローサイトメトリー):CSF中の白血病芽細胞(5/μL超)で診断。結果が正常なこともある。FCM免疫表現型解析は最大100%の感度・特異度でリンパ芽球を検出可能。
視神経生検:重度視力障害で予備検査が結論に至らない場合に検討。眼窩経由アプローチ(経結膜的)が頭蓋内アプローチより優先されることがある。
血液・骨髄検査
全血算(CBC):慢性白血病では100,000/μL超の白血球増多。急性白血病では貧血・血小板減少・白血球減少・汎血球減少。
末梢血塗抹標本:芽細胞・アウエル小体の検索。
骨髄生検:急性白血病の確定診断。フローサイトメトリーで白血病芽細胞の系統を同定。
LONの管理は多職種連携(multidisciplinary)で行われる。すべての症例で速やかな腫瘍内科へのコンサルテーションが推奨される。
眼窩放射線照射
適応:白血病細胞は放射線感受性があり、第一選択治療として位置づけられる。
レジメン:1〜2週間にわたる2000 cGyの照射が典型的である。視力の著明な改善が期待される。
予後規定因子:治療効果を決定する主要因子は「視機能低下から放射線治療開始までの期間」である。早期開始が重要。
髄腔内化学療法
特徴:単独では効果が限定的な場合がある。白血病細胞の大量浸潤が視神経病変とCNSとの間の障壁として機能する可能性がある。
化学療法の限界:BBBを通過しにくく、視神経浸潤細胞に到達困難である。髄腔内投与の有効性に疑問を呈する報告もある。
併用療法:髄腔内化学療法と眼窩放射線照射の併用が治療の主軸である。
副腎皮質ステロイドは補助的に使用されることがある。ただし、CSFの診断結果・病理所見・神経画像所見を変化させる可能性があるため、治療開始前に診断を確立することが推奨される。
髄腔内化学療法単独では効果が限定的な場合がある。白血病細胞の大量浸潤が視神経病変とCNSとの間の障壁として機能する可能性があり、眼窩放射線照射との併用が治療の主軸とされている。
CNS浸潤は初発時の症状の一部として、あるいは白血病再発の兆候として発生する。
視神経への波及経路は以下の通りである。
乳頭腫脹の病態には以下の3つの機序が関与する。
網膜血管周囲への白血病細胞浸潤は血管閉塞機転をもたらし、静脈拡張・蛇行・綿花様白斑・白鞘化を引き起こす。BBBおよびBRBが治療薬の視神経への浸透を妨げることが、白血病細胞の不完全根絶の根本的な原因となっている。