ホルモン関連
妊娠・産褥期:妊娠第3三半期と産後1ヶ月が特に高リスク。妊娠関連CVSTの死亡率は5〜30%3)。
経口避妊薬:女性に多い主要なリスク因子。
ホルモン補充療法:エストロゲン製剤による凝固能亢進。

脳静脈および硬膜静脈洞血栓症(Cerebral Venous and Dural Sinus Thrombosis; CVST)は、脳の静脈還流システムに生じる血栓であり、まれなタイプの脳卒中である。頭蓋内圧(ICP)亢進による乳頭浮腫・視覚障害を主訴に眼科を受診する患者も存在する。
歴史的背景として、1825年にRibes MFが45歳男性(頭痛・けいれん・せん妄、剖検で上矢状静脈洞・横静脈洞血栓を確認)の最初の症例を報告した。1828年にはAbercrombieが産褥期の最初のCVST(合併症のない出産2週間後の25歳女性、頭痛・けいれん)を報告している。
疫学は以下の通りである。
なお、COVID-19関連CVSTでは男性56%・平均年齢51.8±18.2歳と、従来のCVSTとは人口統計学的特徴が異なる2)。
全脳卒中の0.5〜3%、年間100万人あたり約5人の発生率であり、まれな疾患に分類される。しかし神経画像診断の進歩により認識率は向上しており、若年女性や妊産婦では特に留意が必要である。
ISCVDSTの624名のデータをもとに、主要な自覚症状の頻度を以下に示す。
| 症状 | 頻度 |
|---|---|
| 頭痛 | 88.8% |
| けいれん | 39.3% |
| 不全麻痺 | 37.2% |
| 精神状態の変化 | 22% |
| 失語症 | 19.1% |
| 視力障害 | 13.2% |
| 複視 | 13.5% |
| 昏迷/昏睡 | 13.9% |
| 感覚欠損 | 5.4% |
各症状の特徴は以下の通りである。
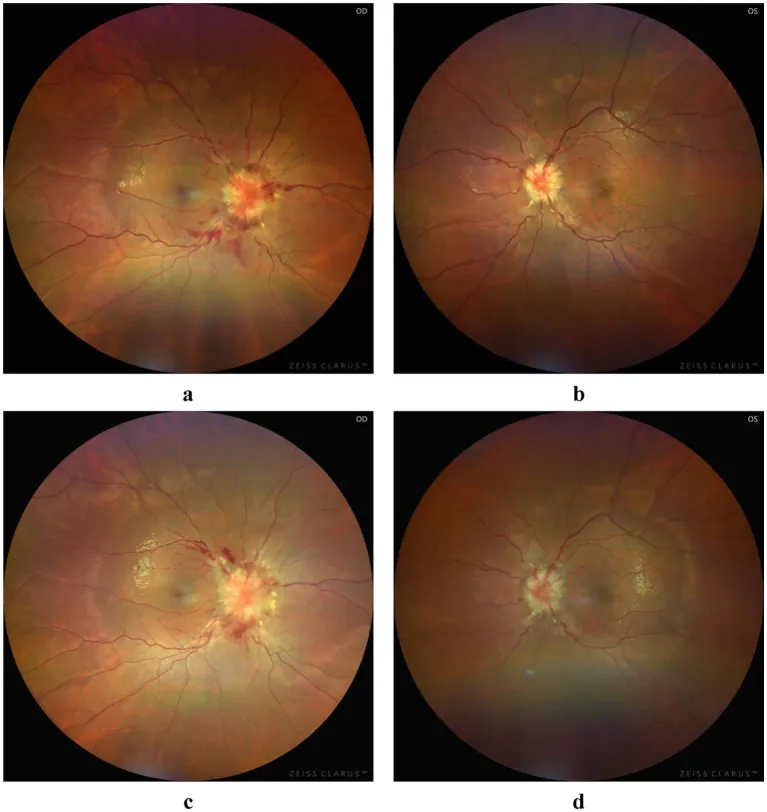
頭痛が88.8%(ISCVDST)と最多であり、唯一の提示症状となることもある。視覚障害は13.2%、複視は13.5%に認められ、眼科への受診契機となりうる。頭痛のみを呈する場合は特に見逃されやすく、ICP亢進が疑われる患者では積極的に眼底検査を行うことが重要である。
CVSTの病因は、ウィルヒョーの三徴(血液のうっ滞・血液成分の変化・血管壁の変化)と関連する多様なリスク因子が関与する。約12.5%は原因不明の特発性である。
ホルモン関連
妊娠・産褥期:妊娠第3三半期と産後1ヶ月が特に高リスク。妊娠関連CVSTの死亡率は5〜30%3)。
経口避妊薬:女性に多い主要なリスク因子。
ホルモン補充療法:エストロゲン製剤による凝固能亢進。
血栓形成傾向
遺伝性血栓性素因:第V因子ライデン変異、アンチトロンビンIII欠乏症、プロテインC/S欠乏症。
抗リン脂質抗体症候群:抗リン脂質抗体・抗カルジオリピン抗体陽性。
血液疾患:多血症・白血病・血小板増多症・PNH・鉄欠乏性貧血・ネフローゼ症候群。
全身疾患:SLE・多発血管炎性肉芽腫症・ベーチェット病・サルコイドーシス。
感染・炎症・その他
感染症:傍髄膜感染症・COVID-19感染。CNS感染はCVST全症例の2.1%だが予後不良因子3)。
炎症性腸疾患:IBD患者のVTEリスクは全体で約3.4倍、フレア時8.4倍(13,756例コホート)5)。IBDにおけるCVST推定発生率は1.3〜6.4%5)。
特定薬剤:アンドロゲン・ダナゾール・リチウム・ビタミンA・IVIG・インフリキシマブ。
その他:肥満・低頭蓋内圧症・高地・癌における凝固亢進状態。
小児のCVSTについては、急性リンパ芽球性白血病(ALL)の化学療法に用いられるL-アスパラギナーゼ・コルチコステロイドが血栓形成リスクとなる4)。肥満も小児の独立したリスク因子である4)。
COVID-19関連CVSTについては、ICU入院患者の22.7%、非ICU入院患者の7.9%に静脈血栓塞栓症(VTE)が生じ、COVID-19関連CVSTの発生率は0.3〜0.5%と報告されている2)。CVST診断までの平均期間はCOVID-19発症から15.6±23.7日2)であり、感染後2週間はCVST発症リスクが持続する。
COVID-19関連CVSTの発生率は0.3〜0.5%であり、発症までの平均期間はCOVID-19発症後15.6日(範囲に大きな幅あり)と報告されている2)。COVID-19感染後に頭痛・視覚症状・けいれんなどが出現した場合は、CVSTを念頭に置いた評価が必要である。
MRI信号変化の時期別特徴を以下に示す。
| 時期 | T1信号 | T2信号 |
|---|---|---|
| 急性期(1〜5日) | 等信号 | 低信号 |
| 亜急性期(6〜15日) | 高信号 | 高信号 |
| 3週間以降 | 不規則 | 不規則 |
特発性頭蓋内圧亢進症(IIH)、頭蓋内腫瘍、脳膿瘍、脳内出血、虚血性脳卒中、髄膜脳炎、自己免疫性脳炎、腫瘍随伴性脳炎、視神経脊髄炎が主な鑑別疾患である。乳頭浮腫を伴う患者でCVSTが除外された場合にIIHを考慮する。
ICP亢進患者では視力と視野の綿密なモニタリングが重要である。早期にICP低下が得られれば乳頭浮腫は速やかに吸収され、視機能障害なく回復する。治療が遅延して視機能障害が出現すると不可逆性となる。
CVST関連の頭蓋内出血はヘパリン療法の絶対的禁忌ではない。抗凝固療法は静脈還流の閉塞を改善し、出血の増悪を防ぐ観点からも有益と判断される場合がある。ただし個々の状態に応じた専門医による判断が不可欠である。
全体の79%で完全回復が得られる。視覚的予後は視神経の減圧の迅速さに依存し、早期のICP低下により乳頭浮腫は速やかに吸収され視機能は保たれる。一方、治療遅延により視機能障害が出現すると不可逆性となる。血管治療で乳頭浮腫が改善しない場合はONSFを検討する。
CVSTでは脳静脈と大きな静脈洞の合流部で血栓が最も多く形成される。硬膜静脈洞にはクモ膜顆粒(CSFをクモ膜下腔から全身静脈系へ排出する構造)が含まれており、血栓形成によりCSF排出が妨げられてICPが亢進する。
発症機序のカスケードは以下の通りである。
皮質静脈閉塞 → 静脈・毛細血管の静水圧上昇 → 血液脳関門(BBB)破壊 → 血管性浮腫 → ICP継続上昇 → 静脈・毛細血管破裂・出血、脳灌流低下 → 虚血・細胞毒性浮腫
皮質静脈系は解剖学的に変異に富むため、臨床所見は血栓の大きさ・範囲・部位・側副路状態に依存する。多くの場合、硬膜静脈洞血栓症と皮質静脈血栓症は同時に発生する。
ICP亢進型
クモ膜顆粒障害:CSF滞留→軸索流停滞→乳頭浮腫。特発性頭蓋内圧亢進症(IIH)との鑑別が困難な場合がある。
静脈梗塞型
膝状体-鳥口溝路の梗塞:特に一次視覚野の静脈梗塞→同名半盲。後頭葉の静脈還流障害に起因する。
硬膜瘻型
二次的硬膜動静脈瘻:CVSTの後期合併症として発症。動静脈瘻によるICP亢進が視覚障害を引き起こす。
脳ヘルニア型
巨大静脈梗塞による脳ヘルニア:質量効果→後頭葉動脈梗塞→視覚野への虚血性障害。最重症の機序。
うっ血乳頭の機序については、視神経周囲のくも膜下腔の圧上昇により視神経が締め付けられ、軸索流停滞が生じて乳頭浮腫が形成される。
Panichpisalら(2022)の43例の系統的レビューでは、COVID-19関連CVSTにおいてD-dimer・フィブリノゲン・フィブリン分解産物が健常対照比で有意に上昇することが示された2)。SARS-CoV-2のACE受容体との相互作用による内皮障害と、感染2週目に顕著となるサイトカインストームがVTEリスクを亢進させると考えられている。
Tatsuokaら(2021)は28歳女性クローン病患者において、インフリキシマブ(IFX)高用量(10 mg/kg)22サイクル目投与後5日目にCVSTが発症した症例を報告した5)。IFX(抗TNF-α抗体)投与により血清TNF-αが低下すると、TNF-α受容体の代償性上方制御が起こり、「paradoxical thrombus formation(逆説的血栓形成)」が生じると考えられている。注入反応(infusion reaction)によるサイトカイン放出→血小板凝集→DIC様血栓形成も機序として挙げられている。緊急外減圧術とLMWHにより完全回復した。
COVID-19関連CVSTの転帰について、大規模レビューから以下が明らかになっている。
Panichpisalら(2022)の43例レビューでは、COVID-19関連CVSTの死亡率は39%であり、パンデミック前のCVST(4%)および動脈性虚血性脳卒中のCOVID-19関連死亡率(38%)と類似した水準であることが報告された2)。深部脳静脈系の関与は有意に予後不良と関連し(表在静脈系は良好な転帰と関連)、良好転帰(mRS≦2)は52%に留まった。COVID-19関連CVSTの44%には既存の血栓リスク因子が存在しており、COVID-19が既存の素因を顕在化させる可能性も示唆された。
診療指針の更新として、AHA 2024の「Diagnosis and Management of Cerebral Venous Thrombosis: a Scientific Statement」(Saposnik et al., Stroke 2024; 55:e77-90)が公表されており、最新の診断・管理指針が整備されつつある。
IFX関連血栓症の予測困難性については、IFX投与後の血栓発症時期が投与第1回から第33回まで、投与後30分〜4週間と幅広いことが報告されており5)、標準的なリスク評価では予測が困難な合併症として認識が高まっている。