
一過性黒内障
ひとめでわかるポイント
Section titled “ひとめでわかるポイント”1. 一過性黒内障とは
Section titled “1. 一過性黒内障とは”一過性黒内障(Amaurosis Fugax; AF)は、一過性に片眼の視力が減退し、数秒〜数分(時に数時間)で回復する病態である。
片眼性(Transient Monocular Vision Loss; TMVL)と両眼性(Transient Binocular Vision Loss; TBVL)に大別され、最も一般的には片眼性である。虚血による一過性黒内障は、一過性脳虚血発作(Transient Ischemic Attack; TIA)の一形態とみなされる。
臨床的には脳卒中の前兆となりうる緊急性の高い病態であり、発症後速やかに脳卒中ワークアップを受ける必要がある。無症候性脳梗塞を合併する頻度が高く、脳卒中リスクが高いとされる。
一過性黒内障を呈した場合、頸動脈狭窄が高率に合併することが重要である。
一過性黒内障はTIAの一形態とみなされ、脳卒中の切迫した前兆となりうる。網膜動脈閉塞後の脳卒中リスクは最初の1〜4週間で3〜6%と報告されており、発症後速やかに脳卒中センターへの紹介が推奨される。
2. 主な症状と臨床所見
Section titled “2. 主な症状と臨床所見”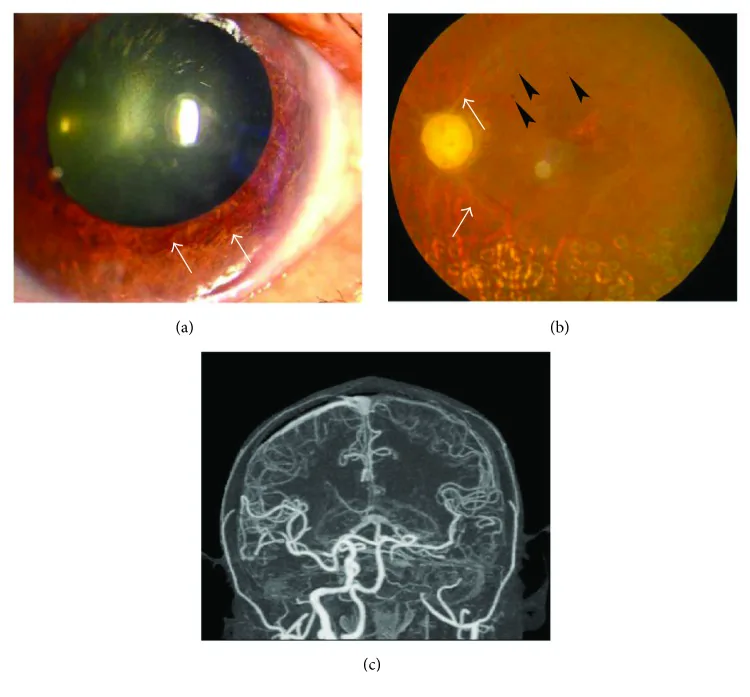
- 「目の前にカーテンが降りてくる」様の視力障害:突然片眼の視野の一部または全部が暗くなる陰性症状が特徴的である。
- 持続時間:数秒〜数分が多いが、数時間持続する場合もある。いずれも視力は後に正常に戻る。
- 自然回復:症状は自然に消失し、受診時には消失していることがほとんどである。そのため問診が診断の鍵となる。
- 随伴症状(内頸動脈系TIA):上下肢・顔面の脱力・麻痺、感覚障害、構音障害、失語(左側)を伴いうる。
- 椎骨動脈系の症状:めまい、体・顔のしびれ、構音障害、複視を伴う場合がある。
- 陽性症状:光視症などの陽性症状があっても虚血性の病因は除外されない。
臨床所見(医師が診察で確認する所見)
Section titled “臨床所見(医師が診察で確認する所見)”患者の多くは眼科的検査で異常を認めないが、以下の所見が認められることがある。
- Hollenhorst plaque(ホーレンホルスト斑):網膜血管内のコレステロール塞栓子。頸動脈病変からの塞栓の証拠となる。
- 眼球虚血徴候:網膜静脈の拡張、中間周辺部網膜の斑状出血、虹彩・網膜の新生血管。
- 眼盗血現象:慢性脳虚血時に眼動脈が顔面から脳への側副路となり、眼球虚血がさらに著しくなる。
- 軟性白斑・光輝小斑:塞栓子の遊離を示唆する眼底所見。脳神経系への合併に注意を要する。
両者は症状が類似するが、以下の点で区別できる。一過性黒内障は片眼性・陰性症状(視野が暗くなる)・持続時間1〜5分・構音障害や片麻痺を伴いうる。閃輝暗点は両眼性・陽性症状(光がジグザグに走る)・持続時間20〜30分・その後に拍動性頭痛を伴うことが多い。原因も異なり、一過性黒内障は内頸動脈の狭窄・閉塞、閃輝暗点は大脳皮質拡延性抑制や血管れん縮である。
3. 原因とリスク要因
Section titled “3. 原因とリスク要因”TMVLの原因は、血管性・神経性・眼科的に分類できる。
血管性(最多):
- 内頸動脈病変(最重要):内外頸動脈分岐部のアテロームから血栓が剥離し、眼動脈→網膜動脈分枝を一過性に閉塞する。
- 心原性塞栓:不整脈(心房細動)によって心臓から血栓が飛散する。
- 巨細胞性動脈炎(GCA):高齢者では血管炎が原因となりうる。過去に一過性黒内障を自覚していることが多い。
- 心臓粘液腫:稀だが、腫瘍の大きさによっては大動脈から網膜動脈のあらゆる部位で塞栓を起こしうる。
- 血管解剖学的変異:持続性原始舌下動脈(PPHA)を有する患者では、前方・後方循環の両方の症状を呈しうる。1)
神経性:
- 網膜片頭痛
眼科的:
- 乳頭浮腫、視神経乳頭ドルーゼン、間欠性閉塞隅角緑内障
TBVLの原因: 椎骨脳底動脈虚血、片頭痛、後頭葉てんかん、後可逆性脳症症候群(PRES)。
リスク因子: 頸動脈狭窄(最重要)、糖尿病、高血圧、高齢、高脂血症、喫煙、心房細動、血液凝固亢進状態、骨髄増殖性疾患。
若年者の鑑別: 比較的若年者で一過性黒内障や新生血管緑内障がみられた場合には、大動脈炎症候群(高安動脈炎)との鑑別診断も必要である。
4. 診断と検査方法
Section titled “4. 診断と検査方法”受診時に症状が消失していることが多く、正確な問診が最重要となる。確認すべき事項は以下の通りである。
- 視力低下が片眼性か両眼性か(エピソード中に片方の目を隠して確認したか)
- 持続時間、誘因、回復の完全性、エピソードの繰り返しの有無
- 巨細胞動脈炎症状(顎跛行、頭痛、頭皮圧痛)の有無(高齢者では特に重要)
- 血管障害のリスク因子、心疾患・弁膜症・心房細動の既往
身体診察と眼科的検査
Section titled “身体診察と眼科的検査”完全な眼科的検査(Hollenhorst plaque、閉塞隅角緑内障の確認)が必要である。側頭動脈領域の圧痛、頸動脈雑音の有無を確認する。眼虚血の評価には網膜電図(ERG)やフルオレセイン蛍光造影(FAG)を用い、脈絡膜・網膜に虚血が存在すれば網膜光凝固術を検討する。
血液検査・画像検査
Section titled “血液検査・画像検査”画像診断の手順:
- CT・MRI(拡散強調像: DWI)で脳梗塞の有無・程度を把握する。
- MRA・頸動脈エコー(ドプラ)で頸動脈の閉塞・狭窄を評価する。
- 必要に応じて頸動脈血管造影で確定診断する。
- 炎症マーカー(ESR・CRP):高齢者では巨細胞動脈炎除外のために施行する。
- 心臓評価:心エコー(TTE/TEE)・心電図で心原性塞栓源を検索する。
- 脳波(EEG):TBVLで病歴からてんかん発作が疑われる場合に適応となる。
一過性脳虚血発作があれば急性期に脳拡散MRIで脳梗塞を認めることがあり、数か月後に脳梗塞に移行する例も多い。
鑑別診断と鑑別表
Section titled “鑑別診断と鑑別表”以下の疾患との鑑別に注意する:うっ血乳頭、動脈炎性視神経虚血、切迫した網膜中心静脈血栓症、緑内障、網膜血管れん縮、間欠的硝子体出血。
一過性黒内障と閃輝暗点の鑑別を以下に示す。
| 鑑別点 | 一過性黒内障 | 閃輝暗点 |
|---|---|---|
| 眼性 | 片眼性 | 両眼性・同名性 |
| 症状の性質 | 陰性症状(暗くなる) | 陽性症状(光が走る) |
| 持続時間 | 1〜5分(10分以内) | 20〜30分(60分以内) |
| 随伴症状 | 構音障害・片麻痺など | 拍動性頭痛・吐き気 |
まずCT・MRI(DWI)で脳梗塞の有無を確認し、次に頸動脈エコーやMRAで頸動脈狭窄を評価する。高齢者ではESR・CRPによる巨細胞動脈炎評価も行う。心房細動などの心原性塞栓源が疑われる場合は心エコーと心電図を施行する。
5. 標準的な治療法
Section titled “5. 標準的な治療法”治療方針は疑われる病因に依存する。多くの場合、主治医は血管外科など眼科以外に委ねるが、眼科医も一過性視力低下の原因と眼虚血の程度を評価し、脳外科や血管外科に患者治療の主治医を譲った後も視力・視野および眼底所見を定期的に追跡する必要がある。
脳梗塞発作予防として抗血小板療法が行われる。
| 薬剤 | 用量 | 推奨グレード |
|---|---|---|
| アスピリン | 75〜150 mg/日 | グレードA |
| クロピドグレル | 75 mg/日 | グレードA |
| シロスタゾール | 200 mg/日 | グレードB |
| チクロピジン | 200 mg/日 | グレードB |
血栓塞栓を避ける目的で少量のアスピリンやプロスタグランジン関連薬が処方されることもある。心房細動に対してはワルファリン等の抗凝固療法を行う。
外科的治療(頸動脈病変)
Section titled “外科的治療(頸動脈病変)”高度な内頸動脈狭窄に対しては以下の治療が行われる。
- 頸動脈内膜剥離術(CEA):内膜のプラークを外科的に除去する手術。
- 頸動脈ステント留置術(CAS):カテーテルで狭窄部にステントを留置する。
その他の観血的治療として、星状神経節ブロック、浅側頭動脈中大脳動脈吻合術がある。
巨細胞動脈炎疑いの場合
Section titled “巨細胞動脈炎疑いの場合”巨細胞動脈炎が疑われる場合は経験的ステロイド療法を開始し、ESR・CRPの確認と側頭動脈生検を行う。大量副腎皮質ステロイド点滴療法1 g/日×3〜5日間を行い、引き続きステロイド内服療法1 mg/kg/日を開始する。少なくとも4〜6か月かけてゆっくりと漸減する(症例によっては1年間の継続が必要)。ステロイド隔日投与は推奨されない。
眼虚血症候群への対応
Section titled “眼虚血症候群への対応”蛍光眼底造影を行い、虚血部に対して網膜光凝固術を施行する必要がある。
外科的切除が必要となる。切除後は長期的なモニタリングが不可欠である。
脳梗塞発作予防としてアスピリン(75〜150 mg/日)やクロピドグレル(75 mg/日)などの抗血小板薬が第一選択となる(グレードA)。心房細動が原因の場合はワルファリン等の抗凝固療法が適応となる。頸動脈狭窄が高度な場合は頸動脈内膜剥離術や頸動脈ステント留置術が検討される。
6. 病態生理学・詳細な発症機序
Section titled “6. 病態生理学・詳細な発症機序”TMVLの共通メカニズムは、網膜または視神経の低灌流(hypoperfusion)である。この低灌流は、低血圧、血栓、塞栓、動脈炎、または血管痙攣に起因する。
塞栓機序(最も一般的): 頸動脈のアテロームから塞栓が剥離し、眼動脈→網膜中心動脈→網膜動脈分枝を一過性に閉塞する。
心原性塞栓: 心房細動等から血栓が飛散する。心臓粘液腫からの塞栓は大動脈から網膜動脈のあらゆる部位で閉塞を起こしうる。心原性塞栓事象は迅速に治療されない場合、永久的な視力喪失・脳卒中・死を招く恐れがある。
血管炎(GCA): 短後睫状動脈の炎症性閉塞により、視神経への灌流が1本以上の後短睫状動脈を介して低下する。
眼虚血症候群: 高度な内頸動脈閉塞が持続すると、網膜動脈閉塞症・虚血性視神経症・新生血管緑内障を発症する。
眼盗血現象: 慢性脳虚血時に眼動脈が顔面から脳への血液の側副路となり、眼球虚血がさらに著しくなる。
TBVLの機序: 両側性低灌流(椎骨脳底動脈虚血等)による場合、または病変が視交叉前方の両側性・視交叉・視交叉後方にあることを示唆する。
血管解剖変異の影響: 持続性原始舌下動脈(PPHA)を有する患者では、内頸動脈が後方循環の主要供給路となるため、頸動脈病変で前方・後方両循環の症状を呈しうる。1)
7. 最新の研究と今後の展望(研究段階の報告)
Section titled “7. 最新の研究と今後の展望(研究段階の報告)”血管解剖変異を有する患者へのCEA
Section titled “血管解剖変異を有する患者へのCEA”持続性原始舌下動脈(PPHA)という稀な先天性血管変異(発生率0.027〜0.26%)を有する患者では、頸動脈病変が前方・後方両循環の症状を引き起こしうるため、術前の解剖学的画像評価が不可欠である。
Telianidisら(2023)は、左眼の一過性黒内障を呈した83歳男性(左内頸動脈90%以上の狭窄、PPHA合併)に対し、局所麻酔下でCEAを施行した症例を報告した。1) PPHAを有するCEA症例の66%で術中シャントが使用されると報告されているが、本症例では局所麻酔・意識下鎮静により神経学的機能を継続的にモニタリングし、シャントを回避した。クロスクランプ中は収縮期血圧190〜200 mmHgを目標とする許容性高血圧を適用し、神経機能の悪化なく手術が完了した。
局所麻酔によるCEAは全身麻酔と比較して、術後脳卒中・心筋梗塞・死亡率の差はないものの、周術期合併症の軽減・手術時間の短縮・入院期間の短縮と関連するとの報告がある。
8. 参考文献
Section titled “8. 参考文献”- Telianidis S, Westcott MJ, Ironfield CM, Sanders LM. Case of Amaurosis Fugax in the Setting of a Persistent Primitive Hypoglossal Artery Requiring Carotid Endarterectomy with Regional Anesthesia. Am J Case Rep. 2023;24:e939450.
