患者因子
慢性炎症・虚血:ぶどう膜炎続発緑内障やステロイド長期使用が露出リスクを増加させる。ぶどう膜炎群ではチューブ露出によるデバイス抜去が13.3%に報告されている2)。
既往の眼手術:抗線維化薬を用いた線維柱帯切除術の既往がリスク因子。追加の緑内障ドレナージデバイス(sequential GDDs)でも露出率が上昇する。
小児患者:頻繁な眼擦り、小さい眼窩容積、デバイスの可動性増大がリスクとなる。
その他:性別・人種のデータは研究間で一致せず、サンプルサイズの小ささが原因と考えられる。

チューブシャント露出(tube shunt exposure)は、緑内障ドレナージデバイス(GDD)手術後に、デバイスを覆う結膜やパッチグラフト組織が浸食され、チューブまたはプレートが眼外に露出する合併症である。インプラントの露出は緑内障ドレナージデバイスの重大なリスクの一つであり、眼内炎のリスクを伴う1)。
緑内障ドレナージデバイスは線維柱帯切除術に代わる濾過手術として使用頻度が増加している。国内ではBaerveldt緑内障インプラントとAhmed緑内障バルブの2種類が保険適用で使用可能である。
チューブシャント露出の発生率は研究により異なる。
眼圧コントロール成績では線維柱帯切除術とチューブシャント手術に有意差はないが、インプラントの露出・角膜内皮障害はチューブシャント手術に多い4)。一方、濾過胞漏出・濾過胞感染・眼内炎は線維柱帯切除術に多い4)。
大規模研究では2〜5%程度の発生率が報告されている。TVT試験では5年で4.7%、3255眼を含むメタ解析では2.0±2.6%であった。パッチグラフトを使用しなかった初期の研究では30%に達する報告もあった。
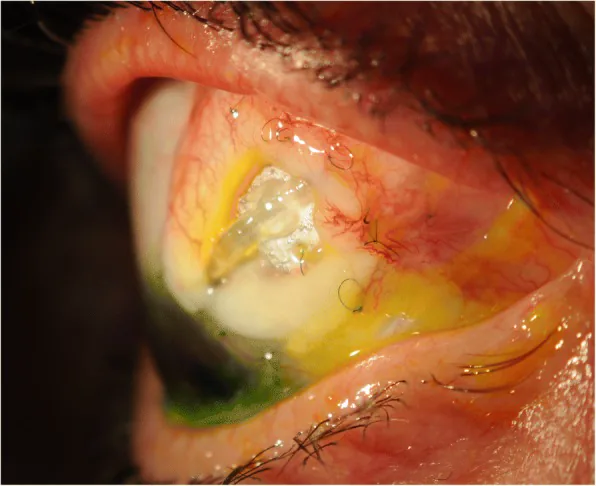
チューブ露出は無症状で発見されることもある。症状がある場合は多岐にわたる。
晩期露出は術後数年経ってから発生することもあり、無症状のまま定期検診で発見される場合がある。
感染併発時の所見:
患者因子
慢性炎症・虚血:ぶどう膜炎続発緑内障やステロイド長期使用が露出リスクを増加させる。ぶどう膜炎群ではチューブ露出によるデバイス抜去が13.3%に報告されている2)。
既往の眼手術:抗線維化薬を用いた線維柱帯切除術の既往がリスク因子。追加の緑内障ドレナージデバイス(sequential GDDs)でも露出率が上昇する。
小児患者:頻繁な眼擦り、小さい眼窩容積、デバイスの可動性増大がリスクとなる。
その他:性別・人種のデータは研究間で一致せず、サンプルサイズの小ささが原因と考えられる。
手術因子
設置場所:下方象限は上方象限より露出リスクが高い(12.8% vs 5.4%)。鼻側下方が最もリスクが高い。感染リスクも下方で高い。
パッチグラフト材料:材料による露出リスクの差は議論中。二層心膜でリスク低下の報告がある一方、ウシ心膜でリスク増加の報告もある。
結膜切開線の位置:切開線がプレート上にあるとプレート露出の確率が高くなる。
デバイスの種類・サイズ:シャントの材質・種類・サイズは露出リスクと関連しない。
チューブ露出防止のため、保存強膜や保存角膜などのパッチ材料、または自己強膜半層弁でチューブを覆う必要がある(推奨度1A)4)。結膜縫合・強膜縫合を丁寧に行うことが露出予防において重要である。
基本的には上耳側を第一選択とする。下方象限は露出率が12.8%と上方(5.4%)の約2.4倍であり、感染リスクも高い。既存の手術創により上方が使用できない場合に鼻側や下方を検討するが、できる限り避けるべきとされている。
晩期露出は術後数年で発生することがあるため、緑内障ドレナージデバイス術後は長期的な定期検査が必要である。検査時にはデバイスとその周囲組織を注意深く観察する。
チューブシャント露出の治療は主に外科的である。
チューブ露出防止のためにパッチ材料による被覆が必須である4)。
| 被覆方法 | 特徴 | 備考 |
|---|---|---|
| 保存強膜パッチ | 最も一般的 | 経時的菲薄化あり |
| 自己強膜弁 | 追加材料不要 | 弁下にチューブ挿入 |
| 強膜トンネル | パッチ不要 | 長いトンネルが有効 |
Baerveldt緑内障インプラントでは術後のチューブ露出防止のために、保存強膜を用いてチューブを被覆する。自己強膜弁を作成してチューブを挿入する方法も報告されている。
プレート両端を直筋下に確実に挿入し固定することが、プレート脱臼の予防において重要である。Hoffman elbowは厚みがあり露出の危険性があるため、ストレートチューブタイプの使用も選択肢となる。
露出が発生した場合の修復手技は以下の通りである。
縫合糸はナイロン糸が推奨される。ポリエステル糸(メルシレンなど)では摩擦増大や免疫反応のため再露出率が高い。
以下の場合にはデバイスの完全な除去が適応となる。
修復後の再露出率は高く、複数の研究で41〜45%が報告されている。初回修復後に43%が追加の外科的介入を必要としたとの報告もある。二次パッチグラフトの使用や縫合糸の選択(ナイロン糸が推奨)が再露出リスクの低減に寄与する。
チューブ露出の病態は発症時期により異なる。
早期露出
発症時期:術後数ヶ月以内
機序:手術創の離開や、高度の免疫反応による眼表面組織の急速な融解が原因。初回パッチ材料の急速な融解を伴う場合は、パッチ材料に対する強い免疫反応が示唆される。
晩期露出
発症時期:術後数ヶ月〜数年
機序:低度の免疫反応による被覆組織の緩徐な菲薄化。パッチグラフトが経時的に菲薄化し、結膜下にチューブが透見されるようになった段階で既に感染リスクが高い。
これらの因子は、既存の炎症・虚血、眼表面刺激物への曝露、マイトマイシンCなどの抗線維化薬への既往曝露による結膜瘢痕化がある症例でより顕著となる。
病理標本の観察から、悪性黒色腫や黒色細胞腫の細胞が線維柱帯に浸潤する例が報告されているように、眼内の炎症・腫瘍性変化が被覆組織の脆弱化に寄与する可能性もある。
前房出血や硝子体出血はチューブ閉塞の原因ともなる1)。チューブ先端がフィブリン・虹彩・出血・硝子体で閉塞した場合、前房内挿入ではNd:YAGレーザーでの解除を試みるが、解除できない場合は手術的介入が必要となる。
羊膜・臍帯(AM-UC)とTutoplast®心膜パッチグラフトを比較した2019年の前向きランダム化比較試験では、前眼部OCTを用いてグラフト組織の菲薄化を測定し、心膜と比較してAM-UCの方が菲薄化が少ないことが示された。露出率はAM-UC群1例、心膜群2例であり、統計的有意差は認められなかった。
パッチグラフトなしの長い強膜トンネル手技を用いた2024年の後方視的研究では、204眼において5年間のフォローアップ後のチューブ露出率は6.9%であった。パッチグラフト材料へのアクセスが制限されている地域での代替手技として検討されている。
コラーゲンマトリックスなどのバイオエンジニアリング材料がパッチグラフトの新たな選択肢として開発されている。従来の保存組織と比較した長期成績の蓄積が求められる。
修復時の縫合糸として、ナイロン糸がポリエステル糸(メルシレンなど)より再露出率が低いことが報告されている。縫合糸に対する免疫反応と機械的特性の観点から、最適な材料の選定が引き続き検討されている。