小児緑内障 研究ネットワーク(CGRN)は、小児緑内障を原発性と続発性に大別し6病型+緑内障疑いの計7カテゴリーに分類する国際的統一分類である
原発小児緑内障は原発先天緑内障 (PCG)と若年開放隅角緑内障 (JOAG)に分けられる
PCGは隅角 形成異常(trabeculodysgenesis)による房水 流出障害が原因であり、生後1年以内の発症が多く、75%が両眼性である
診断基準は眼圧 >21 mmHg、角膜 所見(Haab線・角膜径拡大)、乳頭陥凹拡大、眼軸長 伸長、視野欠損 の5項目中2つ以上を満たすこと
PCGの治療は手術が第一選択であり、隅角切開術または線維柱帯切開術 の成功率は70〜90%である
CYP1B1が最も一般的な原因遺伝子であり、血族結婚は発症リスクを5〜10倍に増加させる
小児緑内障は小児期に発症する視覚を脅かす視神経 症の一群である。小児人口における失明原因の5%を占め、世界中で30万人以上が罹患している。
従来、小児緑内障のサブタイプは統一された定義がなく、複数の分類体系が併存していた。この問題に対処するため、小児緑内障研究ネットワーク(Childhood Glaucoma Research Network; CGRN)が分類システムを開発した2) 3) 。本分類は世界緑内障学会(WGA)および米国眼科委員会(ABO)に採用されている3) 。
大分類 病型 特徴 原発 原発先天緑内障 隅角形成異常、眼球拡大 原発 JOAG 4歳以降、眼球拡大なし 続発 後天要因 ぶどう膜炎 ・外傷等続発 先天眼形成異常 AR異常・Peters異常 等 続発 先天全身疾患 Sturge-Weber等 続発 白内障 術後術後の眼圧上昇
CGRN分類では、小児緑内障を原発小児緑内障 と続発小児緑内障 に大別する2) 3) 。
原発小児緑内障 は以下の2病型からなる2) 3) 。
原発先天緑内障(primary congenital glaucoma; PCG) :隅角形成異常による緑内障で、通常は眼球拡大を伴う。発症年齢により新生児期(0〜1か月)、乳児期(1〜24か月)、遅発性(2歳以上)に細分類される2) 。自然停止して正常眼圧となった症例でも原発先天緑内障の典型的徴候があれば本分類に含める2) 若年開放隅角緑内障(juvenile open angle glaucoma; JOAG) :4歳以降に発症し、眼球拡大を伴わず、正常な隅角外観を呈する2) 3)
続発小児緑内障 は以下の4病型に細分類される2) 3) 。
先天眼形成異常に関連した緑内障 :Axenfeld-Rieger異常、Peters異常、無虹彩症 、ぶどう膜外反など2) 3) 先天全身疾患に関連した緑内障 :Sturge-Weber症候群、Down症候群、Marfan症候群、Lowe症候群 など2) 3) 後天要因による続発緑内障 :ぶどう膜炎、外傷、副腎皮質ステロイド 、未熟児網膜症 など2) 白内障術後の緑内障 :白内障手術後に発症した緑内障2)
これらに加えて緑内障疑い のカテゴリーが設定されており、計7カテゴリーで構成される。
Q 小児緑内障はどのように分類されますか?
A CGRN分類では、小児緑内障を原発性(PCGとJOAG)と続発性(先天眼形成異常、先天全身疾患、後天要因、白内障術後)の6病型に分類し、さらに緑内障疑いを加えた計7カテゴリーで構成される2) 3) 。本分類はWGAとABOに採用された国際的統一分類であり、曖昧さがなく世界的に適用可能である点が利点である。
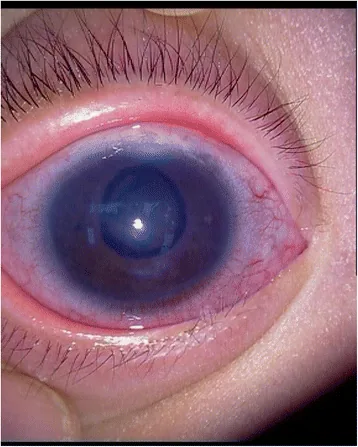
小児緑内障でみられる角膜浮腫とHaab線 BMC Ophthalmol. 2015 Oct 29;15:149. Figure 2. PMCID: PMC4625924. License: CC BY.
右眼の
角膜浮腫 と Haab 線を示す前眼部写真である。角膜拡大に伴う横走する Descemet 膜裂傷と浮腫を示している。
乳幼児では高眼圧による角膜上皮 浮腫に伴い以下の症状が出現する3) 。
流涙 :眼脂を伴わない。鼻涙管閉塞との鑑別が必要羞明 眼瞼けいれん :刺激症状の反映啼泣・不機嫌 :生後数週〜数か月の乳児では、持続する啼泣が発見の契機となることがある3)
JOAGでは症状が乏しいことが多く、学校検診での眼圧測定 や家族歴の精査で発見されることがある。
角膜径拡大(牛眼; buphthalmos) :新生児で角膜径11 mm以上、1歳未満で12 mm以上、全年齢で13 mm以上が異常とされる2) 3) Haab線(Haab striae) :高眼圧によるDescemet膜破裂線。角膜周辺では輪部 に沿い、中央部では横方向に走行する。永久的な混濁を残し視力 障害の原因となる3) 角膜浮腫・混濁 :初期には間欠的であるが、持続すると恒常的な混濁に至る乳頭陥凹拡大 :正常乳幼児の乳頭陥凹は成人より小さいため、C/D比 0.3以上で緑内障を疑う。眼圧下降後に陥凹の改善が認められることが小児緑内障の特徴である3) 前房 深度の増大隅角形成異常 :虹彩 根部が平坦で付着部位が正常より高位にあり、強膜 岬や毛様体 帯が透見できないことが多い
PCGの遺伝形式は常染色体劣性遺伝 が多く、浸透率には変動がある3) 。関連する遺伝子は以下の通りである3) 。
CYP1B1 :最も一般的な原因遺伝子TEK/ANGPT1 :アンジオポイエチン受容体LTBP2 :潜在型TGF-β結合タンパク質2MYOC :ミオシリン(JOAGで常染色体優性遺伝 )EFEMP1
他の病型では、Axenfeld-Rieger異常にPITX2・FOXC1遺伝子、無虹彩症にPAX6遺伝子、Peters異常にCYP1B1・PITX2・FOXC1・PAX6遺伝子の異常が報告されている。
遺伝子検査は他の先天異常の除外、遺伝カウンセリング 、家族計画の支援のために推奨される3) 。
血族結婚(近親婚) :発症頻度を5〜10倍に増加させ、予後不良因子でもある3) 人種・地域差 :白人での頻度は12,000〜18,000出生に1人3) 。日本では10万人に1人と報告されている性差 :男児に多く(約65%)3) 両眼性 :約70〜75%が両眼に発症する3)
小児緑内障の診断には以下の5項目中2つ以上を満たす必要がある2) 3) 。
眼圧が21 mmHgより高い(全身麻酔下であればあらゆる測定法で)
C/D比増大の進行、C/D比の左右非対称≥0.2、リムの菲薄化
角膜所見(Haab線、または角膜径:新生児≥11 mm、1歳未満≥12 mm、全年齢≥13 mm)
眼軸長の正常発達を超えた伸長による近視 化
緑内障性視神経症に一致した再現性のある視野欠損
緑内障疑い は上記項目のうち1つ以上を満たす場合に診断される2) 3) 。
全身麻酔下検査 :5歳以下の小児では通常、催眠下あるいは全身麻酔下の検査が必要である。全身麻酔薬は眼圧を下降させるため注意を要する。ケタミンは例外的に眼圧を軽度上昇させうる眼圧測定 :Goldmann圧平眼圧計 が使用できない場合が多く、反跳式眼圧計(Icare)やPerkins手持ち圧平眼圧計などを使用する。角膜浮腫や角膜厚の変動が測定値に影響する角膜径測定 :カリパーを用いて横径と縦径を測定する。新生児の正常値は約9.5〜10.5 mmであり、生後1年で10.0〜11.5 mmに増加する隅角検査 :手持ち細隙灯とKoeppeレンズ(直接型隅角鏡)で行う。PCGでは隅角底の形成不良が認められる。角膜混濁例では超音波生体顕微鏡 (UBM)が有用である眼底検査 視野検査 OCT
鑑別診断として、結膜炎 、鼻涙管閉塞、後部多形性角膜ジストロフィ (PPMD )、先天性遺伝性内皮ジストロフィ(CHED )、X連鎖性巨大角膜 、分娩外傷が挙げられる3) 。
Q 小児の眼圧はどのように測定しますか?
A 乳幼児ではGoldmann圧平眼圧計の使用が困難なため、点眼麻酔なしで使用可能な反跳式眼圧計(Icare)やPerkins手持ち圧平眼圧計などが用いられる。全身麻酔下の測定では麻酔薬による眼圧下降を考慮する必要がある。角膜浮腫・菲薄化・肥厚など角膜の状態が眼圧値に影響するため、可能であれば2種類以上の眼圧計で確認することが望ましい。
PCGの治療は手術が第一選択 である2) 3) 。
手術療法
隅角切開術(goniotomy) :角膜透明度が十分な場合に適応となる。生後3〜12か月発症のPCGでの成功率は70〜90%である2) 。
線維柱帯切開術(trabeculotomy) :角膜混濁例でも施行可能。隅角切開術と同等の成功率を示す2) 。360度線維柱帯切開術も行われる。
濾過手術 代謝拮抗薬 を使用しても長期成績は成人より不良で、1年後成功率は50〜87%である2) 。
チューブシャント 手術2) 。
薬物療法
補助的使用 :手術が第一選択であり、薬物は補助的に使用する2) 。原発開放隅角緑内障に準じて薬剤を組み合わせるが、安全性データは確立していない2) 。
投与量の注意 :乳幼児では体重・体表面積に比して投与量が多くなるため、低濃度薬剤から開始する2) 。
禁忌事項 :交感神経α₂受容体作動薬(ブリモニジン)は2歳未満で精神神経症状のため禁忌である2) 。プロスタノイドFP受容体作動薬は小児での効果が成人に比べ弱い2) 。
毛様体破壊術 2) 。
原則的に原発開放隅角緑内障の治療に準ずるが、隅角形成異常や著しい高眼圧などPCGと重なる部分も大きいため、手術療法も考慮される2) 。JOAGでは薬物治療のほうが手術治療に比べて進行する割合が多いとの報告がある2) 。推定有病率は1:50,000である3) 。
原疾患と眼圧上昇の機序に応じて治療を適応する3) 。三次医療施設への紹介が推奨される3) 。表現型の重複が多いため遺伝子検査が強く推奨される3) 。
Q 小児緑内障の治療は手術が基本ですか?
A 原発先天緑内障(PCG)では手術が第一選択であり、隅角切開術または線維柱帯切開術が行われる2) 。生後3〜12か月発症例での成功率は70〜90%である2) 。一方、若年開放隅角緑内障(JOAG)では成人の緑内障治療に準じた薬物療法も行われるが、薬物治療では進行する割合が高いとの報告もある2) 。いずれの病型でも早期の介入が視機能維持に不可欠である。
PCGの本態は房水流出路の発達異常による房水流出抵抗の増大と眼圧上昇である。組織学的には以下の病理所見が報告されている。
傍シュレム管 結合組織様の構造がシュレム管下に異常に厚く存在する
線維柱帯 細胞の突起が短く、コラーゲン・エラスチン様線維と大量の無定形物質で構成される非層板状組織が線維柱帯の細胞間隙を占める毛様体が線維柱帯部位に付着し、毛様体筋収縮が強膜岬を前方に引いてシュレム管と線維柱帯を圧迫する
虹彩根部が線維柱帯の位置に存在する
シュレム管が存在しないか発達が不完全である
発生学的に線維柱帯細胞は神経堤由来であり、傍シュレム管結合組織は血管内皮細胞由来である。起源が異なる組織の接合部に最大の房水流出抵抗が存在する。
乳幼児の眼球被膜は弾性に富む。高眼圧が持続すると角結膜 移行部を中心に眼球被膜が伸展され、角膜径が増大する。同時にDescemet膜に破裂(Haab線)が生じ、前房水が角膜実質 に流入して角膜浮腫・混濁が急激に悪化する。
眼圧コントロール不良が持続すると、Zinn小帯の破裂による水晶体偏位 、角膜びらん・潰瘍、眼球破裂のリスクも生じる。
Jainら(2023)は、1955年から2022年までのWeb of Scienceデータベースに収載された小児緑内障関連論文1269編の文献計量分析を行った。米国が論文数の29%を占め、次いでインド(10.6%)、中国(10.0%)であった。最も引用された上位25論文の主要研究テーマは分子遺伝学(13編)と手術手技(8編)であり、CYP1B1遺伝子変異に関する研究が小児緑内障領域で最も高い学術的関心を集めていることが示された1) 。
CYP1B1遺伝子変異はPCGの最も一般的な原因であるが、TEK/ANGPT1変異が近年同定され、PCGにおける新たな分子経路の関与が明らかとなっている3) 。遺伝子検査は他の先天異常の除外のみならず、家族計画と疾患管理の支援にも推奨されている3) 。
現在の年齢別分類は遺伝的背景を考慮していない点が課題として指摘されており、予後の予測には有用であるが病態生理の反映には限界がある3) 。
Jain D, Dhua アカントアメーバ角膜炎 . Bibliometric analysis of pediatric glaucoma. Indian J Ophthalmol. 2023;71(5):2152-2157.
日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126(2):85-177.
European Glaucoma Society. Terminology and Guidelines for Glaucoma, 5th Edition. Br J Ophthalmol. 2025.
記事の全文をコピーして、お好みのAIに貼り付けて質問できます
下のAIを開いて、チャット欄に貼り付け(ペースト) してください