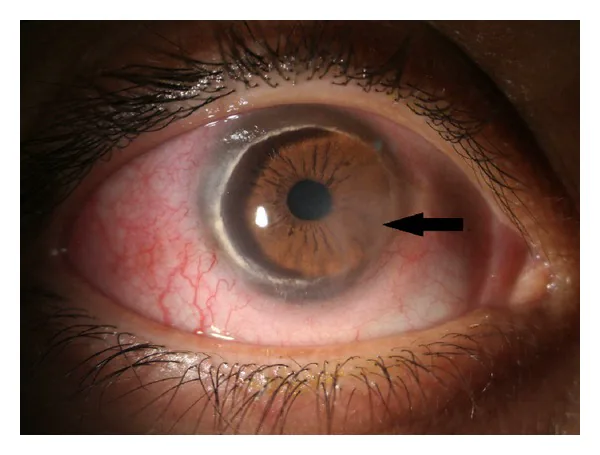
細隙灯顕微鏡検査
基本所見:脂質の進行縁、急峻な中心側縁、なだらかな周辺側縁、健全な上皮、および表層の血管新生を確認する。
AS-OCT:Mandalらは菲薄化部周囲に上皮下高輝度バンドを認め、臨床的に非炎症性でもOCTで炎症期を示しうることを報告した2)。静止期と炎症期の鑑別に有用である。

Terrien角膜周辺部変性(Terrien’s marginal degeneration: TMD)は、角膜周辺部の実質菲薄化に脂質沈着と表層血管新生を伴うまれな変性疾患である。緩徐進行性で通常非炎症性であり、片眼性または非対称な両眼性の経過をとる。高度の倒乱視(against-the-rule astigmatism)または斜乱視を生じ、視力低下の原因となる。
20〜40歳に好発し、男性に多い(男女比3:1)。2つの臨床型が知られている。
| 臨床型 | 特徴 |
|---|---|
| 高齢型 | 無症状、緩徐進行、非炎症性 |
| 若年型 | 20〜30代男性に多く、炎症を伴う |
最年少報告例は6歳である。Mandalらは10歳未満の男児において片側性TMDの早期発症例を報告した2)。Chanらの報告では25例中28%(7例)が片眼性であった2)。
菲薄化は通常上方から始まり、軽度の点状上皮下混濁と前部実質混濁を呈する。混濁部と角膜輪部の間には透明な領域が残存する。混濁に続いて周辺部表層に微細な血管パンヌスが発生し、数年かけて進行する。進行縁に脂質沈着による黄色の線が現れ、血管は溝を横切ってその先まで伸びる。菲薄化は円周状に広がるが、下方輪部に及ぶことはまれである。上皮は健全に保たれる。
自然穿孔はまれであるが、軽微な外傷で容易に穿孔が生じうる2)。
TMDは通常20〜40歳に発症するが、小児期の発症も報告されている。最年少例は6歳の女児であり、下方4〜8時方向に角膜菲薄化を認めた。Mandalらは10歳未満の男児における片側性TMDを報告し、上方9〜3時方向の弓状実質菲薄化に脂質沈着と血管新生を認めた2)。小児例では不正乱視による弱視発症のリスクがあり、早期の屈折矯正と定期的な経過観察が重要である2)。
病因は不明である。変性起源と炎症起源の2つの仮説がある。
組織学的には上皮下の線維性コラーゲン変性が観察されている。電子顕微鏡では高いリソソーム活性を持つ組織球がコラーゲン線維を食作用により破壊する所見が認められており、炎症性の要素が示唆されている。
後部多形性角膜ジストロフィ、前部基底膜ジストロフィ、持続性隆起性紅斑の患者でのTMD合併が報告されている。Nahataらの症例ではTMD罹患眼の対側眼に円錐角膜様のトポグラフィー変化を認めており、角膜拡張症の関連疾患との共存が示唆されている1)。
細隙灯顕微鏡検査
基本所見:脂質の進行縁、急峻な中心側縁、なだらかな周辺側縁、健全な上皮、および表層の血管新生を確認する。
AS-OCT:Mandalらは菲薄化部周囲に上皮下高輝度バンドを認め、臨床的に非炎症性でもOCTで炎症期を示しうることを報告した2)。静止期と炎症期の鑑別に有用である。
角膜形状解析
逆カニの爪パターン:菲薄化した周辺部角膜の平坦化と、その中点から約90度離れた角膜の相対的急峻化を呈する1)2)。倒乱視の定量評価にも有用である。
対側眼評価:Nahataらは臨床的に正常な対側眼にも角膜形状解析で不整パターン(円錐角膜様変化)を認めたと報告し、対側眼の評価の重要性を強調した1)。
TMDとの鑑別が必要な主な疾患を以下に示す2)。
| 疾患 | TMDとの鑑別点 |
|---|---|
| Mooren潰瘍 | 疼痛・炎症あり、上皮欠損あり |
| ペルーシド角膜変性 | 下方に好発、脂質沈着なし |
| 周辺部溝状変性 | 両眼性、血管新生なし |
Fuchs表層周辺部角膜炎は表層血管を伴うが脂質沈着がなく、結膜炎症と上皮欠損を伴う点でTMDと異なる。膠原病に伴う周辺部角膜潰瘍は灰白色の病変が角膜中央に向かって進行し、上皮障害と実質浸潤を伴う。
評価すべきである。Nahataらは、右眼にTMDを有する20代女性の臨床的に正常な対側眼(視力20/20)にも角膜形状解析で下方急峻化と後方隆起を認め、円錐角膜様のトポグラフィー変化を報告した1)。片側性TMDであっても対側眼に潜在的な角膜形状異常が存在する可能性がある。定期的なトポグラフィーによる経過観察が推奨される1)。
穿孔が切迫しない限り、基本的に治療は不要である。無治療で経過観察を行い、炎症を生じた場合は低濃度ステロイド点眼を用いる。
乱視に対する初期管理には眼鏡または酸素透過性ハードコンタクトレンズ(RGP CL)を用いる。Mandalらの小児例では潤滑点眼(カルボキシメチルセルロース0.5%)と眼鏡矯正(-6 DC at 90°)で視力が20/200から20/60に改善した2)。ただし小児ではコンタクトレンズへの忍容性が低い場合がある2)。
進行性の菲薄化により穿孔が切迫している場合、または乱視により視力が著しく低下している場合に手術適応となる。
三日月形パッチ移植:層状または全層の角強膜パッチ移植を行う。重度の倒乱視の進行を最大20年間抑制できたとの報告がある。
環状層状角膜移植術:360度の周辺部変性を伴う重症例に適応される。
角膜穿孔が小さい場合は治療用ソフトコンタクトレンズで保存的に管理することも可能である。
上皮は正常、肥厚、または菲薄化を示す。ボーマン膜は通常欠損または変性している。デスメ膜には菲薄化や断裂が認められることがある。
光学顕微鏡では上皮下の線維性コラーゲン変性が観察される。電子顕微鏡ではコラーゲン前駆体、実質基質、および高いリソソーム活性を持つ組織球による脂質の食作用が認められる。組織球のリソソーム活性がコラーゲン線維の破壊に関与している。
AS-OCTを用いた研究では、静止期では局所的実質菲薄化のみを認めるが、炎症期では菲薄化部に隣接する上皮下高輝度バンドが出現することが報告されている。Mandalらの小児例でも臨床的に炎症所見を欠くにもかかわらず、AS-OCTで上皮下高輝度バンドを認め、潜在的な炎症期であることが示唆された2)。
TMDでは菲薄化部の角膜が平坦化し、その90度方向に相対的急峻化が生じるため倒乱視を呈する。この変化は角膜形状解析で逆カニの爪パターンとして描出される1)2)。ペルーシド角膜変性のカニの爪パターンが下方に位置するのに対し、TMDでは上方に位置するため「逆」と称される2)。
TMDは無痛性で上皮が健全であり、進行縁に脂質沈着と表層血管新生を伴う。一方、Mooren潰瘍は疼痛・充血を伴い、上皮欠損があり、潰瘍縁にせり出した「overhanging edge」を特徴とする。TMDでは炎症所見を欠くことが多く、菲薄化は緩徐に進行する。ただしTMDにも若年型で炎症エピソードを伴う場合があり、AS-OCTでの炎症期評価が鑑別に有用である2)。